Endokrinné žľazy sa tiež nazývajú endokrinné alebo endokrinné žľazy. Endokrinné žľazy vylučujú hormóny. Žľazy vďačia za svoj názov absencii vylučovacích kanálikov. Účinné látky, ktoré produkujú, sa začnú uvoľňovať do krvi.
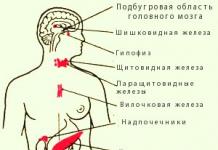
Ľudské endokrinné žľazy zahŕňajú:
- Nadobličky.
- Pankreas.
- Hypotalamo-hypofyzárny systém.
- Thymus.
- Epifýza.
- Pohlavné žľazy.
Stručný opis
Nižšie uvedená tabuľka poskytuje všeobecný popis toho, čo sa nazýva endokrinné žľazy.
| názov | Popis |
| Hypofýza | Je to hlavná žľaza. Zabezpečuje uvoľňovanie hormónov, ktoré regulujú činnosť iných žliaz. |
| Nadobličky | Kôra a dreň sú rôzne pojmy. |
| Prištítne telieska | Ľudia majú 4 prištítne telieska. |
| Endokrinná časť pankreasu | Jeho bunky tvoria nie viac ako 1 percento z celkového počtu. Zvyšok buniek vykonáva funkciu exokrinných žliaz. |
| Thymus | Vykonáva funkcie imunitného orgánu. |
| Endokrinná časť pohlavných žliaz | U žien sú to vaječníky, u mužov semenníky. |
| Placenta | Zobrazuje aktivitu počas tehotenstva. |
Vlastnosti hypotalamu
Vo svojej anatomickej podstate nepatrí medzi endokrinné žľazy. Zahŕňa nervové bunky, ktoré syntetizujú hormóny do krvi.
Jadrové formácie hypotalamickej oblasti sa podieľajú na udržiavaní normálnej telesnej teploty. Preoptická zóna obsahuje neuróny zodpovedné za monitorovanie teploty krvi.
Mali by ste tiež uviesť ďalšie funkcie hypotalamu:
- regulácia funkcií srdcového systému;
- regulácia funkcií cievneho systému;
- regulácia vodnej bilancie;
- regulácia kontraktilnej aktivity maternice;
- regulácia behaviorálnej aktivity;
- vytváranie pocitov hladu a sýtosti.
Najčastejšou léziou hypotalamu je prolaktinóm. Najčastejšie sa vyskytuje u žien. S týmto hormonálne aktívnym nádorom sa začína produkovať. Ďalšia impozantná patológia je diagnostikovaná u ľudí oboch pohlaví.
Vlastnosti hypofýzy
Nazýva sa malá žľaza, ktorej hmotnosť sa pohybuje od 0,5 do 0,7 gramu. Nachádza sa v hypofýzovej jamke sella turcica sfénoidnej kosti. Tento hormón pozostáva z predného, stredného a zadného laloku.
Predný lalok vylučuje nasledujúce látky:
- Somatotropný.
- Gonadotropný.

Veľký význam má somatotropný hormón, ktorý riadi metabolické procesy a riadi aj rast svalov a kostí. Činidlo stimulujúce štítnu žľazu je určené na kontrolu štítnej žľazy. Adrenokortikotropná látka riadi fungovanie kôry nadobličiek.
Nedostatok hypofýzy vedie k... Lekári sa domnievajú, že táto choroba nie je menej nebezpečná ako cukrovka. Nadbytok vedie k menštruačným nepravidelnostiam u žien a impotencii u mužov.
Vlastnosti endokrinného orgánu štítnej žľazy
Endokrinný orgán štítnej žľazy hrá obrovskú úlohu v ľudskom tele, čo prispieva k uvoľňovaniu nasledujúcich látok obsahujúcich jód:
- tyroxín;
- terokalcitonín;
- trijódtyronín.
Látky, ktoré produkuje, riadia metabolizmus fosforu a vápnika, ako aj úroveň energetického výdaja, z ktorých väčšina je pre telo nevyhnutná. Prištítne telieska vylučujú hormóny, ktoré zvyšujú hladinu vápnika a fosforu v krvi.

Normálne fungovanie štítnej žľazy, ako aj jej produktivita sa dosahuje pravidelným príjmom 200 mcg jódu do tela. Ľudia ho prijímajú potravou, tekutinou a vzduchom. Nedostatočná funkcia žľazy môže viesť k hypotyreóze. U mladých žien s nedostatočnou funkciou štítnej žľazy sa často vyskytuje obsedantno-kompulzívna porucha. Mnoho dievčat na tomto pozadí rozvíja depresiu.
Nedostatok nepriaznivo ovplyvňuje stav cievneho a srdcového systému. Normálne fungovanie srdca je narušené a na tomto pozadí sa vyvíja srdcové zlyhanie. 30 percent pacientov má nízky krvný tlak.
Vlastnosti nadobličiek
Hormóny v nadobličkách produkuje kôra a dreň. Kortikosteroidy sa syntetizujú v kôre. Okrem toho tieto zóny produkujú hormóny:
- glomerulárne;
- fascikulárne;
- pletivo.

V zóne glomerulosa je riadená nielen produkcia mineralokortikoidov a deoxykortikosterónu, ale aj ich minerálny metabolizmus. Zona fasciculata produkuje glukokortikoidy, kortizol a kortikosterón. Riadi tiež metabolizmus tukov, sacharidov a bielkovín.
Retikulárna zóna produkuje androgény a pohlavné hormóny. Medulla je dodávateľ a. Adrenalín je zodpovedný za pozitívne emócie. Norepinefrín riadi nervové procesy.
Vlastnosti pankreasu
Lekári považujú pankreas za zmiešanú žľazu. Nachádza sa v brušnej dutine, na úrovni tiel jedného alebo dvoch bedrových stavcov za žalúdkom.
Žľaza je chránená pred žalúdkom omentálnou burzou. Priemerná hmotnosť dospelej žľazy sa pohybuje od osemdesiat do sto gramov. Dĺžka sa pohybuje od štrnástich do osemnástich, hrúbka - od dvoch do troch, šírka - od troch do deviatich centimetrov.

Táto žľaza vykonáva nejednoznačnú funkciu. Jeho niektoré bunky produkujú tráviacu šťavu. Cez vylučovacie kanály sa dostáva do čreva. Ostatné bunky sa podieľajú na tvorbe inzulínu, ktorý je zodpovedný za premenu nadbytočnej glukózy na glykogén. To pomáha znižovať hladinu cukru v krvi. Nedostatok inzulínu môže viesť k rozvoju cukrovky.
Tiež sa tu uvoľňuje , čo je antagonista inzulínu. Produkcia somatostatínu vedie k potlačeniu syntézy glukagónu, inzulínu a rastového hormónu.
Zmiešané žľazy zahŕňajú aj semenníky a vaječníky. Patria medzi pohlavné žľazy, ktoré majú exokrinné a intrasekrečné funkcie. Predpokladá sa tvorba a uvoľňovanie spermií a vajíčok, ako aj zodpovednosť za produkciu pohlavných hormónov.
Vaječníky sú zodpovedné za realizáciu endokrinných a generatívnych procesov. Nachádzajú sa v oblasti panvy. Ich dĺžka sa pohybuje od dvoch do piatich centimetrov. Hmotnosť vaječníkov sa pohybuje od piatich do ôsmich gramov. Šírka vaječníkov sa pohybuje od dvoch do dvoch a pol centimetra.
Vaječníky sú tiež zodpovedné za dozrievanie vajíčok a produkciu:
- Progesterón.

Krčka maternice zmäkne, čo uľahčuje úspešné dodanie tehotenstva.
Semenníky, umiestnené v miešku, sú zodpovedné za vykonávanie endokrinných a generatívnych funkcií. Sú zodpovedné za tvorbu a dozrievanie spermií. Taktiež sa podieľajú na tvorbe testosterónu.
Srdce, obličky a centrálny nervový systém
Najdôležitejšou súčasťou endokrinného systému sú obličky. Dôležitú úlohu zohráva ľudský „motor“, srdce, ako aj centrálny nervový systém. Obličky vykonávajú vylučovacie a endokrinné funkcie. Renín je syntetizovaný juxtaglomerulárnym aparátom. Renín je zodpovedný za reguláciu cievneho tonusu. Okrem toho sú obličky zodpovedné za syntézu erytroetínu. Je zodpovedný za červené krvinky kostnej drene.

Výroba prebieha v átriu. Srdce ovplyvňuje aj tvorbu sodíka obličkami.
Najdôležitejšie hormóny nervového a endokrinného systému sú enkefalíny. Ich syntéza sa uskutočňuje v centrálnom nervovom systéme. Ich hlavnou funkciou je zmierniť bolesť. Z tohto dôvodu sa nazývajú aj endrogénne opiáty. Účinok neurohormónov je podobný účinku morfínu.
Vlastnosti exokrinných žliaz
Exokrinné žľazy zohrávajú dôležitú úlohu. Práve exokrinné žľazy vylučujú rôzne látky na povrch tela, ale aj do vnútorného prostredia ľudského tela. Sú zodpovedné za tvorbu špecifickej a individuálnej arómy. Ďalšou dôležitou funkciou je ochrana tela pred prenikaním škodlivých mikróbov. Ich sekrécia má baktericídny a mykostatický účinok.
Štyri žľazy
Exokrinné žľazy zahŕňajú:
- mliečne výrobky;
- spotený;
- slinné a slzné.

Priamo sa podieľajú na regulácii medzidruhových aj vnútrodruhových vzťahov.
Za čo sú zodpovední?
Slinné žľazy sú malé a veľké. Nachádzajú sa v ústach človeka. Malé žľazy sú umiestnené v submukóze. Hlavné slinné žľazy sú párové orgány umiestnené mimo ústnej dutiny.
Sekrečné procesy sa zvyčajne vyskytujú počas obdobia aktivity hormonálnych procesov. Hlavným spúšťačom sú hormonálne zmeny. Najväčšia intenzita sekrečných procesov sa pozoruje bližšie k dospievaniu.

Prsné žľazy sú prezentované vo forme transformovaných potných žliaz kože. Kladú sa v 6. – 7. týždni. Spočiatku vyzerajú ako zhrubnutia epidermy. Potom dochádza k tvorbe mliečnych bodov. Pred pubertou sú mliečne žľazy neaktívne. U chlapcov a dievčat sa vyvíjajú odlišne.
Za produkciu potu sú zodpovedné potné žľazy, ktoré sa podieľajú na procese termoregulácie. Sú reprezentované najjednoduchšími rúrkami, ktorých konce sú stočené.
Záver
Radikálna absencia niektorej zo žliaz môže viesť k narušeniu fungovania ostatných. Niekedy dôjde k smrti človeka. Dnes je možné dosiahnuť iba náhradu hormónov štítnej žľazy prostredníctvom silných liekov.
Bibliografia
- Arteriálna hypertenzia u tehotných žien Preeklampsia (preeklampsia). Makarov O.V., Volkova E.V. RASPM; Moskva; TsKMS GOU VPO RGMU.-31 str.- 2010.
- Nový med technológia (Metodické odporúčania) „Riadenie predčasného tehotenstva komplikovaného predčasným pretrhnutím membrán“; Makarov O.V., Kozlov P.V. (Editoval Volodin N.N.) - RASPM; Moskva; TsKMS GOU VPO RGMU-2006.
- Anomálie práce: príručka pre lekárov. UMO pečiatka pre medicínske vzdelanie. Podtetenev A.D., Strizhova N.V. 2006 Vydavateľ: MIA.
- Pohotovostná starostlivosť v pôrodníctve a gynekológii: krátky sprievodca. Serov V.N. 2008 Vydavateľ: Geotar-Media.
- Mimomaternicové tehotenstvo. UMO pečiatka pre medicínske vzdelanie. Sidorová I.S., Guriev T.D. 2007 Vydavateľstvo: Praktická medicína
- Nevyvíjajúce sa tehotenstvo. Radzinsky V.E., Dimitrova V.I., Mayskova I.Yu. 2009 Vydavateľ: Geotar-Media.
Endokrinný systém- systém regulácie činnosti vnútorných orgánov prostredníctvom hormónov vylučovaných endokrinnými bunkami priamo do krvi, alebo difundujúcich cez medzibunkový priestor do susedných buniek.
Endokrinný systém sa delí na žľazový endokrinný systém (alebo žľazový aparát), v ktorom sa zhromažďujú endokrinné bunky a tvoria žľazu s vnútorným vylučovaním, a na difúzny endokrinný systém. Endokrinná žľaza produkuje žľazové hormóny, ktoré zahŕňajú všetky steroidné hormóny, hormóny štítnej žľazy a mnohé peptidové hormóny. Difúzny endokrinný systém predstavujú endokrinné bunky roztrúsené po tele, produkujúce hormóny nazývané aglandulárne – (s výnimkou kalcitriolu) peptidy. Takmer každé tkanivo tela obsahuje endokrinné bunky.
Endokrinný systém. Hlavné endokrinné žľazy. (vľavo - muž, vpravo - žena): 1. Šišinka (patrí do difúzneho endokrinného systému) 2. Hypofýza 3. Štítna žľaza 4. Týmus 5. Nadoblička 6. Pankreas 7. Vaječník 8. Semenník
Funkcie endokrinného systému
- Podieľa sa na humorálnej (chemickej) regulácii telesných funkcií a koordinuje činnosť všetkých orgánov a systémov.
- Zabezpečuje zachovanie homeostázy organizmu v meniacich sa podmienkach prostredia.
- Spolu s nervovým a imunitným systémom reguluje
- výška,
- vývoj tela,
- jeho sexuálna diferenciácia a reprodukčná funkcia;
- podieľa sa na procesoch tvorby, využívania a uchovávania energie.
- Spolu s nervovým systémom sa na zabezpečovaní podieľajú hormóny
- emocionálne
- duševná činnosť človeka.
Žľazový endokrinný systém
Žľazový endokrinný systém predstavujú jednotlivé žľazy s koncentrovanými endokrinnými bunkami. Endokrinné žľazy (žľazy s vnútornou sekréciou) sú orgány, ktoré produkujú špecifické látky a vylučujú ich priamo do krvi alebo lymfy. Týmito látkami sú hormóny – chemické regulátory potrebné pre život. Endokrinné žľazy môžu byť buď nezávislé orgány, alebo deriváty epitelových (hraničných) tkanív. Medzi endokrinné žľazy patria tieto žľazy:
Štítna žľaza
Štítna žľaza, ktorej hmotnosť sa pohybuje od 20 do 30 g, sa nachádza v prednej časti krku a skladá sa z dvoch lalokov a isthmu – nachádza sa na úrovni ΙΙ-ΙV chrupavky priedušnice a oba laloky spája. Štyri prištítne telieska sú umiestnené v pároch na zadnom povrchu dvoch lalokov. Vonkajšia strana štítnej žľazy je pokrytá svalmi krku umiestnenými pod hyoidnou kosťou; Svojím fasciálnym vakom je žľaza pevne spojená s priedušnicou a hrtanom, takže sa pohybuje podľa pohybov týchto orgánov. Žľaza pozostáva z oválnych alebo okrúhlych vezikúl, ktoré sú naplnené bielkovinou koloidného typu obsahujúcou jód; Medzi vezikulami je voľné spojivové tkanivo. Koloid vezikúl je produkovaný epitelom a obsahuje hormóny produkované štítnou žľazou - tyroxín (T4) a trijódtyronín (T3). Tieto hormóny regulujú intenzitu metabolizmu, podporujú vstrebávanie glukózy bunkami tela a optimalizujú rozklad tukov na kyseliny a glycerol. Ďalším hormónom vylučovaným štítnou žľazou je kalcitonín (polypeptid chemickej povahy), reguluje obsah vápnika a fosfátu v tele. Pôsobenie tohto hormónu je priamo opačné ako prištítny teliesok, ktorý produkuje prištítna žľaza a zvyšuje hladinu vápnika v krvi, čím zvyšuje jeho prietok z kostí a čriev. Od tohto momentu sa účinok paratyroidínu podobá účinku vitamínu D.
Prištítne telieska
Prištítna žľaza reguluje hladiny vápnika v tele v úzkych medziach, takže nervový a motorický systém funguje normálne. Keď hladina vápnika v krvi klesne pod určitú úroveň, aktivujú sa prištítne telieska snímajúce vápnik a vylučujú hormón do krvi. Parathormón stimuluje osteoklasty k uvoľňovaniu vápnika z kostného tkaniva do krvi.
Thymus
Týmus produkuje rozpustné hormóny týmusu (alebo týmusu) - tymopoetíny, ktoré regulujú procesy rastu, dozrievania a diferenciácie T buniek a funkčnú aktivitu zrelých buniek. Vekom dochádza k degradácii týmusu, ktorý je nahradený tvorbou spojivového tkaniva.
Pankreas
Pankreas je veľký (12-30 cm dlhý) duálne pôsobiaci sekrečný orgán (vylučuje pankreatickú šťavu do lúmenu dvanástnika a hormóny priamo do krvného obehu), umiestnený v hornej časti brušnej dutiny, medzi slezinou a dvanástnik.
Endokrinná oblasť pankreasu je reprezentovaná Langerhansovými ostrovčekmi, ktoré sa nachádzajú v chvoste pankreasu. U ľudí sú ostrovčeky reprezentované rôznymi typmi buniek, ktoré produkujú niekoľko polypeptidových hormónov:
- alfa bunky - vylučujú glukagón (regulátor metabolizmu uhľohydrátov, priamy antagonista inzulínu);
- beta bunky - vylučujú inzulín (regulátor metabolizmu uhľohydrátov, znižuje hladinu glukózy v krvi);
- delta bunky - vylučujú somatostatín (inhibujú sekréciu mnohých žliaz);
- PP bunky - vylučujú pankreatický polypeptid (potláča sekréciu pankreasu a stimuluje sekréciu žalúdočnej šťavy);
- Bunky Epsilon – vylučujú ghrelín („hormón hladu“ – stimuluje chuť do jedla).
Nadobličky
Na horných póloch oboch obličiek sú malé trojuholníkové žľazy - nadobličky. Skladajú sa z vonkajšej kôry (80-90% hmoty celej žľazy) a vnútornej drene, ktorej bunky ležia v skupinách a sú prepletené širokými žilovými dutinami. Hormonálna aktivita oboch častí nadobličiek je rozdielna. Kôra nadobličiek produkuje mineralokortikoidy a glykokortikoidy, ktoré majú steroidnú štruktúru. Mineralokortikoidy (najdôležitejší z nich je ooxamid) regulujú výmenu iónov v bunkách a udržujú ich elektrolytickú rovnováhu; Glykokortikoidy (napríklad kortizol) stimulujú rozklad bielkovín a syntézu uhľohydrátov. Dreň produkuje adrenalín, hormón zo skupiny katecholamínov, ktorý udržuje sympatický tonus. Adrenalín sa často nazýva hormón boja alebo úteku, pretože jeho uvoľňovanie sa prudko zvyšuje iba vo chvíľach nebezpečenstva. Zvýšenie hladiny adrenalínu v krvi so sebou prináša zodpovedajúce fyziologické zmeny – zrýchľuje sa tep, zužujú sa cievy, napínajú sa svaly, rozširujú sa zreničky. Kôra tiež produkuje mužské pohlavné hormóny (androgény) v malých množstvách. Ak sa v tele vyskytnú poruchy a androgény začnú prúdiť v extrémnych množstvách, príznaky opačného pohlavia sa u dievčat zintenzívnia. Kôra nadobličiek a dreň sa líšia nielen rôznymi hormónmi. Práca kôry nadobličiek je aktivovaná centrálnym a medulla - periférnym nervovým systémom.
DANIEL a ľudská sexuálna aktivita by bola nemožná bez práce pohlavných žliaz, čiže pohlavných žliaz, medzi ktoré patria mužské semenníky a ženské vaječníky. U malých detí sa pohlavné hormóny produkujú v malom množstve, ale ako telo dozrieva, v určitom bode dochádza k rýchlemu zvýšeniu hladiny pohlavných hormónov a potom mužské hormóny (androgény) a ženské hormóny (estrogény) spôsobujú vzhľad. sekundárnych sexuálnych charakteristík u človeka.
Hypotalamo-hypofyzárny systém
Ľudské žľazy sú zodpovedné za reguláciu fyziologických procesov. Ide o špecializované orgány, ktoré vylučujú účinné látky. O typoch ľudských žliaz a ich funkciách hovoríme v tomto článku.
Druhy
Hormóny sú biologicky aktívne organické látky, ktoré sa viažu na bunkové receptory a ovplyvňujú ich fungovanie v organizme. Hormóny podporujú rast a vývoj. Tajomstvom je tekutina obsahujúca účinné látky alebo odpadové produkty bunky. Tajomstvá sa uvoľňujú na povrch orgánov alebo do dutín, do krvi sa uvoľňujú hormóny.
Klasifikácia žliaz v závislosti od tekutín, ktoré vylučujú, zahŕňa tri typy:
- endokrinné alebo endokrinné žľazy - uvoľnený hormón vstupuje do krvi;
- exokrinné alebo exokrinné žľazy - sekrét sa uvoľňuje na povrch orgánov;
- zmiešaný sekrét - žľazy vylučujú hormóny a sekréty.
Žľazy s vnútornou sekréciou, na rozdiel od žliaz s vonkajším vylučovaním, nemajú kanáliky, hormóny sa uvoľňujú do krvi priamo z buniek. Zmiešané sekrečné žľazy majú vývody aj sekrečné bunky.
Endokrinné žľazy vylučujú hormóny. Ich hlavnou funkciou je humorálna regulácia ľudskej fyziológie.

Ryža. 1. Endokrinné žľazy.
Žľazy súvisiace s endokrinným systémom sú popísané v tabuľke.
|
Žľaza |
Kde je |
Uvoľnený hormón |
Za čo je zodpovedný? |
|
V spodnej časti mozgu, spojená s hypotalamom |
Somatotropín |
Podporuje rast tela |
|
|
tyreotropín |
Reguluje činnosť štítnej žľazy |
||
|
adrenokortikotropín |
Stimuluje kôru nadobličiek |
||
|
Prolaktín |
Reguluje laktáciu |
||
|
Gonadotropné hormóny |
Ovplyvňujú fungovanie vaječníkov |
||
|
Epifýza alebo epifýza |
V strednom mozgu |
melatonín |
Reguluje biorytmy |
|
Oxytocín |
Podporuje svalovú kontrakciu |
||
|
Serotonín |
Jeden z hlavných neurotransmiterov, ktorý uľahčuje prenos nervových impulzov |
||
|
Štítna žľaza |
Pod hrtanom |
Regulovať metabolizmus |
|
|
kalcitonín |
Integruje vápnik a fosfáty do kostného tkaniva, čím zabraňuje opotrebovaniu kostry |
||
|
Prištítne telieska alebo prištítne telieska |
Na zadnom povrchu štítnej žľazy |
Paratyroidný hormón |
Reguluje koncentráciu vápnika v krvi |
|
Týmus alebo týmusová žľaza |
Za hrudnou kosťou |
Tymalín, tymozín, IGF-1, tymopoetín |
Regulovať imunitný systém, podieľať sa na diferenciácii T-lymfocytov |
|
Nadobličky |
V hornej časti obličiek |
Adrenalín |
Pôsobí na srdce a cievy, pomáha rýchlo reagovať v stresových situáciách |
|
kortizol |
Reguluje metabolizmus |
||
|
aldosterón |
Reguluje rovnováhu voda-soľ |
Týmus sa ku koncu života výrazne zmenšuje. Najviac vyvinuté u detí.
Endokrinné alebo exokrinné žľazy zahŕňajú:
- slinný - nachádza sa v ústnej dutine, produkuje sliny;
- žalúdočné - vylučujú žalúdočnú šťavu a nachádzajú sa v epiteli žalúdka;
- črevné - nachádzajú sa v tenkom čreve, vylučujú enzýmy, leukocyty, hlien, aminokyseliny, ktoré podporujú trávenie;
- pečeň - nachádza sa na pravej strane brušnej dutiny, vylučuje žlč, ktorá podporuje odbúravanie tukov;
- mastný - nachádzajúce sa v dermis, vylučujú kožný maz, vďaka čomu je pokožka elastická a vodotesná;
- spotený - nachádzajú sa v derme, vylučujú pot, pozostávajúci z vody, minerálnych solí, močoviny a pomáhajú ochladzovať povrch kože;
- slzný - nachádzajú sa v hornom vonkajšom rohu oka, vylučujú slzy, ktoré zvlhčujú očnú buľvu;
- mliekareň - sa nachádzajú na ženských bradavkách a vylučujú mlieko.

Ryža. 2. Exokrinné žľazy.
Pečeň je najväčšia žľaza stavovcov.
Žľazy so zmiešaným vylučovaním zahŕňajú tráviacu žľazu – pankreas – a pohlavné žľazy – vaječníky a semenníky.

Ryža. 3. Žľazy zmiešanej sekrécie.
Pankreas vylučuje pankreatickú šťavu, ktorá obsahuje enzýmy a podporuje trávenie potravy, ako aj množstvo hormónov – glukagón, inzulín, somatostatín, ktorý ovplyvňuje metabolizmus sacharidov a hladinu cukru v krvi.
Gonády neprodukujú sekréty, ale zárodočné bunky. Vajíčka dozrievajú vo vaječníkoch a spermie dozrievajú v semenníkoch. Okrem toho pohlavné žľazy uvoľňujú hormóny do krvi. Ženské hormóny zahŕňajú dve skupiny:
- estrogény ovplyvňujúce fungovanie maternice;
- gestagény regulácia menštruačného cyklu, tehotenstva, pôrodu.
Semenníky, mužské reprodukčné žľazy, produkujú androgény, ktoré sú zodpovedné za sekundárne pohlavné znaky u mužov. Najvýznamnejším hormónom v tejto skupine je testosterón.
Čo sme sa naučili?
V ľudskom tele sa nachádzajú žľazy vnútornej, vonkajšej a zmiešanej sekrécie, ktoré vylučujú hormóny a sekréty. Hormóny vstupujú priamo do krvi, sekréty sa uvoľňujú cez kanály na povrchu alebo v dutine. Endokrinné žľazy používajú hormóny na reguláciu metabolizmu a stimuláciu rastu a vývoja tela. Exokrinné žľazy vylučujú sekréty, ktoré zvlhčujú povrchy a podporujú ochladzovanie alebo trávenie. Žľazy so zmiešanou sekréciou súčasne vylučujú hormóny a sekréty. Patria sem pohlavné žľazy a pankreas.
Test na danú tému
Vyhodnotenie správy
Priemerné hodnotenie: 4.3. Celkový počet získaných hodnotení: 418.
Celoúniová spoločnosť pre šírenie politických a vedeckých poznatkov
Séria VIII I. číslo č. 18. Vydavateľstvo "Vedomosti" 1958. Náklad 55 000 výtlačkov.
Úvod
Choroby hypofýzy
Nadobličky a ich choroby
Úvod
Historické informácie. Ľudské endokrinné žľazy. Hormóny a ich úloha v živote tela. Nervový systém a endokrinné žľazy.
1. júna 1889 na stretnutí parížskej biologickej spoločnosti predniesol slávny vedec Brown-Séquard správu, ktorá vzbudila veľký záujem po celom svete. Brown-Séquard, ktorý mal v tom čase 72 rokov, uviedol, že injekciou výťažkov z pohlavných žliaz (semenníkov) psov a morčiat pod kožu zistil vymiznutie stareckej slabosti a výrazné zvýšenie fyzickej sily a duševnej výkonnosti. . Francúzsky vedec si všimol omladzujúci účinok extraktov zo samčích pohlavných žliaz zvierat a navrhol, že iné žľazy prítomné v tele ľudí a zvierat vylučujú do krvi niektoré látky, bez ktorých telo upadá a stáva sa bolestivým.
Pravda, už pred Brown-Séquardom boli známe isté skutočnosti naznačujúce veľký význam pre život tela žliaz s vnútornou sekréciou, ktoré sa stredovekým anatómom, ktorí ich pri pitvách ľudských a zvieracích tiel označovali za záhadné útvary.
Už v staroveku sa teda zistilo, že odstránenie pohlavných žliaz u samcov domácich zvierat (kastrácia) spôsobuje a dodáva ich mäsu obzvlášť jemnú chuť. Na tom sa zakladalo široko praktizované vychrlenie mladých kohútov a kancov. Bolo tiež známe, že kastrácia žrebcov a býkov dramaticky mení ich dispozície a správanie, v dôsledku čoho je jednoduchšie ich použiť v postroji. Vplyv kastrácie na hlas človeka bol známy už za čias Aristotela.
Všetky tieto informácie však boli útržkovitého charakteru a týkali sa len tých zmien, ktoré sa vyskytujú u zvierat a ľudí, keď sa odstránia mužské pohlavné žľazy.
V roku 1849 nemecký vedec Berthold dokázal, že ak kastrujete kohúta a potom transplantovaný semenník transplantujete na akékoľvek iné miesto na tele, takýto kohút si zachová jasný hrebeň a bradu, ako aj návyky kohúta - bojovnosť a schopnosť. spievať, ktoré miznú v kapúnoch (kastrati ). Na základe tohto prvého vedeckého experimentu s endokrinnou žľazou dospel Berthold k záveru, že látka vylučovaná pohlavnými žľazami pôsobí cez krv na celé telo.
V roku 1855 bol objavený význam ďalšej endokrinnej žľazy, nadobličky. Anglický lekár Addison zistil, že vážne zničenie nadobličiek, najčastejšie v dôsledku ich zničenia tuberkulózou. V tom istom roku 1855 zaviedol slávny francúzsky fyziológ Claude Bernard do vedy koncept vnútornej sekrécie a zistil, že pečeň, okrem žlče vylievanej do dvanástnika, produkuje a uvoľňuje glukózu priamo do krvi. Zároveň navrhol, že „orgány, ktoré produkujú vnútorné sekréty, sú slezina, štítna žľaza, nadobličky a lymfatické uzliny“.
V roku 1883 opísali švajčiarski chirurgovia Kocher a Reverden bolestivé javy, ku ktorým došlo po odstránení štítnej žľazy u ľudí. V roku 1886 opísal neurológ Marie novú chorobu – akromegáliu, pri ktorej sa u dospelého človeka obnoví rast kostí; Zistilo sa, že toto ochorenie je spojené s narušením činnosti malej endokrinnej žľazy umiestnenej na spodine mozgu – hypofýze.
Takmer každý rok boli popísané nové, dovtedy neznáme ochorenia spojené s dysfunkciou endokrinných žliaz.
Za posledných 50 rokov sa v tejto oblasti nazhromaždilo veľké množstvo klinických a experimentálnych pozorovaní. Do tohto odvetvia poznania významne prispeli domáci vedci: V. Ja Danilevskij, L. V. Sobolev, A. A. Bogomolets, M. M. a B. M. Zavadovskij, V. D. Šervinskij a ďalší. Štúdium žliaz s vnútornou sekréciou prerástlo do samostatnej vedy - endokrinológie, ktorá preukázala obrovskú úlohu týchto žliaz v normálnom raste a vývoji tela zvieraťa a človeka. Veľký pokrok sa dosiahol aj v liečbe endokrinných ochorení, z ktorých mnohé donedávna rýchlo viedli k smrti ľudí, ktorí na ne ochoreli.
V súčasnosti je známych osem žliaz s vnútornou sekréciou: hypofýza (mozgový prívesok), epifýza (šišinka), štítna žľaza, týmus, prištítne telieska (u ľudí sú štyri), pankreas, nadobličky (dve) a pohlavné žľazy (dve) . Je možné, že v budúcnosti, keď budú naše poznatky rásť, budú objavené nové, zatiaľ neprebádané endokrinné orgány.
Na rozdiel od vonkajších sekrečných žliaz, ako sú slinné, potné, mazové, obličkové, žalúdočné a črevné žľazy, ktoré vylučujú produkty svojej činnosti (sliny, pot, maz, moč, žalúdočnú a črevnú šťavu) vylučovacími cestami do mimo alebo do tráviaceho traktu, endokrinné žľazy nemajú vylučovacie kanály. Špeciálne látky, ktoré produkujú – hormóny (z gréckeho slova „hormao“, čo znamená „vzrušovať“, „uvádzať do činnosti“) vstupujú priamo do krvi a sú ňou prenášané do všetkých orgánov a tkanív tela, čím posilňujú usmerňovanie životne dôležitých procesov tela určitým smerom.
Endokrinné žľazy sú pod kontrolou centrálneho a autonómneho nervového systému, ktoré regulujú intenzitu tvorby hormónov a rýchlosť ich vstupu do krvi. Hormóny zase ovplyvňujú činnosť nervového systému, inhibujú alebo stimulujú aktivitu buniek v mozgu a mieche.
Vplyv nervového systému na endokrinné žľazy je obzvlášť zreteľne viditeľný pri štúdiu endokrinných ochorení, ktoré vznikajú po neuropsychických šokoch. Posilnenie alebo oslabenie práce žliaz s vnútorným vylučovaním spôsobuje dramatické zmeny v psychike a správaní ľudí a zvierat.
Štítna žľaza a jej choroby
Myxedém u detí a dospelých. Tyreotoxikóza (Gravesova choroba). Liečba rádioaktívnym jódom. Jednoduchá struma.
Štítna žľaza sa nachádza na prednom povrchu krku a pokrýva základný pažerák a priedušnicu (priedušnicu). Tvar štítnej žľazy, pozostávajúci z dvoch bočných lalokov spojených navzájom úzkou šijou, pripomína motýľa s roztiahnutými krídlami. Dĺžka lalokov štítnej žľazy je 5-8 cm, šírka - 3-4 cm a hrúbka 1,5-2,5 cm Hmotnosť tejto žľazy u dospelého zdravého človeka zvyčajne nepresahuje 25-30 g. štítna žľaza zohráva výnimočnú úlohu dôležitú úlohu v živote organizmu.
Krv vstupuje do rozvinutej siete krvných ciev žľazy cez štyri veľké tepny; do jednej hodiny stihne prejsť týmto orgánom všetka krv, ktorá koluje v ľudskom tele.
Ak skúmame štítnu žľazu pod mikroskopom, vidíme, že pozostáva z veľkého počtu vezikúl (folikulov), vo vnútri ktorých sa hromadí viskózna, polotekutá látka (koloid) produkovaná bunkami žľazy (obr. 1). Každá takáto bublina je prepletená hustou sieťou drobných cievok – kapilár, ktoré ju hojne zásobujú krvou.
Koloid obsahuje hormóny štítnej žľazy - tyroxín a trijódtyronín, ktoré sa tvoria v dôsledku kombinácie proteínu s jódom. Tieto hormóny, dodávané krvným obehom do všetkých tkanív tela, sa priamo podieľajú na procesoch metabolizmu tkanív. Odhaduje sa, že telo dospelého človeka obsahuje iba 15 mg tyroxínu, ale toto malé množstvo hormónu je nevyhnutné na udržanie normálneho fungovania srdca, čriev, obličiek, pohlavných žliaz a mnohých ďalších orgánov a systémov.
Myxedém. Ak je štítna žľaza odstránená mladému zvieraťu, ako je šteňa, a tým sa zastaví tok hormónov štítnej žľazy do krvi, rast zvieraťa sa zastaví. Veselé, veselé šteniatko sa stáva letargickým, celé dni nehybne leží, jeho telesná teplota klesá a krvný tlak klesá pod normálnu hodnotu; všetky metabolické procesy sa spomaľujú. Šteniatko je výrazne oneskorené v raste a vývoji. K rovnakým zmenám dochádza aj u dieťaťa, ktoré trpí vrodeným nedostatočným vývojom štítnej žľazy alebo prekonalo nejaký druh infekcie, ktorá spôsobila zápal štítnej žľazy, v dôsledku čoho sa znížilo uvoľňovanie zodpovedajúcich hormónov do krvi, resp. úplne zastavil. Takéto dieťa zaostáva za svojimi rovesníkmi v raste a ak sa liečba nezačne včas, zostáva trpaslíkom na celý život (tzv. nanizmus spôsobený štítnou žľazou). Vývoj takýchto detí je tiež výrazne oneskorený: začínajú chodiť vo veku 3-5 rokov a niekedy neskôr, ich zuby vybuchnú veľmi neskoro, výmena mliečnych zubov sa nevyskytuje včas; Trpí najmä duševný vývoj - prvé slová často vyslovujú vo veku 5-7 rokov.
Charakteristický je vzhľad detí trpiacich ťažkou formou nedostatočnosti štítnej žľazy - ochorenie nazývané myxedém (v preklade toto slovo znamená „opuch sliznice“). Ich tvár je opuchnutá a jej výraz je nudný. Ústa sú napoly otvorené, vyčnieva z nich hustý jazyk. Hlas je hrubý a chrapľavý v dôsledku opuchu hlasiviek. Brucho je veľké, často s pupočnou prietržou. Pokožka na celom tele je suchá a drsná. Vlasy rastú zle (obr. 2).
| Ryža. 2. 18-ročné dievča s myxedémom. Trpasličí vzrast, opuchnuté brucho s pupočnou prietržou, nedostatočný rozvoj mliečnych žliaz. A a B— Vrodená hypotyreóza pred a po liečbe. | ||
 |
 |
|
Ak sa myxedém vyskytne u dospelého človeka, potom sa u neho vyvinie edém celého tela, ktorý sa líši od edému srdcového alebo obličkového pôvodu tým, že pri stlačení prstom na opuchnutú kožu nezostane jamka. Pacienti s myxedémom sa sťažujú na poruchy pamäti, apatiu a letargiu, celkovú slabosť, ospalosť, vypadávanie vlasov a lámavosť nechtov. Sú neustále chladné (chilliness), telesná teplota je znížená na 35-36°, dokonca znášajú infekčné ochorenia bez výrazného zvýšenia teploty. V najteplejšom období roka spia pacienti s myxedémom pod teplou prikrývkou. Ich koža sa stáva suchou a šupinatou (najmä na lakťoch a holeniach); sa vyvíjajú.
Stačí, aby pacient s myxedémom začal užívať tyreoidín (v lekárňach dostupný liek zo sušenej štítnej žľazy zvierat, vyrábaný v mäsokombinátoch) a za krátky čas opuch zmizne, obnoví sa pamäť, ospalosť, energia. a veselosť sa vráti a prestane. Rast u detí trpiacich myxedémom sa obnoví po začatí liečby tyroidínom; Zvyšné príznaky ochorenia postupne miznú. Pri správnej a systematickej liečbe z takýchto detí vyrastú plnohodnotní, zdraví ľudia.
Takmer všetci pacienti s myxedémom - deti aj dospelí - musia užívať tyreoidín po celý život. Vysadenie lieku bude mať za následok návrat choroby. Iba v zriedkavých prípadoch, ak sa po operácii štítnej žľazy vyskytol myxedém v dôsledku odstránenia takmer celého tkaniva, možno pozorovať prípady zotavenia sa z myxedému. Vysvetľuje to skutočnosť, že malé množstvo buniek štítnej žľazy, ktoré zostalo po operácii, môže časom rásť (regenerovať sa) a uspokojiť potrebu tela hormónov štítnej žľazy.
Tyreotoxikóza (Gravesova choroba). Ak je pri myxedéme nedostatočná produkcia hormónov štítnou žľazou, potom pri tyreotoxikóze alebo Gravesovej chorobe (pomenovanej podľa choroby nemeckého lekára Karla Gravesa, ktorý ju opísal v roku 1840), štítna žľaza naopak produkuje nadmerné množstvo tyroxín a trijódtyronín.
Zatiaľ čo myxedém je pomerne zriedkavý, tyreotoxikóza je jedným z najčastejších endokrinných ochorení u ľudí. Výskyt choroby, ako bolo presne stanovené, je vo veľkej väčšine prípadov (podľa pozorovaní profesora N. A. Shereshevského u 80% pacientov) spojený s nejakým druhom duševnej traumy alebo nervových zážitkov. Upozornil na to už pred 70 rokmi vynikajúci ruský lekár S.P.Botkin, ktorý napísal, že smútok, vydesenie, hnev či strach môžu byť príčinou rozvoja ťažkej tyreotoxikózy, ktorá prebieha niekedy extrémne rýchlo, v priebehu niekoľkých hodín. Sú prípady, keď ľudia ochoreli na tyreotoxikózu bezprostredne po požiari, vlakovej alebo dopravnej nehode, ktorá spôsobila nervový šok, po ťažkej strate blízkej osoby. Napríklad výskyt ťažkej tyreotoxikózy počas jednej noci bol opísaný u ženy, ktorá v priebehu niekoľkých hodín prišla o dvoch synov.
Ako nervové zážitky spôsobujú vývoj tejto choroby? Nezvyčajná excitácia mozgovej kôry, ku ktorej dochádza u človeka pri duševnom šoku, sa môže preniesť na štítnu žľazu priamo nervovými dráhami alebo zložitejšou cestou – cez mozgový prívesok (hypofýza), pri ktorom sa zistilo, že vylučuje tzv. špeciálny hormón stimulujúci štítnu žľazu, ktorý zlepšuje činnosť štítnej žľazy. Hormóny štítnej žľazy produkované vo veľkom množstve zaplavujú telo a spôsobujú otravu. Preto sa choroba nazýva „tyreotoxikóza“, čo v preklade znamená „otrava tyroxínom“.
Ženy trpia tyreotoxikózou približne 8-krát častejšie ako muži. Najviac chorých je vo veku 20 až 40 rokov, no ochorieť môžu aj starší ľudia vo veku 60 – 70 rokov. Deti vyvíjajú tyreotoxikózu pomerne zriedkavo.
Vzhľad pacientov s tyreotoxikózou s výrazným obrazom ochorenia je veľmi charakteristický. Pozoruhodný je najmä presah očí, ktorý dodáva pacientovej tvári nahnevaný a trochu vystrašený výraz (obr. 3). Príznak vyčnievania očí (tzv. exoftalmus) sa pozoruje veľmi často, ale nie je povinný – sú pacienti, ktorí tento príznak nemajú.
| Ryža. 3. Vľavo je pacient s tyreotoxikózou, 42 rokov. Symptóm vypúlených očí je výrazný a zmizol, rovnako ako všetky ostatné príznaky ochorenia, 5 mesiacov po liečbe rádioaktívnym jódom (pravý obrázok). | ||
 |
 |
|
Pacienti s tyreotoxikózou sú úzkostliví, veľmi mobilní, vždy sa ponáhľajú, zhovorčiví, ľahko dráždiví, podráždení. Výrazne schudnú aj napriek tomu, že mnohí majú dobrú alebo dokonca zvýšenú chuť do jedla. Vysvetľuje to skutočnosť, že ich metabolické procesy sú výrazne zvýšené a zložky potravy - bielkoviny, tuky a sacharidy - horia oveľa rýchlejšie ako zdravý človek. Ľudia s tyreotoxikózou často schudnú v priebehu niekoľkých mesiacov 12-16 kg a viac a pri dlhom priebehu ochorenia môžu dosiahnuť extrémne stupne vyčerpania.
Konštantnými príznakmi tyreotoxikózy sú zväčšenie štítnej žľazy (struma) a zvýšená srdcová frekvencia. Veľkosť strumy výrazne neovplyvňuje závažnosť ochorenia: niekedy u vážne chorých pacientov je struma sotva viditeľná a je zistená iba pri palpácii krku, zatiaľ čo v iných prípadoch, pri veľmi veľkých strumách, sú iné príznaky ochorenia. bezvýznamne vyjadrené. Podľa závažnosti ochorenia sa rozlišujú ťažké formy tyreotoxikózy, prípady strednej závažnosti a mierne formy, ktoré významne neovplyvňujú schopnosť pacientov pracovať.
Palpitácie u pacientov s ťažkou tyreotoxikózou sú konštantné a obťažujú pacientov vo dne iv noci. Namiesto 72-80 úderov za minútu, čo je norma pre zdravého človeka, môže počet srdcových kontrakcií pri tyreotoxikóze dosiahnuť 120-160 a niekedy 200 za minútu. Takáto krkolomná práca rýchlo opotrebováva srdcový sval, spôsobuje poruchy rytmu, prerušenia a v konečnom dôsledku srdcové zlyhanie (dekompenzáciu) s edémom celého tela. Príčinou smrti u pacientov s ťažkými formami tyreotoxikózy je najčastejšie srdcové zlyhanie. Na konci minulého storočia, keď neexistovali žiadne spoľahlivé metódy liečby tohto ochorenia, pacienti s ťažkými formami tyreotoxikózy zomierali podľa S.P. Botkina do 2-3 rokov a niekedy rýchlejšie na zlyhanie srdca. V súčasnosti sa takýto výsledok ochorenia zriedkavo pozoruje a iba v pokročilých prípadoch, ak sa liečba začne príliš neskoro. Moderná medicína má radikálne prostriedky na boj proti tejto chorobe.
Až donedávna bola hlavným liekom operácia na odstránenie strumy. Keďže konečnou príčinou ochorenia, ako už bolo naznačené, je nadmerná produkcia hormónov štítnou žľazou a ich otrava organizmu, bolo prirodzené dospieť k myšlienke, že ak sa väčšina štítnej žľazy chirurgicky odstráni, zdroj nadmerného množstva týchto hormónov vstupujúcich do krvi by bol eliminovaný a pacient sa musí zotaviť.
A skutočne, po takejto operácii sa 80 až 90% pacientov s tyreotoxikózou zotaví a obnoví svoju schopnosť pracovať. Chirurgický spôsob liečby má však aj svoje negatívne stránky. Počas operácie môže dôjsť k náhodnému poškodeniu nervus laryngeus inferior, čo má za následok dočasné alebo trvalé ochrnutie hlasiviek a pacient nie je schopný rozprávať plným hlasom. Ak sa spolu so štítnou žľazou odstránia aj prištítne telieska (malé útvary veľkosti malého hrášku), potom sa u operovaného pacienta vyvinú záchvaty (tetánia), ktoré si vyžadujú neustálu liečbu. Napokon, ak sú pacienti výrazne vyčerpaní a majú známky srdcového zlyhania, je takáto operácia spojená s ohrozením života.
Je pravda, že vyššie uvedené komplikácie sa vyskytujú zriedkavo, ale stále nie je možné úplne zaručiť pacienta proti nim pomocou chirurgického spôsobu liečby tyreotoxikózy.
Preto je zrejmé, že veľký záujem vzbudil nový spôsob liečby tyreotoxikózy, nie menej účinný ako chirurgická metóda a zároveň úplne bezpečný pre pacientov, a to liečba Gravesovej choroby rádioaktívnym jódom.
Pri tomto spôsobe liečby sa pacientom s tyreotoxikózou dáva vypiť asi štvrtinu pohára bezfarebného roztoku, na pohľad na nerozoznanie od vody, obsahujúceho určité množstvo rádioaktívneho jódu. Po 2-3 týždňoch začnú pacienti pociťovať zlepšenie a po 2 mesiacoch sa väčšina z nich úplne zotaví; Len u niektorých pacientov sa musí liečba opakovať.
V moskovskej nemocnici pomenovanej po S.P. Botkinovi sme v rokoch 1954-1957 liečili viac ako 1000 pacientov s ťažkými a stredne ťažkými formami tyreotoxikózy rádioaktívnym jódom s trvalo dobrými výsledkami. Asi 60 % pacientov sa vyliečilo jednorazovou dávkou rádioaktívneho jódu, zvyšok sa musel opakovať 2-3 krát a veľmi zriedkavo - 4-5 krát. Liečba rádioaktívnym jódom bola úspešná aj vo veľmi pokročilých prípadoch, keď vzhľadom na závažnosť stavu prepustených neprichádzal do úvahy chirurgický zákrok.
Ako vedie rádioaktívny jód k vyliečeniu takého závažného ochorenia, akým je výrazná tyreotoxikóza? Rádioaktívny jód (J 131) patrí do radu umelých rádioaktívnych izotopov, t.j. látok podobných svojimi chemickými vlastnosťami bežným prvkom bežným v prírode, ale líšia sa od nich rádioaktivitou – schopnosťou vyžarovať okom neviditeľné lúče. Rádioaktívny jód sa stal dostupným na lekárske účely až v posledných rokoch v dôsledku rozšírenia využívania atómovej energie na mierové účely. V jadrovom reaktore sa teda obyčajný fosfor, ktorého atómová hmotnosť je 31, môže zmeniť na rádioaktívny s atómovou hmotnosťou 32 a obyčajný kobalt (Co 59) na rádioaktívny kobalt s atómovou hmotnosťou 60. Rádioaktívny jód s atómovou hmotnosťou 131 je jedným z takzvaných „izotopov s krátkou životnosťou“, keďže jeho polčas rozpadu je len osem dní, t.j. po ôsmich dňoch stráca polovicu svojej aktivity.
Po injekčnom podaní zvieraťu alebo človeku sa rádioaktívny jód rýchlo vstrebáva v gastrointestinálnom trakte a dostáva sa do krvi, ktorá ho prenáša do celého tela. Štítna žľaza má „afinitu“ k bežnému aj rádioaktívnemu jódu a ukladá ho vo veľkých množstvách. Jód sa používa na stavbu hormónov, ktoré produkuje - tyroxín a trijódtyronín (molekula prvého obsahuje štyri atómy jódu, molekula druhého - tri atómy).
U zdravého dospelého človeka po 24 hodinách od prijatia rádioaktívneho jódu až 30 % z neho vychytá štítna žľaza, zvyšných 70 % sa vylúči obličkami močom.
U pacientov s tyreotoxikózou sa schopnosť žľazy akumulovať jód prudko zvyšuje a môže dosiahnuť 70-90% podanej dávky. Inými slovami, takmer všetok rádioaktívny jód zavedený do tela pacienta s tyreotoxikózou je zachytený štítnou žľazou a je v nej pevne zadržaný niekoľko dní.
Pri rozpade rádioaktívneho jódu vyžaruje gama lúče a beta častice. Gama lúče, ktoré ľahko prenikajú do všetkých tkanív, nespôsobujú žiadne zmeny v žľaze. Beta častice sa správajú odlišne. Sú schopné prejsť tkanivami veľmi krátku dráhu – len asi 2 mm, a preto svoj beh končia v samotnej hrúbke štítnej žľazy. Tým, že beta častice odovzdajú svoju energiu bunkám žľazy, spôsobia ich smrť a zastavenie ich sekrécie hormónov. Ako silné je bombardovanie buniek štítnej žľazy beta časticami, ku ktorému dochádza, možno posúdiť podľa skutočnosti, že v 1 milicurie rádioaktívneho jódu sa každú sekundu vytvorí 37 miliónov beta častíc (1 Curie je jednotka merania rádioaktivity; milicurie je 1/1000 curie). Ale pri liečbe tyreotoxikózy vo väčšine prípadov podávame pacientom 6-8 milicurie rádioaktívneho jódu.
Bunky štítnej žľazy, ktoré odumierajú pod vplyvom beta častíc, sa zmenšujú; na ich mieste sa vytvorí hustejšie spojivové tkanivo. V dôsledku toho sa struma znižuje alebo úplne zmizne. Malý počet buniek, ktoré naďalej produkujú mierne množstvo hormónov potrebných pre fungovanie tela, zostáva len na periférii žľazy.
Použitie rádioaktívneho jódu teda vykonáva bezkrvnú operáciu. Funkčná aktivita žľazy výrazne klesá a pacient s tyreotoxikózou sa začína zotavovať. U väčšiny pacientov 20 dní po užití rádioaktívneho jódu postupne vymiznú búšenie srdca, nespavosť a tras rúk, vymiznú gastrointestinálne poruchy, ktoré často sprevádzajú tyreotoxikózu, a začne sa zvyšovať telesná hmotnosť (obr. 4). Nakoniec zmiznú vypuklé oči, ktoré sú niekedy viditeľné po mnoho mesiacov, hoci všetky ostatné príznaky tyreotoxikózy už pominuli.
| Ryža. 4. Vľavo je 46-ročný pacient s tyreotoxikózou. Vpravo - ten istý pacient 14 mesiacov po začatí liečby rádioaktívnym jódom; je viditeľné vymiznutie strumy a vypuklých očí; pribrala 7,5 kg. Úplné zotavenie. | ||
 |
 |
|
Jedinou komplikáciou, ktorej sa treba vyhnúť pri liečbe tyreotoxikózy rádioaktívnym jódom, je vznik hypotyreózy alebo myxedému (pozri stranu 7). Táto komplikácia sa pozoruje v prípadoch, keď v dôsledku zvýšenej citlivosti štítnej žľazy na pôsobenie rádioaktívneho jódu dochádza k smrti všetkých žliazových buniek. Takto zvýšenú citlivosť sme pozorovali u 5 % pacientov liečených rádioaktívnym jódom; aby sa cítili úplne zdraví, museli užívať 1-2 tablety tyreoidínu denne. Po niekoľkých mesiacoch takejto liečby myxedém zmizol.
Táto komplikácia pri liečbe rádioaktívnym jódom sa nevyskytuje častejšie ako po chirurgickej liečbe pacientov s tyreotoxikózou. Terapia rádioaktívnym jódom má zároveň nepochybné výhody oproti chirurgickej liečbe tyreotoxikózy, pretože pacientov zbavuje strachu z operácie a jej možných komplikácií.
Treba však zdôrazniť, že nie všetky prípady ochorenia možno liečiť rádioaktívnym jódom. Pacienti, ktorých ochorenie je spôsobené difúznym (tuhým) zväčšením štítnej žľazy, sú najrýchlejšie vyliečiteľní rádioaktívnym jódom. Pri nodulárnej tyreotoxickej strume a takzvanom tyreotoxickom adenóme zostáva preferovanou metódou liečby operácia.
Jednoduchá struma. Zväčšená štítna žľaza nie je vždy sprevádzaná znakmi charakteristickými pre tyreotoxikózu. Človek môže mať aj takzvanú jednoduchú strumu, pri ktorej nie je zvýšená srdcová frekvencia, žiadne vypúlené oči, žiadna vychudnutosť. Existuje päť stupňov strumy; pri prvom a druhom stupni zväčšenia štítnej žľazy nie je okom viditeľná a zisťuje sa len prehmataním krku pri treťom stupni je viditeľné zhrubnutie krku a napokon pri štvrtom a piatom; stupňa zväčšenia, struma dosahuje veľké rozmery a môže sťažovať dýchanie a prehĺtanie (obr. 5).
| Ryža. 4. Zväčšenie štítnej žľazy (struma) vľavo - 5. stupeň, vpravo - 4. stupeň. | ||
 |
 |
 |
Príčinou jednoduchej strumy je vo väčšine prípadov znížená schopnosť organizmu pacienta absorbovať jód alebo nedostatok jódu v pôde, vode a vzduchu, ako aj v potravinách – zelenina, mlieko, mäso a pod. struma spočíva v tom, že pacienti dlhodobo užívajú lieky s obsahom jódu, pod vplyvom ktorých sa struma postupne znižuje a po niekoľkých rokoch liečby môže úplne vymiznúť.
V oblastiach, kde sa často vyskytuje jednoduchá alebo, ako sa hovorí, endemická (lokálna) struma, je soľ, ktorá sa predáva, jodizovaná (na tonu soli sa pridáva iba 10-25 g jodidu draselného, takže táto prísada je úplne nedetegovateľná chuťou). V ZSSR sa nedostatok jódu v prírode pozoruje v niektorých oblastiach Uralu, Kaukazu, Altaja, Transbaikalia, Marijskej a Čuvašskej autonómnej sovietskej socialistickej republiky, ako aj v určitých oblastiach Gorkého, Ivanovského a Moskovského regiónu. V dôsledku jodizácie soli a iných zdravotných opatrení vykonávaných za sovietskej nadvlády bola takmer úplne eliminovaná endemická struma, ktorá bola v minulosti medzi obyvateľstvom týchto miest veľmi rozšírená.
Aby sa predišlo možnosti vzniku strumy u detí žijúcich v takýchto oblastiach, podávajú sa im raz týždenne „antistrumínová“ tableta, liek s obsahom jódu alebo 1-2 čajové lyžičky roztoku jodidu draselného.
Pankreas a jeho choroby
Diabetes mellitus a moderné metódy jeho liečby. Použitie inzulínu a nových sulfónamidových liekov. Hypoglykemická choroba.
Pankreas produkuje a vylučuje do dvanástnika nielen pankreatickú šťavu, ktorá obsahuje enzýmy štiepiace bielkoviny, tuky a sacharidy, ale priamo do krvi uvoľňuje aj hormón inzulín, bez ktorého telo nedokáže správne absorbovať cukor (glukózu), ktorý je hlavný zdroj výživy pre všetky tkanivá.
Jednou z najčastejších chorôb spojených s narušením intrasekrečnej aktivity pankreasu je diabetes mellitus alebo diabetes mellitus. Počet ľudí s cukrovkou je veľmi významný. V Spojených štátoch teda podľa najnovších štatistík počet ľudí trpiacich cukrovkou presahuje 2 milióny ľudí. V iných krajinách sú státisíce diabetických pacientov.
Keď sa objaví cukrovka, človek zažíva extrémny smäd a časté močenie. Množstvo vody, čaju a iných tekutín, ktoré diabetik vypije, môže dosiahnuť 6, 8 alebo dokonca 10 litrov za deň namiesto 1,5-2 litrov, ktoré skonzumuje zdravý dospelý človek. V súlade s tým sa zvyšuje objem moču vylučovaného z tela. Chuť do jedla u diabetických pacientov je často výrazne zvýšená, napriek tomu však pacienti schudnú o 3-5 kg alebo viac za mesiac a výrazne schudnú. Pri vyšetrovaní moču pacienta sa v ňom nachádza cukor, ktorý u zdravého človeka v moči väčšinou chýba. Strata značného množstva cukru v moči (až 300-500 g denne) vysvetľuje vyčerpanie a zvyšujúci sa úbytok hmotnosti diabetických pacientov.
Ľudia trpiaci cukrovkou sa sťažujú na celkovú slabosť, bolesti končatín, rozmazané videnie a zníženú výkonnosť. Často ju sprevádzajú rôzne kožné ochorenia – ekzémy, výskyt pľuzgierov a abscesov (vriedkov), ako aj svrbenie kože, ktoré nereaguje na žiadne prostriedky, kým sa nezistí hlavná príčina ochorenia a nenastaví sa správna liečba. predpísané. Veľmi často sa pri cukrovke vyskytujú ochorenia pečene, obličiek a kardiovaskulárneho systému.
Výskyt cukru v moči je len jedným z príznakov cukrovky, ktorá je chronickou poruchou mnohých typov metabolizmu - predovšetkým sacharidov, potom tukov a bielkovín. Krv diabetických pacientov obsahuje podstatne viac cukru ako zdravých ľudí (zvyčajne 200-300 alebo viac mg% oproti 80-120 mg% u zdravých ľudí). Veľmi často sa u pacientov s cukrovkou zvyšuje hladina cholesterolu v krvi, jedného z produktov metabolizmu tukov.
Cukrovkou trpia muži aj ženy. Nástup choroby sa vyskytuje prevažne v dospelosti a starobe. Deti a dospievajúci ochorejú pomerne zriedkavo a ich ochorenie je zvyčajne závažnejšie ako u dospelých. Príčiny cukrovky sú rôzne. Ochorenie môže vzniknúť po rôznych infekciách, psychických a fyzických traumách, pri nadmernej výžive vedúcej k obezite, pri zápalových procesoch a nádoroch pankreasu. Štatistiky poukazujú na úlohu dedičnej predispozície k tomuto ochoreniu: 40 % pacientov má aj rodičov alebo blízkych príbuzných, ktorí trpia cukrovkou. Niekedy v kombinácii s inými endokrinnými ochoreniami - akromegália, gigantizmus, Itsenko-Cushingova choroba (pozri choroby hypofýzy a nadobličiek).
Vo väčšine prípadov diabetes mellitus je bezprostrednou príčinou, ktorá spôsobuje narušenie metabolizmu uhľohydrátov a následne tukov a bielkovín, nedostatočná tvorba jedného z jeho hormónov v pankrease - inzulínu. Dokazuje to nasledujúci experiment. Ak sa zvieraťu (pes, mačka) chirurgicky odstráni celý pankreas, potom vždy vykazuje známky cukrovky – smäd, časté močenie, v moči sa zisťuje cukor a zvyšuje sa jeho obsah v krvi. Stačí však takýmto zvieratám začať podávať inzulín, pretože príznaky cukrovky sa zmiernia a pri systematickom a dostatočnom podávaní inzulínu môžu úplne vymiznúť. Po ukončení podávania inzulínu sa ochorenie opäť vráti.
Okrem nedostatočnej tvorby inzulínu môže byť príčinou cukrovky zvýšená sekrécia pankreasu druhého hormónu, ktorý produkuje – glukagónu, ktorý má presne opačný účinok ako inzulín. Nakoniec môže ísť o dôsledok nadmernej tvorby špeciálneho enzýmu v pečeni – inzulinázy, ktorý ničí inzulín.
Vyliečenie cukrovky je extrémne zriedkavé. Vo veľkej väčšine prípadov choroba pokračuje počas celého života. Preto je správny režim a vhodná liečba nevyhnutnými podmienkami na udržanie pracovnej kapacity a prevenciu komplikácií, ktoré vznikajú v pokročilých prípadoch. Jednou z najnebezpečnejších komplikácií je diabetická kóma, ktorá môže viesť k smrti pacienta, ak sa neprijmú núdzové opatrenia na jeho záchranu.
Kóma u diabetického pacienta je akútna otrava organizmu podoxidovanými produktmi metabolizmu tukov - acetónom, acetooctovou a beta-hydroxymaslovou kyselinou. Kóma vzniká v prípadoch, keď diabetik ochorie na akékoľvek infekčné ochorenie, pri nesprávnej strave (nadmerná konzumácia tučných jedál), pití alkoholu a pri nepravidelnom podávaní inzulínu v prípadoch, keď sa bez liečby týmto hormónom nezaobídete. Pred objavením inzulínu končila diabetická kóma vo väčšine prípadov smrťou pacienta.
Inzulín bol prvýkrát získaný v roku 1921 v Kanade vedcami Banting a Best a už v roku 1922 bol použitý na liečbu pacientov s cukrovkou. Objaveniu inzulínu predchádzalo veľké množstvo experimentálnych štúdií uskutočnených na zvieratách a významná bola najmä práca ruského vedca L. V. Soboleva.
Objav inzulínu spôsobil revolúciu v liečbe cukrovky a zachránil životy státisícom pacientov. V súčasnosti liečba cukrovky spočíva v stanovení špecifickej individuálnej diéty pre každého pacienta a systematickom podávaní inzulínu. V miernych prípadoch je možné zaobísť sa bez inzulínu a dosiahnuť uspokojivý priebeh ochorenia len diétou.
Inzulín sa podáva pacientom s cukrovkou pod kožu injekčnou striekačkou, pretože pri perorálnom podaní sa ničí tráviacimi šťavami a nemá žiadny účinok.
Pri jedinej subkutánnej injekcii však inzulín pôsobí krátkodobo: po 6-8 hodinách začne hladina cukru v krvi opäť stúpať. Preto v ťažkých a stredne ťažkých prípadoch cukrovky treba podávať inzulín 2-3 krát, v ojedinelých prípadoch aj 4 krát denne.
Známym krokom vpred v liečbe pacientov s diabetom je zavedenie protamínu-zincinzulínu do lekárskej praxe, ktorého výrobu zvládli v roku 1957 moskovské závody endokrinných liekov. Táto zlúčenina, ktorá je kombináciou bežného inzulínu so zinkom a bielkovinovou látkou protamínom, sa vstrebáva pomalšie a má účinok inzulínu vlastný počas dňa. Preto si diabetický pacient môže podať potrebnú dennú dávku inzulínu v jednej injekcii, napríklad ráno.
Nie je však možné pri liečbe diabetických pacientov úplne upustiť od injekcií, teda podať potrebnú liečivú látku iným spôsobom?
Všetky pokusy použiť inzulín perorálne, cez konečník (v čapíkoch alebo klystírom), pod jazyk alebo injekciou do nosa skončili neúspechom: inzulín buď vôbec neúčinkoval, alebo sa musel podávať vo veľmi veľkých množstvách , čo výrazne zvýšilo náklady na liečbu. Hľadanie náhrad inzulínu tiež neprinieslo žiadne výsledky až do roku 1955, keď sa zistilo, že niektoré sulfónamidové lieky majú účinok podobný inzulínu a sú schopné znižovať hladinu cukru v krvi u ľudí a zvierat.
Takýmito liekmi sú nalizan (patriaci do skupiny karbutamidov a známy aj ako BZ-55) a rastinón (tolbutamid D-860). Za posledné dva roky boli tieto lieky testované v zdravotníckych zariadeniach v Nemecku, Anglicku, Francúzsku, USA a ZSSR na viac ako 150 tisícoch diabetických pacientov.
Ukázalo sa, že tieto lieky užívané perorálne vo forme tabliet môžu skutočne nahradiť inzulínové injekcie, ale nie vo všetkých prípadoch cukrovky. Ich použitie je účinné hlavne u pacientov staršej vekovej skupiny (40-45 rokov), ktorí pred prechodom na liečbu nadizanom alebo rastinonom potrebovali relatívne malé dávky inzulínu (do 40 jednotiek denne). Takéto lieky nemôžu nahradiť inzulínové injekcie pri cukrovke komplikovanej acidózou, kožnými prejavmi, diabetickou polyneuritídou, šedým zákalom atď.
Taktiež sa ukázalo, že nadizan má pri dlhodobom užívaní nežiaduce vedľajšie účinky (zhoršuje funkciu pečene a negatívne ovplyvňuje krv). Rastinón je výrazne menej toxický, a preto v súčasnosti väčšina lekárov používa iba druhý z nich v prípadoch cukrovky, kde je možné použitie sulfónamidov.
V dôsledku toho sa zatiaľ urobil len prvý krok k nahradeniu inzulínových injekcií pri liečbe diabetických pacientov liekmi užívanými perorálne. Úlohou endokrinológov je ďalej testovať vhodné lieky, ktoré by boli pre človeka úplne neškodné a mali rovnako aktívny vplyv na metabolizmus sacharidov ako inzulín. Je veľmi pravdepodobné, že takéto lieky sa časom nájdu.
Hypoglykemická choroba(hyperinzulinizmus) sa stal známym len asi pred 30 rokmi a je z hľadiska príčiny, ktorá ho spôsobuje, priamym opakom diabetes mellitus. Pri hypoglykemickom ochorení pankreas uvoľňuje nadmerné množstvo inzulínu do krvi, čo spôsobuje pokles hladiny cukru v krvi na abnormálne nízke hladiny (stav nazývaný hypoglykémia).
Známky hypoglykémie sú dobre známe, pretože sa môžu vyskytnúť aj u diabetických pacientov, ak dostanú príliš veľa inzulínu. Ide o prudký pocit hladu, potenie, búšenie srdca, chvenie končatín, závraty, začínajúce kŕče a nakoniec bezvedomie.
Eliminácia hypoglykemického stavu, ako pri nadmernom podávaní inzulínu u pacientov s diabetom, tak aj u pacientov s hypoglykemickým ochorením, sa dosahuje pitím sladkých nápojov alebo podávaním glukózy intravenózne alebo subkutánne. Zvyčajne sa pacient, ktorý upadol do bezvedomia, do niekoľkých minút po podaní glukózy spamätá; hladina cukru v krvi, ktorá počas záchvatu klesne na veľmi nízke čísla (20-30 mg%), sa vráti do normálu (80-120 mg%). Keďže sa však záchvaty hypoglykémie niekedy môžu opakovať aj niekoľkokrát denne, pacienti s hypoglykemickým ochorením sú nútení konzumovať veľa cukru, aby im predišli (v niektorých prípadoch sme pozorovali – až 500 g cukru denne), v dôsledku ktoré sa stávajú veľmi tučnými. Často sa opakujúce záchvaty hypoglykemického ochorenia predstavujú hrozbu pre život pacientov.
Jediný spôsob, ako radikálne vyliečiť hypoglykemickú chorobu, je chirurgický zákrok, pri ktorom sa dôkladne vyšetrí pankreas. Ak sa zistí nádor (adenóm) pankreasu, odstránenie tohto nádoru vedie k úplnému uzdraveniu pacientov s hypoglykemickým ochorením. Pri absencii nádoru môže byť príčinou hypoglykemického ochorenia zväčšenie objemu (hyperplázia) pankreasu. V takýchto prípadoch sa vykonáva čiastočné odstránenie tkaniva žľazy (resekcia), čo tiež zlepšuje stav pacientov.
Choroby hypofýzy
Trpasličí vzrast. Gigantizmus a akromegália. Itsenko-Cushingova choroba. Diabetes insipidus.
Hypofýza alebo mozgový prívesok je malá žľaza menšia ako čerešňa. Jeho hmotnosť u ľudí je iba 0,5-0,7 g. Nachádza sa v spodnej časti mozgu a je umiestnená v špeciálnom vybraní lebky, známej ako „sella turcica“.
Napriek malej veľkosti hypofýzy hrá táto žľaza mimoriadne dôležitú úlohu v živote tela. Reguluje činnosť mnohých ďalších endokrinných žliaz: nadobličiek, pohlavných žliaz, štítnej žľazy a pankreasu. Hormóny vylučované hypofýzou ovplyvňujú metabolizmus vody, soli, tukov, sacharidov a bielkovín, tvorbu a sekréciu mlieka u dojčiacich žien a mnohé ďalšie funkcie tela. Činnosť hypofýzy zas riadi intersticiálna dreň a mozgová kôra, s ktorou je spojená početnými nervovými dráhami.
V prvom rade sa stala známa úloha hypofýzy ako žľazy, ktorá reguluje rast. Ak odstránite hypofýzu z mladého zvieraťa, prestane rásť a zostane trpaslíkom. V tomto prípade zviera nevyvinie reprodukčný systém a je zbavené schopnosti mať potomstvo.
Rovnaké javy sa pozorujú u ľudí v prípadoch, keď existuje vrodené nedostatočné rozvinutie hypofýzy alebo nejaká infekcia utrpená v ranom detstve spôsobila poškodenie hypofýzy a narušila normálnu tvorbu rastového hormónu v nej. Takéto deti rastú veľmi pomaly, len zriedka dosahujú 120-130 cm aj vo veku 18-20 rokov, keď sa ľudský rast normálne zastaví. Toto ochorenie sa nazýva hypofýzový trpaslík. U samcov hypofýzových trpaslíkov nerastie brada a fúzy, pohlavné orgány zostávajú v detskom štádiu vývoja: nemôžu mať potomkov. To isté platí pre hypofýzových trpaslíkov, u ktorých sa nevyvíja reprodukčný systém (obr. 6).
| Ryža. 6. 22-ročné dievča trpiace nanizmom hypofýzy. Výška 122 cm, váha 27 kg. Nedostatok sekundárnych sexuálnych charakteristík. B, C - Keď Váňa prišiel do Ústavu detskej endokrinológie, mal o niečo viac ako 80 cm a výrazne zaostával za svojimi rovesníkmi. Za 6 rokov liečby rastovým hormónom narástol o 60-65 cm a vo veku 12 rokov dosiahol výšku 145 cm. | ||
 |
 |
 |
Mentálne sa trpaslíci hypofýzy vyvíjajú normálne, čím sa výrazne líšia od trpaslíkov produkujúcich štítnu žľazu.
Pred revolúciou bolo často možné vidieť „skupiny liliputánov“ - hypofýzových trpaslíkov, ktorí cestujú na veľtrhoch, cirkusoch a stánkoch. Hoci skutočné umelecké nadanie sa medzi hypofýzovými trpaslíkmi nenachádza častejšie ako medzi ľuďmi normálneho vzrastu, takéto tlupy trpaslíkov mali vždy úspech u divákov, ktorí si nemysleli, že pred nimi vystupujú chorí ľudia. V Sovietskom zväze, kde sa vzdelanie stalo všeobecne dostupným, mnohí trpaslíci hypofýzy úspešne absolvujú nielen strednú školu, ale aj vysoké školy, čím získavajú príležitosť zapojiť sa do duševnej práce.
Až donedávna nebola liečba hypofýzových trpaslíkov veľmi účinná. U trpaslíkov sa pokúsili ožarovať oblasť hypofýzy a intersticiálnej drene malými dávkami röntgenového žiarenia v nádeji na zvýšenie uvoľňovania rastového hormónu, predpisovali malé dávky tyreoidínu a transplantovali hypofýzu odobratú zvieratám pod koža trpaslíkov, ale všetky tieto metódy liečby, ak zvýšili ich rast, potom výrazne v menšom rozsahu.
Až v posledných rokoch bola vyvinutá metóda na transplantáciu hypofýzy takýmto pacientom, odobratá ľuďom, ktorí náhodne zomreli pri rôznych nehodách. Aby sa hypofýza, transplantovaná trpaslíkovi, povedzme v oblasti ramien, zakorenila, cievy hypofýzy sa prišijú k cievam trpaslíka. V roku 1956 profesor T. E. Gnilorybov informoval o úspešných transplantáciách hypofýzy pomocou tejto metódy, vykonaných na 11 trpaslíkoch hypofýzy na chirurgickej klinike Dnepropetrovského lekárskeho ústavu. V dôsledku transplantácií narástli trpaslíci hypofýzy o 11-13 cm v priebehu 2-3 rokov.
Oveľa ťažšie je liečiť takýchto trpaslíkov podávaním rastového hormónu získaného z hypofýzy zvierat počas niekoľkých rokov. Tento hormón je potrebné pred podaním ľuďom dôkladne vyčistiť; Okrem toho je veľmi nestabilný a počas skladovania sa rýchlo kazí. Liečba nedostatočného rozvoja reprodukčného systému u trpaslíkov hypofýzy sa vykonáva mužskými a ženskými pohlavnými hormónmi.
Obrovský rast a akromegália. Ak sa extrakty alebo extrakty z hypofýzy podávajú mladým zvieratám, ako sú šteňatá alebo mláďatá potkanov, po dlhú dobu, potom takéto pokusné zvieratá dorastú do gigantických rozmerov a sú 2 až 3-krát väčšie na hmotnosť a výšku ako normálne zvieratá rovnaký vek. Tak napríklad v dôsledku denných injekcií surových extraktov hypofýzy obsahujúcich rastový hormón po celý rok vyrástli potkany s hmotnosťou od 700 do 900 g, zatiaľ čo normálne potkany rovnakého veku vážili len 300-450 g psy boli chované zo šteniat, ktorým sa počínajúc siedmimi týždňami denne počas 14 mesiacov podávali výťažky z hypofýzy obsahujúce rastový hormón. Obrie psy vážili 44 kg, zatiaľ čo kontrolné psy z rovnakého vrhu (nedostávali rastový hormón) vážili v priemere 23 kg.
Tak sa pri pokusoch na zvieratách preukázala nepochybná závislosť gigantizmu, občas pozorovaná u ľudí, od zvýšenej sekrécie rastového hormónu hypofýzou. Takíto obrí ľudia boli popísaní viac ako raz.
Najvyššia hranica normálneho ľudského rastu sa považuje za 180 cm Výška od 180 do 200 cm sa bežne považuje za „subgiantizmus“ a nad 2 m sa považuje za gigantický rast (N. A. Shereshevsky). Najvyššiu presne určenú výšku mal gigant udávaný Bushanom – 2 m 83 cm.
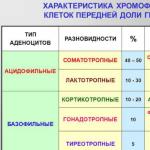
Gigantizmus je podľa moderných predstáv ochorenie, ktoré závisí od nadmernej sekrécie rastového hormónu hypofýzou. Dôvodom môže byť zvýšenie hmoty hypofýzového tkaniva alebo tvorba nádorov (eozinofilných adenómov) v hypofýze.
Choroba blízka gigantizmu je akromegália. Toto ochorenie je charakterizované obnovením rastu kostí a iných tkanív u dospelého človeka. Vzhľadom na to, že po puberte je ďalší rast do výšky nemožný (v dôsledku uzavretia rastových zón v dlhých tubulárnych kostiach), pacienti s akromegáliou rastú prevažne do šírky. Zároveň sa zväčšujú (zhrubnú všetky kosti kostry a telesné tkanivá. Vnútorné orgány – srdce, pečeň, obličky atď. – sa oproti normálnym zväčšia 1,5-2 krát. Aj vlasy pacienta s akromegáliou sú 2 krát hrubšie ako u zdravého človeka, ruky a nohy dosahujú obzvlášť veľké veľkosti (akromegália – názov zložený z gréckych slov: „akron“ – končatina a „megas“ – veľký), ako aj dolná čeľusť, nos a ušiach, a preto, ak ochorenie vzniklo už dávno, diagnózu možno stanoviť už len na základe vzhľadu pacientov (obr. 7).
Pri akromegálii röntgenový snímok hlavy pacienta takmer vždy odhalí zvýšenie veľkosti sella turcica, v ktorej sa, ako je uvedené, nachádza hypofýza. Toto zväčšenie spôsobuje nádor hypofýzy pozostávajúci z eozinofilných buniek (zafarbených do ružova kyslými farbivami), ktoré vylučujú rastový hormón. Rastúci nádor hypofýzy vytvára tlak nielen na steny sella turcica, ale aj na mozog, v dôsledku čoho sa pacienti s akromegáliou často sťažujú na silné bolesti hlavy, často sprevádzané nevoľnosťou a vracaním. Priamo nad hypofýzou u človeka je chiazma zrakových nervov, a ak nádor hypofýzy stlačí tieto nervy, pacient s akromegáliou zažije výrazné zhoršenie a následne stratu zraku. V takýchto prípadoch je potrebné odstrániť nádor hypofýzy.
U mužov s akromegáliou sa znižuje sexuálny pocit a potencia u žien sa menštruácia takmer vždy zastaví (87 % pacientov). Pri akromegálii sa často pozoruje zvýšená činnosť štítnej žľazy a výskyt strumy (v dôsledku zvýšenej sekrécie hypofýzou okrem rastového hormónu štítnu žľazu stimuluje štítnu žľazu). U niektorých pacientov sa vyvinie akromegália.
Až donedávna bolo hlavnou metódou liečby akromegálie ožarovanie hypofýzy a intersticiálneho mozgu röntgenovými lúčmi. Pod ich vplyvom odumierali nádorové bunky hypofýzy a boli nahradené spojivovým tkanivom, v dôsledku čoho sa zastavil ďalší vývoj ochorenia. Počas ožarovania bolo zvykom predpisovať pacientom 100-200 röntgenov denne. Za celý priebeh liečby, ktorý trval od 15 do 30 dní, v závislosti od toho, či sa ožarovanie vykonávalo denne alebo každý druhý deň, pacient dostal 3-4 000 röntgenov. Liečba trvala 2-3 roky, počas ktorých pacienti s akromegáliou dostali 4-5 cyklov rádioterapie, celkovo 12-15 tisíc roentgenov. Napriek takejto dlhodobej liečbe sa však nie všetkým pacientom podarilo zastaviť rozvoj ochorenia.
V roku 1952 sa v škandinávskom lekárskom časopise objavila správa S. Johnsena o použití upravenej metódy rádioterapie u 23 pacientov s akromegáliou. Tento lekár zvýšil dennú dávku žiarenia do oblasti hypofýzy na 600 röntgenov a skrátil priebeh liečby na 5 dní, počas ktorých pacienti dostali 3 000 röntgenov. Podobné kúry opakoval 2-3 krát každé 2 mesiace. Po takejto masívnej rádioterapii došlo podľa Johnsena k úplnému uzdraveniu takmer u všetkých pacientov, ktorých pozoroval od 1 do 20 rokov. U 15 pacientov v dôsledku tejto liečby boli vonkajšie znaky akromegálie menej výrazné a u piatich pacientov sa zastavilo ďalšie zväčšovanie končatín (obr. 8).
| Ryža. 7. Vzhľad pacienta s akromegáliou. Pozoruhodné je zväčšenie dolnej čeľuste, uší a nosa. Ryža. 8. Vľavo je pacient s akromegáliou pred začiatkom rádioterapie. Pravý obrázok ho ukazuje 8 rokov po liečbe masívnymi dávkami röntgenových lúčov. | ||
 |
 |
 |
Účinnosť liečby akromegálie masívnymi dávkami röntgenového žiarenia sa v súčasnosti testuje na množstve kliník v zahraničí aj v ZSSR.
Itsenko-Cushingova choroba. V roku 1932 americký lekár Cushing opísal ochorenie, ktoré sa vyznačuje obezitou tváre a trupu (zatiaľ čo ruky a nohy zostávajú relatívne tenké), zvýšeným krvným tlakom, objavením sa zvláštnych modrofialových pruhov na tele a rednutím kostí. hmoty, v dôsledku čoho kosti strácajú svoju pevnosť. Cushing pripisoval chorobu objaveniu sa nádorov v hypofýze, ktoré pozostávali z bazofilných buniek (zafarbených na modro zásaditými farbivami). Sovietsky neuropatológ N. M. Itsenko však už v roku 1924 opísal rovnakú chorobu a vysvetlil jej výskyt zmenami v centrách intersticiálneho mozgu, ktoré regulujú fungovanie hypofýzy. Preto je u nás zvykom nazývať túto chorobu menom oboch autorov, ktorí ju opísali ako Itsenko-Cushingovu chorobu.
Táto choroba sa pozoruje u žien oveľa častejšie ako u mužov. Tvár pacientov nadobúda okrúhly, „mesiaci“ tvar s fialovým rumencom. Pacienti sa sťažujú na slabosť, ospalosť, stratu pamäti, bolesť v kostiach a obzvlášť často v chrbtici; Ženy prestávajú menštruovať. Na tvári a tele žien je zvýšený rast vlasov (brada a fúzy), pokožka je suchá, šupinatá, často sa na nej objavujú pustulózne vyrážky a abscesy. U niektorých pacientov sa rozvinie cukrovka.
V dôsledku zvýšenia krvného tlaku, ktoré toto ochorenie často sprevádza, dochádza k sekundárnym ochoreniam obličiek, srdcovo-cievneho systému, pečene a iných orgánov a môže dôjsť k spontánnym zlomeninám kostí (najmä často stavcov).
U niektorých ľudí trpiacich Itsenko-Cushingovou chorobou môže dôkladné klinické vyšetrenie odhaliť proliferáciu kôry nadobličiek alebo, ako hovoria lekári, hyperpláziu a niekedy aj nádory nadobličiek. V takýchto prípadoch čiastočné chirurgické odstránenie kôry alebo odstránenie nádoru nadobličiek vedie k úplnému zotaveniu. V ostatných prípadoch, keď sú príčinou ochorenia zmeny v medzibunkovej dreni alebo nádor hypofýzy, sa používa röntgenové ožarovanie hlavy a liečba pohlavnými hormónmi.
Diabetes insipidus, alebo diabetes insipidus, sa vyznačuje neznesiteľným smädom a zvýšeným vylučovaním moču. Množstvo vypitej vody za deň u pacientov s diabetes insipidus v závislosti od veku a závažnosti prípadu sa pohybuje od 3 do 15-20 litrov, ale v niektorých, obzvlášť závažných prípadoch, môže dosiahnuť obrovské množstvá - 30-40 litrov . Pacienti pociťujú neustály smäd vo dne aj v noci a rovnako často pociťujú potrebu vyprázdniť močový mechúr. V prípadoch ťažkého diabetes insipidus pacienti pijú každú hodinu, pričom pijú naraz až 1 liter vody alebo iných tekutín a v noci sa budia až 10-krát kvôli smädu a potrebe močiť.
Pacienti s diabetes insipidus sa zvyčajne tiež sťažujú na zlú chuť do jedla, čo je zrejme spôsobené veľkým množstvom tekutín, ktoré absorbujú. V tomto ohľade pacienti rýchlo schudnú, niekedy 8-10 kg v krátkom časovom období. Ak sa choroba začala v detstve, zaznamená sa aj retardácia rastu v dôsledku chronickej podvýživy.
Strata veľkého množstva tekutiny v moči vedie k dehydratácii telesných tkanív. Preto majú pacienti suchú pokožku, takmer sa nepotia ani pri výraznej fyzickej práci. Produkcia slín je znížená a je tu neustály pocit sucha v ústach. Pacienti sa sťažujú na chlad a bolesti kĺbov.
Muži trpia diabetes insipidus o niečo častejšie ako ženy. Ochorenie sa môže vyskytnúť v akomkoľvek veku: prípady diabetes insipidus boli opísané aj u dojčiat vo veku 4-10 mesiacov. U starších detí je ochorenie často sprevádzané nočným pomočovaním.
Pokusy na zvieratách a pozorovania chorých ľudí preukázali, že diabetes insipidus vzniká v dôsledku nedostatočného vylučovania antidiuretického hormónu zadným lalokom hypofýzy, ktorý bráni nadmernému uvoľňovaniu vody obličkami. Ak sa človeku trpiacemu diabetes insipidus vpichne pod kožu extrakt zo zadného laloku hypofýzy (pituitrín), prestane na niekoľko hodín piť a močiť. Účinok jednej injekcie pituitrínu však trvá len 5-6 hodín a potom sa smäd obnoví s rovnakou intenzitou. Preto na jeho odstránenie museli pacienti s diabetes insipidus podávať pituitrín tri a niekedy štyrikrát denne.
V roku 1935 autor tejto brožúry pripravil a prvýkrát použil v ZSSR liek na liečbu diabetes insipidus, ktorý nazval adiurekrín. Tento liek, ktorý je vo forme prášku, si pacienti nasávajú do nosa ako šnupavý tabak a zbavuje ich, rovnako ako pituitrín, od smädu na 5-6 hodín. Na odstránenie všetkých príznakov ochorenia teda stačia 3-4 šluky adiurekrínu denne.
Adiurecrin sa vyrába v mäsokombinátoch z hypofýzy hovädzieho dobytka, oviec, ošípaných a iných zvierat. Mozgový prívesok je zbavený spojivového tkaniva, odmastený a potom rozdrvený na prášok. Adiurekrín vtiahnutý do nosa končí na sliznici nosa. Hormón obsiahnutý v adiurekríne sa vstrebáva sliznicou nosa, dostáva sa do lymfatického traktu a krvných ciev a pôsobí do 30 minút po vdýchnutí prášku pacientom do nosa.
Počas viac ako 20 rokov používania adiurekrínu v ZSSR bol liek testovaný na stovkách pacientov s diabetes insipidus. Takmer vo všetkých prípadoch má vynikajúci terapeutický účinok, zbavuje pacientov potreby injekcií. Len občas, keď majú pacienti s diabetes insipidus atrofické zmeny na nosovej sliznici (tzv. atrofická rinitída), ktoré bránia vstrebávaniu adiurekrínu, musia pacienti siahnuť po starom spôsobe liečby – pituitrínových injekciách.
Bez ohľadu na to, do akej miery užívanie adiurekrínu uľahčuje priebeh diabetes insipidus, neodstraňuje príčiny ochorenia. Keď už vznikne, cukrová bezradnosť pokračuje, až na vzácne výnimky, po celý život.
Aké sú príčiny diabetes insipidus? Štúdia okolností predchádzajúcich ochoreniu ukazuje, že smädu u pacienta najčastejšie predchádzalo ochorenie s chrípkou, maláriou, týfusom alebo týfusom, syfilisom alebo inou infekciou. Zriedkavo môže byť príčinou ochorenia poranenie lebky, ktoré spôsobuje krvácanie do mozgu.
Pri pitvách ľudí, ktorí počas svojho života trpeli diabetes insipidus, sa našli jazvy alebo iné zmeny v hypofýze alebo intersticiálnej dreni, ktoré narušili normálne uvoľňovanie antidiuretického hormónu hypofýzou. Len v ojedinelých prípadoch môže liečba začatá bezprostredne po chrípke, malárii a iných ochoreniach penicilínom, streptomycínom, chinínom a inými antibiotikami a liekmi zabrániť vzniku pretrvávajúcich zmien na hypofýze alebo medzibunkovej dreni a vyliečiť diabetes insipidus.
Uskutočnili sa pokusy vyliečiť pacientov s diabetes insipidus transplantáciou hypofýz odobratých rôznym zvieratám, vrátane opíc, pod kožu. Zatiaľ všetky takéto pokusy zlyhali; Po 2-3 týždňoch sa hypofýza transplantovaná pacientovi vstrebala a znovu sa objavil smäd a časté močenie. Je možné, že v budúcnosti bude možné zlepšiť fungovanie transplantácie hypofýzy na cievnom pedikule, rovnako ako sa to začalo robiť u hypofýzových trpaslíkov. To radikálne vylieči ľudí trpiacich diabetes insipidus.
Nadobličky a ich choroby
Addisonova alebo bronzová choroba. Hormóny nadobličiek a ich terapeutické využitie. Poruchy produkcie pohlavných hormónov v nadobličkách.
Nadobličky sú malé endokrinné žľazy umiestnené priamo nad obličkami, s ktorými tesne susedia. Hmotnosť jednej nadobličky u ľudí je len 5-7 g; jeho tvar pripomína trojuholník a pozostáva z dvoch vrstiev tkaniva nazývaných dreň a kôra. Napriek malej veľkosti nadobličiek zohrávajú hormóny, ktoré vylučujú, mimoriadne dôležitú úlohu pri udržiavaní normálneho fungovania organizmu. Bez nadobličiek je život ľudí a zvierat nemožný. Zvieratá chirurgicky zbavené oboch nadobličiek uhynú v priebehu niekoľkých dní.
Čiastočné narušenie nadobličiek vedie u človeka k rozvoju vážneho ochorenia, známeho ako bronzová alebo Addisonova choroba (pomenovaná podľa lekára, ktorý ju prvýkrát opísal). V ôsmich z desiatich prípadov sa Addisonova choroba vyskytuje v dôsledku zničenia väčšiny nadobličiek tuberkulózou. Pri chorobe bronzu vzniká extrémna celková slabosť, vychudnutosť a nízky krvný tlak; koža pacientov získava zvláštnu hnedočiernu farbu, pripomínajúcu farbu bronzu. Toto sfarbenie pokožky je obzvlášť viditeľné v oblasti pása a iných častí tela, ktoré sú vystavené treniu od oblečenia. Hnedé alebo čierne škvrny sa objavujú aj na jazyku, vnútorných lícach a ďasnách. Veľmi často je ochorenie sprevádzané gastrointestinálnymi poruchami, ktoré pacientov ďalej vyčerpávajú.
Addisonova choroba sa zvyčajne vyskytuje medzi 30. a 50. rokom života a o niečo častejšie postihuje mužov. Až donedávna neexistovala účinná liečba tohto ochorenia. V súčasnosti sa situácia radikálne zmenila.
V roku 1931 bol vyrobený extrakt z kôry nadobličiek kortín, ktorého systematické podávanie umožňovalo udržiavať život zvierat s odstránenými nadobličkami. V roku 1936 bol získaný ešte aktívnejší hormón tejto žľazy, kortizón; napokon v roku 1938 bol z kôry nadobličiek izolovaný hormón, ktorý ovplyvňuje metabolizmus voda-soľ a zvyšuje krvný tlak – deoxykortikosterón. Použitie týchto hormonálnych liekov pri liečbe Addisonovej choroby dáva úžasné výsledky. Systematické podávanie kortizónu v nepatrných množstvách - len 12,5 až 25 mg denne - transformuje pacientov s Addisonovou chorobou: zmizne tmavá farba kože, obnoví sa svalová sila, krvný tlak sa vráti do normálu, zastavia sa nevoľnosť, vracanie a hnačka, pacienti priberú na váhe; veľa pacientov, ktorí sa stali úplne invalidnými, sa vracia do práce.
Pred dvadsiatimi rokmi priemerná dĺžka života ľudí s ťažkou Addisonovou chorobou zvyčajne nepresahovala dva až tri roky a niekedy smrť nastala v priebehu niekoľkých mesiacov po nástupe choroby. Teraz ľudia trpiaci Addisonovou chorobou žijú desiatky rokov, pričom si zachovávajú dobré zdravie a výkonnosť. Ženy trpiace Addisonovou chorobou už môžu mať deti. Je už známych veľa prípadov tehotenstva a úspešného pôrodu u takýchto pacientok.
V posledných rokoch sú známe mnohé nové skutočnosti, ktoré poukazujú na mimoriadny význam nadobličiek pri ochrane ľudského tela pred akýmikoľvek škodlivými vplyvmi. Zistilo sa teda, že pri infikovaní infekčnou chorobou, ranami, pomliaždeninami, popáleninami, omrzlinami, úrazom elektrickým prúdom a pod., vplyvom impulzov prichádzajúcich z centrálneho nervového systému dochádza k rýchlemu, v priebehu niekoľkých hodín, k zvýšeniu v objeme nadobličiek a zodpovedajúce zvýšenie ich práce. Nadobličky zároveň začnú uvoľňovať do krvi veľké množstvo hormónov, ktoré zvyšujú odolnosť organizmu voči akýmkoľvek škodlivým vplyvom, najmä pomáhajú vyrovnať sa s infekciou. Ak závažné ochorenie trvá dlhší čas, môže dôjsť k vyčerpaniu ťažko pracujúcich nadobličiek a človek zomrie na príznaky nedostatočnosti nadobličiek.
Tieto pozorovania slúžili ako základ pre použitie hormónov nadobličiek nielen pri bronzových a iných ochoreniach spojených s narušením normálneho fungovania nadobličiek, ale aj pri iných ochoreniach. Adrenalín a deoxykortikosterón, ktoré zvyšujú krvný tlak, tak dnes môžu zachraňovať životy ľuďom v šoku alebo kolapse. Použitie kortizónu alebo adrenokortikotropného hormónu hypofýzy (ACTH) poskytuje úžasný účinok pri mnohých ochoreniach, ktoré sa predtým ťažko liečili.
V roku 1949 bol kortizón prvýkrát použitý na liečbu akútneho kĺbového reumatizmu, ako aj ankylozujúcej polyartritídy - ochorenia, pri ktorom zápal kĺbov stvrdne a potom človeka úplne zbaví pohybu, t.j. premení ho na úplného invalid, ktorý je roky pripútaný na lôžko a nemôže hýbať rukami ani nohami.
Ak sa liečba kortizónom začne včas, opuch kĺbov ustúpi do 2-3 dní a teplota klesne na normálnu úroveň; Pohyblivosť v postihnutých kĺboch sa postupne obnovuje. Pri akútnom reumatickom zápale kĺbov skoré použitie kortizónu alebo ACTT podľa pozorovaní sovietskych lekárov znižuje počet komplikácií (poškodenie srdcových chlopní atď.).
Kortizón alebo ACTH v mnohých prípadoch eliminuje astmatické záchvaty na niekoľko týždňov alebo mesiacov. Rovnaké lieky sa úspešne používajú pri dne, ulceróznej kolitíde a niektorých očných a kožných ochoreniach. V prípade rozsiahlych popálenín zachraňuje kortizón životy ľudí, ktorí boli v minulosti považovaní za odsúdených na zánik.
Získavanie kortizónu z nadobličiek zvierat (kravy, ovce, ošípané) je veľmi prácne a drahé: z jednej tony nadobličiek sa získa menej ako jeden gram kortizónu. Preto je ťažké preceňovať význam metódy, ktorú v súčasnosti vyvinuli chemici na syntetickú výrobu kortizónu z rôznych látok živočíšneho a rastlinného pôvodu.
Výroba tohto hormonálneho liečiva v neobmedzenom množstve má mimoriadny význam pre zvýšenie účinnosti liečby mnohých ochorení.
Poruchy produkcie pohlavných hormónov v nadobličkách. Okrem hormónov, ktoré sme už spomenuli, kôra nadobličiek vylučuje do krvi mužské a ženské pohlavné hormóny. S hyperpláziou nadobličiek alebo tvorbou nádoru v nej sa produkcia pohlavných hormónov prudko zvyšuje. V takýchto prípadoch môžu deti zažiť skorú pubertu. Muži zažívajú feminizáciu (vývoj ženského vzhľadu) a ženy virilizáciu (vývoj maskulinity). Toto ochorenie je oveľa bežnejšie u žien.
Príznaky podobného ochorenia, nazývaného adrenálno-genitálny syndróm, sú nasledovné: predtým zdravá žena začne rásť brada a fúzy, objaví sa ochlpenie na hrudi, bruchu a nohách, atrofia mliečnych žliaz a zastavenie menštruácie. Mení sa vzhľad pacienta – namiesto jemných zaoblených línií charakteristických pre ženskú postavu vzniká svalnatý mužský trup. Hlas sa tiež mení a získava nízky mužský timbre. Na pacientov depresívne pôsobí potreba neustále si ničiť chĺpky rastúce na tvári, aby nepútali pozornosť ostatných.
Úlohou lekára je v takýchto prípadoch zistiť, či je ochorenie skutočne spôsobené nádorom nadobličiek, pretože veľmi podobné ochorenia sa môžu vyskytnúť aj pri nádoroch vaječníkov alebo prítomnosti zmien v medzibunkovej dreni a hypofýze. Aby sa zistilo, ktorá endokrinná žľaza je zodpovedná za výskyt mužnosti u ženy, vykoná sa komplexné vyšetrenie pacienta: po zavedení kyslíka do perinefrických tkanív sa urobí röntgenový snímok nadobličiek, obsah v moči takzvaných 17-ketosteroidov – skúmajú sa metabolické produkty hormónov nadobličiek (pri nádoroch nadobličiek sa ich uvoľňovanie výrazne zvyšuje močom); Odfotia aj lebku, zopakujú gynekologické vyšetrenia atď.
Keď sa zistí, v ktorej nadobličke sa nádor nachádza (vľavo alebo vpravo), chirurgicky sa odstráni. Po určitom čase sa pacienti zotavia (obr. 9).
| Ryža. 9. Vľavo je 39-ročná žena mužného vzhľadu. Vpravo je tá istá žena 11 mesiacov po odstránení nádoru ľavej nadobličky, ktorý dosahoval veľkosť veľkej mandarínky. | ||
 |
 |
 |
Až donedávna boli takéto operácie spojené s veľkým rizikom, pretože ak je v jednej z nadobličiek nádor, druhá nadoblička je v neaktívnom (atrofickom) stave. Preto, keď bol odstránený nádor nadobličiek, pacienti často zomierali na akútnu nedostatočnosť nadobličiek. Teraz, vďaka objavu kortizónu, toto nebezpečenstvo pominulo: od prvého dňa po operácii pacienti dostávajú kortizón a cítia sa skvele. 7-8 dní po operácii sa podávanie kortizónu zastaví. Do tejto doby zvyšná druhá nadoblička pacienta začne produkovať dostatočné množstvo zodpovedajúceho hormónu.
Viaceré ochorenia žliaz s vnútornou sekréciou
Obezita a chradnutie. Predčasná puberta. Predčasná staroba.
V tejto časti sa zameriame na viaceré ochorenia, ktoré závisia od narušenia súčasnej činnosti dvoch alebo viacerých žliaz s vnútorným vylučovaním.
Príkladom takejto choroby je Frohlichova choroba, ktorá ju prvýkrát opísala v roku 1901, alebo adipózno-genitálna dystrofia. Prvým nápadným znakom tohto ochorenia je nadmerná choroba, ktorej hmotnosť môže dosiahnuť 150-180 kg alebo viac.
Treba poznamenať, že nie všetko naznačuje prítomnosť Fröhlichovej choroby. Často môžete nájsť ľudí s nadváhou, obezitou, najmä medzi ľuďmi, ktorí sa nezaoberajú fyzickou prácou. Ide o takzvané exogénne, teda z vonkajších príčin, spojené najmä so zlou výživou (prejedanie sa, nadmerne kalorické jedlá) a nedostatočným výdajom fyzickej energie.
Fröhlichova choroba je teda výsledkom poruchy činnosti viacerých endokrinných žliaz; Preto je liečba tohto ochorenia komplexná, spočíva v podávaní mnohých liekov – hormónov pohlavných žliaz, hypofýzy a štítnej žľazy. Ak sa u pacientov zistí nádor mozgu alebo hypofýzy, je predpísaná liečba röntgenom ako pri akromegálii, prípadne sa nádor odstráni chirurgicky. Okrem toho sú pri Frohlichovej chorobe užitočné aj všeobecné opatrenia, ktoré sa vykonávajú pri akomkoľvek type obezity: obmedzenie jedla a ľahko stráviteľných sacharidov (cukor, sladkosti, škrobové jedlá), dni pôstu predpísané 1-2 krát týždenne (v tieto dni pacient dostane 1-1,5 kg ovocia alebo rovnaké množstvo mlieka alebo kefíru), ako aj rôzne fyzioterapeutické metódy liečby (liečebná gymnastika, vodoliečba atď.).
Opakom Froehlichovej choroby v jej účinku na metabolizmus tukov je Simmondsova choroba, ktorá ju prvýkrát opísala v roku 1914, alebo hypofýzová kachexia. Pri tejto chorobe sa pozoruje extrémny stupeň chudnutia, pacienti strácajú polovicu svojej pôvodnej hmotnosti alebo viac; vypadávajú im vlasy po celom tele, vzniká celková slabosť a úplné fyzické vyčerpanie, v ktorom sa aj tá najľahšia práca stáva neznesiteľnou; Ženy prestávajú mať menštruáciu a muži majú zníženú sexuálnu schopnosť. Krvný tlak počas tohto ochorenia výrazne klesá, hladina cukru v krvi tiež klesá a telesná teplota je o 1-2 stupne nižšia ako normálne. Koža pacientov je extrémne suchá a je zaznamenaná strata zubov.
Simmondsova choroba sa vyvíja v dôsledku zmenšenia veľkosti (atrofie) prednej hypofýzy v dôsledku krvácania alebo zápalových procesov po týfuse, chrípke, syfilitických a iných infekciách. Porušenie hypofýzy má za následok zníženie funkcie pohlavných žliaz, nadobličiek a štítnej žľazy.
Až donedávna mala liečba Simmondsovej choroby malý úspech. Len v prípadoch spôsobených syfilisom alebo tuberkulózou by sa dalo očakávať zlepšenie stavu pacientov, ak by sa antisyfilitická alebo antituberkulózna liečba vykonávala v počiatočných štádiách ochorenia. V súčasnosti, keď existujú aktívne hormonálne prípravky hypofýzy, pohlavných žliaz a nadobličiek, liečba tohto ochorenia takýmito liekmi dáva dobré výsledky.
Predčasná puberta je charakterizovaná objavením sa znakov charakteristických pre dospelých mužov a ženy v detstve. Normálne v našich klimatických podmienkach začína puberta vo veku 12-13 rokov a úplne končí vo veku 18-20 rokov. S predčasnou pubertou u detí, vo veku 5-7 rokov alebo ešte skôr, začína rast pohlavných orgánov a vývoj sekundárnych sexuálnych charakteristík. U dievčat sa zväčšujú prsné žľazy, objavuje sa ochlpenie na ohanbí a podpazuší, môže začať menštruácia. U chlapcov začína predčasný rast fúzov a brady a pohlavné orgány dosahujú veľkosť charakteristickú pre dospelých mužov. Počas ranej puberty sú deti väčšinou vo výške výrazne pred svojimi rovesníkmi. Takže napríklad 4,5-ročné dievča s dobre vyvinutými prsnými žľazami, ochlpením a pravidelnou menštruáciou malo výšku 117 centimetrov, teda rovnakú výšku ako 8-ročné dievča. Chlapec, u ktorého sa predčasný vývoj reprodukčného systému začal vo veku 7 rokov, mal vo veku 9 rokov výšku 1 m 52 cm. Vyzeral ako 18-ročný chlapec a hovoril hlbokým hlasom. V budúcnosti však takéto deti prestávajú rásť a v konečnom dôsledku ich výška nepresahuje priemernú výšku dospelého človeka.
U detí existujú dve formy skorej puberty. Pri jednom z nich sa pozoruje len predčasný fyzický a sexuálny vývoj, pričom psychika a správanie zostávajú v detskom veku. V druhom prípade je predčasný fyzický a sexuálny vývoj sprevádzaný skorým rozvojom duševných schopností.
Príčiny skorého sexuálneho vývoja u detí sú rôzne. Najčastejšie ide o nádory gonád (u chlapcov semenníkov a u dievčat vaječníkov), pričom tieto nádory môžu byť zhubné. V tomto prípade žľazy produkujú nadmerné množstvo pohlavných hormónov, pod vplyvom ktorých sa sekundárne sexuálne charakteristiky vyvíjajú skôr ako normálne. Skorá puberta môže nastať aj pri nádoroch nadobličiek, epifýzy (epifýzy), hydrokély a nádoroch v intersticiálnom mozgu alebo v bezprostrednej blízkosti hypofýzy. Je možné, že pri nádoroch mozgu mechanický tlak, ktorý vyvíjajú na hypofýzu, spôsobuje zvýšené uvoľňovanie gonadotropných hormónov, ktoré stimulujú skorý vývoj pohlavných orgánov.
Predčasný sexuálny vývoj možno ľahko dosiahnuť pri pokusoch na zvieratách injekciou gonadotropných hormónov získaných z prednej hypofýzy. Skorý sexuálny vývoj u detí sa občas vysvetľuje dedičnosťou a nepredstavuje chorobu v doslovnom zmysle slova.
V každom prípade skorej puberty je potrebné vykonať dôkladné klinické vyšetrenie detí, aby sa zistila príčina jej výskytu. Ak sa zistí nádor (ako už bolo uvedené, niekedy malígny), mal by sa, samozrejme, čo najskôr chirurgicky odstrániť. V takýchto prípadoch príznaky skorej puberty rýchlo zmiznú: u chlapcov vypadávajú brady a fúzy a u dievčat sa zmenšujú pohlavné orgány, menštruácia sa zastaví a mliečne žľazy prechádzajú opačným vývojom. V budúcnosti sa takéto deti vyvíjajú normálne.
Skoré starnutie. Toto zriedkavé endokrinné ochorenie je spojené so súčasným narušením činnosti mnohých endokrinných žliaz. V prípade, ktorý opísala doktorka N. I. Tsyganova, 16-ročné dievča vyzeralo ako staršia žena vo veku 50 rokov (obr. 10).
| Ryža. 10. Predčasné starnutie u 16-ročného dievčaťa. B - Kazach, 24 rokov. B - Žena, 30 rokov. | ||
 |
 |
 |
Predčasné starnutie môže byť dôsledkom sklerózy ciev zásobujúcich endokrinné žľazy krvou. Výsledné zhoršenie výživy žliaz s vnútornou sekréciou znižuje množstvo hormónov, ktoré produkujú. Na druhej strane, javy sklerózy môžu byť spôsobené chronickou infekciou (syfilis, malária atď.). Terapia predčasného starnutia preto spočíva na jednej strane v liečbe základného ochorenia a na druhej strane v neustálom podávaní hormónov hypofýzy, štítnej žľazy, nadobličiek a pohlavných žliaz, ktoré chýbajú telo.
Gonády a ich choroby
Mužské a ženské pohlavné hormóny. Liečba gonadálnej insuficiencie.
Pohlavné žľazy – semenníky u mužov a vaječníky u žien – sú párové orgány, ktoré vylučujú do krvi pohlavné hormóny, ktoré ovplyvňujú vývoj sekundárnych pohlavných znakov. Mužské pohlavné hormóny spôsobujú rast brady a fúzov, od prítomnosti týchto hormónov závisí vývoj svalov charakteristických pre muža, vývoj pohlavného orgánu a nízky mužský hlas. Ženské pohlavné hormóny ovplyvňujú vývoj mliečnych žliaz, rast maternice a ukladanie tukového tkaniva na určitých miestach tela, čo je charakteristické pre ženskú postavu.
Zmeny, ku ktorým dochádza vo vývoji človeka zbaveného pohlavných žliaz v detstve, boli dobre študované v minulom storočí počas skúšok sekty eunuchov, ktorá existovala v cárskom Rusku. Zástupcovia tejto náboženskej sekty verili, že ľudia, ktorí sú sexuálne aktívni, upadajú do „hriechu“. Aby si členovia sekty zabezpečili svoje miesto v nebi, navzájom sa kastrovali (kastrovali), pričom túto operáciu podrobovali svojim deťom, ktoré si v priebehu rokov vyvinuli takzvanú eunuchoidnú postavu, ktorá sa vyznačuje vysokým rastom a nerovnováhou telesných proporcií. k nadmernému predlžovaniu nôh. Znateľne sa zväčšila aj dĺžka ramien. Kastrovaní mladíci si zachovali vysoký, detský tón hlasu, nenarástli im fúzy a brada a ich pohlavné orgány zostali v detskom štádiu vývoja. Kastrovaným dievčatám sa nevyvinuli mliečne žľazy a nemali menštruáciu; stali neschopnými otehotnieť.
Podobné zmeny v raste a vývoji sa pozorujú v prípadoch, keď má dieťa vrodený nedostatočný rozvoj pohlavných žliaz alebo ak sú pohlavné žľazy v ranom detstve neaktívne v dôsledku zápalových procesov alebo poranení. Toto ochorenie sa nazýva eunuchoidizmus.
Ak sú pohlavné žľazy odobraté dospelému, po puberte (lekár je k tomu nútený v prípade tuberkulózy alebo zhubných nádorov pohlavných žliaz, ich rán) a tiež ak tieto žľazy prestali vylučovať pohlavné hormóny v dôsledku zápalových zmien, ktoré sa u nich vyskytla, potom bude obraz choroby o niečo iný. Kastrácia nebude mať vplyv na rast, ale významné zmeny sa zistia vo vzhľade a psychickom stave pacienta.
U mužov sa po kastrácii spomalí alebo úplne zastaví rast brady a fúzov, zmenšuje sa veľkosť pohlavných orgánov, dochádza k čiastočnej alebo úplnej impotencii (neschopnosť sexuálnej aktivity). U žien sa menštruácia zastavuje, prsné žľazy sa zmenšujú, objavujú sa bolestivé pocity tepla a potenia (návaly horúčavy). Kastrácia spôsobuje zmeny aj v neuropsychickej sfére: zvýšená nervová dráždivosť, nerovnováha, obdobia depresie (depresívna nálada), zhoršenie pamäti a výkonnosti.
Pri čiastočnom poškodení pohlavných žliaz v dôsledku zápalového ochorenia sa javy charakteristické pre kastráciu nevyskytujú, ale v závislosti od stupňa zníženia produkcie pohlavných hormónov žľazami sú viac alebo menej výrazné príznaky ich nedostatočnosti. poznamenal. Tento stav sa nazýva hypogenitalizmus.
Donedávna lekári nemali aktívne prostriedky, ktorými by eliminovali následky kastrácie či hypogenitalizmu. V súčasnosti sú dostupné takéto aktívne hormonálne lieky.
V roku 1931 bol z ľudského moču izolovaný prvý mužský pohlavný hormón androsterón a v roku 1935 sa zo semenníkov býka získal ešte aktívnejší hormón testosterón, ktorého rôzne zlúčeniny sa v súčasnosti používajú na liečbu.
V rokoch 1929 až 1935 boli objavené štyri ženské pohlavné hormóny: estrón, estriol, estradiol a progesterón (hormón žltého telieska). Pomocou týchto hormonálnych liekov je možné odstrániť vývojové abnormality a bolestivé javy, ktoré závisia od nedostatočnosti pohlavných žliaz u žien.
Zo ženských pohlavných hormónov je široko používaný folikulín podávaný injekčne a syntetické lieky - sinestrol a dietylstilbestrol, používané v tabletách perorálne, ako aj v injekciách. Tri uvedené samičie hormonálne lieky sú estrogény, t. j. látky, ktoré môžu obnoviť estrus („estrus“) u kastrovaných samíc.
Rovnako účinné je užívanie mužských pohlavných hormónov. Naše skúsenosti s liečbou mužov, ktorí boli kastrovaní zo zdravotných dôvodov (rany v oblasti slabín s rozdrvením pohlavných žliaz) ukázali, že na obnovenie sexuálnej potencie a sekundárnych sexuálnych charakteristík stačí pacientom podávať mužský pohlavný hormón (testosterón propionát) v dávke 20 mg týždenne. Inými slovami, na nahradenie funkcie chýbajúcich pohlavných žliaz u dospelého muža je potrebný len asi 1 g testosterón propionátu v priebehu roka.
Testosterón propionát sa podáva intramuskulárne injekciou. Existuje ďalší liek na mužské pohlavné hormóny - metyltestosterón, ktorý sa užíva v tabletách umiestnených pod jazykom. Pomaly sa rozpúšťajúci hormón obsiahnutý v tablete sa vstrebáva sliznicou úst a lymfatickým traktom sa dostáva do krvi.
Pacientom, ktorí potrebujú dlhodobú liečbu pohlavnými hormónmi (na eunuchoidizmus, kastráciu), sa podávajú hormonálne tablety. Na to používajú špeciálne navrhnutú striekačku, do ktorej sa vkladajú malé hormonálne tabletky. Cez ihlu so širokým otvorom sa takáto tableta vstrekne napríklad pod kožu brucha, čím sa vytvorí akýsi „hormonálny sklad“, z ktorého sa pri rozpúšťaní tablety hormón pomaly vstrebáva a vstupuje do krvi. Účinok jednej takejto „náhrady“ trvá 4 až 6 mesiacov, takže je potrebné ich opakovať maximálne 2-3 krát do roka.
Pri liečbe hypogenitalizmu u mužov aj žien sú potrebné podstatne menšie množstvá hormonálnych liekov ako pri úplnej absencii pohlavných žliaz.
Vo veku 45 – 50 rokov, keď väčšina žien pociťuje pokles aktivity pohlavných žliaz a zastavenie menštruácie (menopauza), stav charakterizovaný zvýšenou nervovou dráždivosťou, zhoršením spánku, pocitom necitlivosti v rukách a môžu sa objaviť časté návaly horúčavy. Zatiaľ čo väčšina žien prežíva menopauzu bez známok zhoršenia zdravotného stavu, niektoré ju prežívajú veľmi ťažko. Odstránenie takýchto problémov sa dosiahne užívaním malých dávok estrogénov (napríklad sinestrolových tabliet). Treba poznamenať, že estrogénové lieky na menopauzálne poruchy sa môžu užívať až po gynekologickom vyšetrení so súhlasom lekára. Ak máte myómy alebo myómy maternice, estrogénové hormóny nemožno užívať, pretože podporujú rast týchto nádorov.
Použitie hormonálnych liekov na rôzne ochorenia
Na úsvite endokrinológie sa na liečebné účely používali vodné, alkoholové alebo glycerínové extrakty (extrakty) zo žliaz zvierat alebo priamo rozdrvené tkanivo žliaz s vnútornou sekréciou. Vo väčšine prípadov takéto organoterapeutické prípravky obsahovali zanedbateľné množstvo hormónov, a preto liečba nimi nebola príliš úspešná.
Moderné organopreparáty prechádzajú zložitým spracovaním a čistením od nečistôt, v dôsledku čoho sa stávajú oveľa aktívnejšími. Vďaka úspechom modernej chémie sa dnes mnohé hormóny extrahujú nie zo zvieracích žliaz, ale synteticky a svojím pôsobením sa nelíšia od prirodzených hormónov.
Všetky hormonálne lieky, ktoré sa predávajú, sú vopred štandardizované, to znamená, že sú testované v štátnych kontrolných laboratóriách, kde sa lieky testujú na zvieratách; Sila každého hormonálneho lieku je uvedená na štítku v štandardných medzinárodných „jednotkách účinku“. Takže napríklad jednotka účinku ženského pohlavného hormónu (estrogénu) je množstvo liečiva, ktoré obnovuje estrus u samice myši podrobenej kastrácii; za jednotku účinku inzulínu sa považuje množstvo tohto hormónu, ktoré znižuje hladinu cukru v krvi králika na polovicu (od 90 do 45 mg%) atď.
Rôznorodý vplyv hormonálnych liekov na metabolické procesy v tele sa v súčasnosti využíva na liečbu nielen endokrinných, ale aj iných ochorení. Nižšie uvádzame zhrnutie užívania hormonálnych liekov pri niektorých z týchto ochorení.
Bolestivé obdobia, ktoré nie sú spojené so zápalovými ochoreniami v panve. Pri takzvanej dysmenoree - menštruácii, ktorá sa vyskytuje s výraznou bolesťou, má terapeutický účinok hormón žltého telieska (progesterón), predpísaný injekčne v dávke 0,005, alebo jeho náhrada - pregnín, užíva sa tri tablety dvakrát denne pod jazyk. . Účinok hormónu žltého telieska pri dysmenoree sa vysvetľuje tým, že znižuje excitabilitu svalov maternice a oslabuje jej kontrakcie spôsobujúce bolesť. Progesterón alebo pregnín sa užíva 6-7 dní pred očakávaným obdobím menštruácie podľa predpisu gynekológa a pod jeho dohľadom.
Bronchiálna astma. Okrem kortizónu a ACTH, ktorých použitie pri bronchiálnej astme už bolo zaznamenané, sa pri tomto ochorení dosahujú dobré výsledky podávaním paratyroidokrinu, liečiva získavaného z prištítnych teliesok zvierat. Paratyreokrin má schopnosť zvyšovať hladinu vápnika v krvi, čím odstraňuje spazmus bronchiolov (najmenšie vetvy priedušiek v pľúcach) a zastavuje astmatické záchvaty. Paratyrokrín sa podáva subkutánne v dávke 2 ml denne počas 10-15 dní.
Nočné pomočovanie u detí. V mnohých prípadoch má pri tomto ochorení dobrý účinok adiurekrín. Liek sa vťahuje do nosa (obe nosné dierky) raz denne, tesne pred spaním. Dávka pre deti do 10 rokov je 0,02. Účinok adiurekpínu na nočné pomočovanie sa vysvetľuje skutočnosťou, že zvyšuje tonus zvierača (uzamykacieho svalu) močového mechúra. Pri liečbe adiurerínom je potrebné zabezpečiť, aby deti pred spaním vyprázdnili močový mechúr. Vo väčšine prípadov užívanie adiurekrínu počas 2-3 týždňov zbaví dieťa tohto ochorenia.
Všeobecné vyčerpanie. Pri nízkej výžive spojenej so slabou chuťou do jedla, ktorá sa nedá vysvetliť žiadnym celkovým ochorením, sa používajú inzulínové injekcie pod kožu 4-6 jednotiek raz alebo dvakrát denne. Inzulín spôsobuje zníženie hladiny cukru v krvi, čo reflexne vyvoláva pocit hladu a dobrej chuti do jedla. Inzulín sa má podávať 10-15 minút pred jedlom a ak po injekcii nie je možné výdatné raňajky alebo obed, určite zjedzte 4-5 kúskov cukru, aby ste predišli vzniku hypoglykémie (pozri str. 18). Kurz inzulínovej terapie na vyčerpanie trvá 20-30 dní. Odporúča sa odvážiť sa pred a po ukončení liečby, aby ste vedeli, koľko ste pribrali.
Obezita. Spolu s diétou (obmedzenie múčnych a mastných jedál), pôstmi, hydroterapiou a telesným cvičením sa redukcia telesnej hmotnosti pri obezite dosahuje užívaním tyreoidínu. Táto liečba sa musí vykonávať pod dohľadom lekára. Niektorí obézni ľudia tolerujú užívanie tyreoidínu vo veľkých dávkach dlhodobo - 0,4-0,6 denne, u iných podanie tohto lieku aj v malých dávkach (0,1) spôsobuje búšenie srdca v priebehu niekoľkých dní, potenie, zlý spánok, a preto príjem tyreoidínu sa musí prerušiť alebo úplne zastaviť.
Žalúdočný alebo dvanástnikový vred.Ženské pohlavné hormóny majú vazodilatačný účinok a zlepšujú prekrvenie tkanív, čím podporujú hojenie vredov, rán, odrenín a iných porušení integrity telesných tkanív. Táto vlastnosť ženských pohlavných hormónov je základom ich použitia u mužov aj žien pri vredoch žalúdka alebo dvanástnika. Jedno z estrogénových liekov - folikulín, sinestrol alebo dietylstilbestrol - sa podáva intramuskulárne v dávke 10-20 tisíc jednotiek počas 2-3 týždňov. U značného počtu pacientov táto liečba aj bez diéty odstraňuje bolesť a vedie k zjazveniu vredu.
Rovnako dobré výsledky sa dosahujú pri liečbe dlhodobo sa nehojiacich, takzvaných trofických vredov na povrchu tela (často na nohách) folikulínovou masťou (5 tisíc jednotiek folikulínu alebo sinestrolu na 15 g vazelíny resp. lanolín). Keď sa obväzy s takouto masťou aplikujú niekoľko týždňov (obväzy sa vymieňajú 2-krát týždenne), u mnohých pacientov dochádza k hojeniu vredov, ktoré predtým niekoľko mesiacov odolávali liečbe. Prasknuté bradavky u dojčiacich matiek sa takmer vo všetkých prípadoch úplne vyliečia, keď sa používa rovnaká folikulárna masť počas 7-10 dní. Pre nedostatočne vyvinuté a vpáčené bradavky je v prenatálnom období užitočné aj lokálne použitie folikulárnej masti na prípravu mliečnych žliaz na kŕmenie, pretože estrogénové hormóny podporujú vývoj bradaviek.
Hovorili sme o niektorých ochoreniach žliaz s vnútornou sekréciou a nových metódach ich liečby. Samozrejme, v malej populárno-vedeckej brožúre nie je možné dotknúť sa všetkých známych endokrinných chorôb, tým menej sa o nich podrobne porozprávať. To by si vyžadovalo výrazné zvýšenie veľkosti brožúry. Z tohto dôvodu sme neuviedli informácie o iných typoch nanizmu, okrem tých, ktoré sú spôsobené chorobami hypofýzy a štítnej žľazy, nepopísali sme choroby spojené s nedostatočnosťou prištítnych teliesok (tetánia a pod.), ako aj niektoré ďalšie relatívne zriedkavé endokrinné ochorenia. Časť o užívaní hormonálnych liekov pri rôznych ochoreniach poskytuje prehľad len niektorých z nich, tých najbežnejších. Avšak aj informácie, ktoré čitateľ získa z tejto populárno-vedeckej eseje, ho presvedčia, že lekárska veda a najmä jeden z jej odborov – endokrinológia, napreduje rýchlym tempom a z roka na rok zvyšuje silu človeka. v boji proti najrozličnejším chorobám.
Tento článok sa ukázal ako najväčší na blogu. Odhaľuje základné pojmy o vplyve endokrinného systému a hormónov produkovaných žľazami s vnútornou sekréciou na pohodu a zdravie človeka. Navrhujem porozumieť problémom endokrinných chorôb, ktoré sú mnohým ľuďom nejasné, a zabrániť vážnym poruchám vo vašom tele.
Táto publikácia využíva materiály z článkov zverejnených na internete, materiály z akademickej literatúry, Sprievodcu endokrinológiou, prednášky profesora Park Jae-Woo a moje osobné skúsenosti reflexológa.
Endokrinné žľazy alebo endokrinné žľazy nemajú vylučovacie kanály. Uvoľňujú produkty svojej životnej činnosti - hormóny - do vnútorného prostredia tela: do krvi, lymfy, tkanivového moku.
Hormóny sú organické látky rôzneho chemického charakteru, mať:
Vysoká biologická aktivita, preto sa vyrába vo veľmi malých množstvách;
Špecifickosť účinku ovplyvňuje orgány a tkanivá umiestnené ďaleko od miesta produkcie hormónov.
Vstupujú do krvi, distribuujú sa po celom tele a vykonávajú humorálnu reguláciu funkcií orgánov a tkanív, stimulujú alebo inhibujú ich prácu.
Žľazy s vnútornou sekréciou pomocou hormónov ovplyvňujú metabolické procesy, rast, duševný, fyzický, sexuálny vývoj, adaptáciu organizmu na meniace sa podmienky vonkajšieho a vnútorného prostredia, zabezpečujú homeostázu - stálosť najdôležitejších fyziologických ukazovateľov a tiež zabezpečiť reakciu tela na stres.
Ak dôjde k narušeniu činnosti endokrinných žliaz, dochádza k endokrinným ochoreniam. Poruchy môžu súvisieť so zvýšenou funkciou žľazy, kedy sa tvorí zvýšené množstvo hormónu a vyplavuje sa do krvi, alebo so zníženou funkciou, kedy sa hormónu tvorí a vylučuje do krvi znížené množstvo.
Najdôležitejšie endokrinné žľazy: hypofýza, štítna žľaza, týmus, pankreas, nadobličky, pohlavné žľazy, epifýza. Hypotalamus, subtalamická oblasť diencefala, má tiež endokrinnú funkciu.
Najdôležitejšou endokrinnou žľazou je hypofýza alebo dolný prívesok mozgu, jeho hmotnosť je 0,5 g Produkuje hormóny, ktoré stimulujú funkcie iných žliaz s vnútornou sekréciou. Hypofýza má tri laloky: predný, stredný a zadný. Každá produkuje iné hormóny.
Predný lalok hypofýzy produkuje nasledujúce hormóny.
A. Hormóny, ktoré stimulujú syntézu a sekréciu:
- štítna žľaza – tyreotropíny;
- nadobličky - kortikotropíny;
- pohlavné žľazy - gonadotropíny;
B. Hormóny ovplyvňujúce metabolizmus tukov – lipotropíny;
Pri nedostatku hormónov prednej hypofýzy dochádza k zvýšenému odlučovaniu vody z tela močom, dehydratácii, nedostatku pigmentácie kože, obezite. Nadbytok týchto hormónov zvyšuje činnosť všetkých žliaz s vnútornou sekréciou.
B. Rastový hormón je somatotropín.
Reguluje rast a vývoj tela v mladom veku, ako aj metabolizmus bielkovín, tukov a sacharidov.
Nadmerná produkcia hormónu v detstve a dospievaní spôsobuje gigantizmus a u dospelých je choroba akromegália, pri ktorej rastú uši, nos, pery, ruky a nohy.
Nedostatok somatotropínu v detstve vedie k nanizmu. Telesné proporcie a duševný vývoj zostávajú normálne.
Normálne je tvorba hormónu somatotropínu podporovaná dostatkom dobrého spánku, najmä v detstve. Ak chceš spať, spi. Podporuje duševné zdravie a krásu. U dospelých pomôže somatotropín počas spánku odstrániť svalové bloky a uvoľniť napäté svaly.
Rastový hormón sa uvoľňuje počas hlbokého spánku, takže pokojné, tiché a pohodlné miesto na spanie je veľmi dôležité.
Stredný lalok hypofýzy produkuje hormón, ktorý ovplyvňuje pigmentáciu kože – melanotropín.
Hormóny zadného laloku hypofýzy zvyšujú reabsorpciu vody v obličkách, znižujú močenie (antidiuretický hormón) a zvyšujú kontrakciu hladkého svalstva maternice (oxytocín).
Oxytocín je hormón potešenia, ktorý vzniká pri príjemnej komunikácii.
Ak má človek málo oxytocínu, potom je málo v kontakte, je podráždený a chýbajú mu zmyselné vzťahy a neha. Oxytocín stimuluje produkciu materského mlieka a spôsobuje, že žena je k svojmu dieťatku nežná.
Objatia tela, sexuálny kontakt, masáž a samomasáž podporujú produkciu oxytocínu.
Hypofýza tiež produkuje hormón prolaktín. Spolu so ženským pohlavným hormónom progesterónom zabezpečuje prolaktín rast a vývoj mliečnych žliaz a ich tvorbu mlieka v období kŕmenia.
Tento hormón sa nazýva stres. Jeho obsah sa zvyšuje so zvýšenou fyzickou aktivitou, prepracovaním a psychickými traumami.
Zvýšenie hladín prolaktínu môže u žien spôsobiť mastopatiu, ako aj nepohodlie v mliečnych žľazách počas „kritických dní“, čo môže spôsobiť neplodnosť. U mužov nadmerné hladiny tohto hormónu spôsobujú impotenciu.
Štítna žľaza nachádza sa v krku človeka pred priedušnicou na vrchu chrupavky štítnej žľazy. Pozostáva z dvoch lalokov spojených úžinou.
Produkuje hormóny tyroxín a trijódtyronín, ktoré regulujú metabolizmus a zvyšujú dráždivosť nervového systému.
Pri nadmernej produkcii hormónov štítnej žľazy vzniká Gravesova choroba, zvyšuje sa metabolizmus a vzrušivosť nervového systému, vzniká struma a vypuklé oči.
Pri nedostatku hormónov vzniká chorobný myxedém, znižuje sa metabolizmus, inhibuje sa neuropsychická aktivita, vzniká letargia, ospalosť, apatia, opuchy tváre a nôh, objavuje sa obezita, v dospievaní vzniká nanizmus a kretinizmus - oneskorený duševný a fyzický vývoj.
O tyroxíne. Toto je energetický hormón.
Ovplyvňuje pohodu a úroveň nálady človeka. Riadi činnosť životne dôležitých orgánov – žlčníka, pečene, obličiek.
Hladinu tyroxínu môže zvýšiť fyzická aktivita, gymnastika, dychové cvičenia, meditácia a konzumácia potravín obsahujúcich jód: morské ryby, morské plody - krevety, mušle, chobotnice, morské riasy.
Prištítne telieska. Sú štyri. Sú umiestnené na zadnom povrchu štítnej žľazy. Produkujú parathormón, ktorý reguluje výmenu vápnika a fosforu v tele.
Pri nadmernej funkcii žliaz sa zvyšuje uvoľňovanie vápnika z kostí do krvi a odstraňovanie vápnika a fosfátov z tela obličkami. V tomto prípade sa vyvíja svalová slabosť, vápnik a fosfor sa môžu ukladať vo forme kameňov v obličkách a močových cestách.
Pri poškodení prištítnych teliesok a znížení hladiny vápnika v krvi sa zvyšuje dráždivosť nervovej sústavy, objavujú sa kŕče všetkých svalov a môže nastať smrť z ochrnutia dýchacích svalov.
Týmusová žľaza (týmus). Malý lymfoidný orgán umiestnený za hornou časťou hrudnej kosti v mediastíne. Produkuje hormóny tymozín, tymopoetín a tymalín.
Je to žľaza s vnútornou sekréciou, ktorá sa podieľa na lymfopoéze - tvorbe lymfocytov a imunologických obranných reakciách, je ústredným orgánom bunkovej imunity a podieľa sa na regulácii humorálnej imunity. V detstve táto žľaza tvorí imunitu, takže je oveľa aktívnejšia ako u dospelých.
Pankreas nachádza sa v brušnej dutine pod žalúdkom. V ňom okrem tráviacich enzýmov, Produkujú sa hormóny glukagón, inzulín a somatostatín.
Glukagón zvyšuje hladinu glukózy v krvi, rozkladá glykogén a uvoľňuje glukózu z pečene. Pri nadbytku glukagónu sa zvyšuje hladina glukózy v krvi a dochádza k odbúravaniu tukov. Ak je nedostatok, hladina glukózy v krvi klesá.
Inzulín znižuje hladinu glukózy v krvi a presúva glukózu do bunky, kde sa rozkladá na výrobu energie. To podporuje životne dôležité procesy bunky, syntézu glykogénu a ukladanie tuku.
Pri nedostatočnej tvorbe inzulínu vzniká diabetes mellitus 1. typu, pri ktorom stúpa hladina glukózy a v moči sa môže objaviť cukor. Objavuje sa smäd, nadmerná tvorba moču a svrbenie kože.
S progresiou ochorenia sa objavujú bolesti končatín, zhoršené videnie v dôsledku poškodenia sietnice, znižuje sa chuť do jedla, vzniká poškodenie obličiek. Najzávažnejšou komplikáciou cukrovky je diabetická kóma.
Pri nadbytku inzulínu môže nastať hypoglykemický stav sprevádzaný kŕčmi, stratou vedomia a môže sa vyvinúť hypoglykemická kóma.
Somatostatín – inhibuje tvorbu a uvoľňovanie glukagónu.
Nadobličky. Sú umiestnené v hornej časti obličiek, nad nimi. Majú dve vrstvy: vonkajšiu - kortikálnu a vnútornú - medulla.
Hormóny kortikálnej vrstvy - kortikoidy (glukokortikoidy, mineralokortikoidy, pohlavné hormóny, aldosterón) regulujú výmenu minerálnych a organických látok, uvoľňovanie pohlavných hormónov, potláčajú alergické a zápalové procesy.
Nadmerná funkcia týchto hormónov v mladosti vedie k skorej puberte s rýchlym zastavením rastu a u dospelých k narušeniu prejavov sekundárnych sexuálnych charakteristík.
.
Pri nedostatku týchto hormónov vzniká bronzová choroba (Addissonova choroba), ktorá sa prejavuje bronzovým odtieňom pokožky pripomínajúcim opálenie, slabosťou, chudnutím, zníženou chuťou do jedla, zníženým krvným tlakom, závratmi, mdlobami a bolesťami brucha. Odstránenie kôry nadobličiek alebo krvácanie do týchto orgánov môže viesť k smrti v dôsledku straty veľkého množstva tekutín - dehydratácia.
Obzvlášť dôležitú úlohu zohrávajú hormóny nadobličiek kortizol a aldosterón.
Kortizol sa produkuje vo veľkých množstvách počas stresu. Spúšťa imunitné obranné procesy: chráni pred stresom, aktivuje činnosť srdca a mozgu.
Pri zvýšených hladinách kortizolu dochádza k zvýšenému ukladaniu tuku v oblasti brucha, chrbta a zadnej časti krku.
Pokles kortizolu pod normu zhoršuje imunitu, človek začína často ochorieť a môže sa vyvinúť akútna nedostatočnosť nadobličiek.
Súčasne sa prudko znižuje krvný tlak, objavuje sa potenie, silná slabosť, nevoľnosť, vracanie, hnačka, rozvíja sa arytmia, prudko klesá vylučovanie moču, dochádza k poruchám vedomia, objavujú sa halucinácie, mdloby a kóma. V tomto prípade je nevyhnutná núdzová hospitalizácia.
Aldosterón reguluje metabolizmus voda-soľ, hladinu sodíka a draslíka v krvi, udržuje dostatočnú hladinu glukózy v krvi, tvorbu a ukladanie glykogénu v pečeni a svaloch. Posledné dve funkcie nadobličiek sa vykonávajú spoločne s hormónmi pankreasu.
Hormóny drene nadobličiek - adrenalín a norepinefrín, regulujú činnosť srdca, ciev, trávenie, odbúravajú glykogén. Uvoľňujú sa pri silných stresujúcich emóciách – hnev, strach, bolesť, nebezpečenstvo. Poskytuje reakciu tela na stres.
Keď sa tieto hormóny dostanú do krvi, dôjde k zrýchlenému tepu, zúženiu krvných ciev okrem srdca a mozgu, zvýšeniu krvného tlaku, zvýšenému rozkladu glykogénu v pečeni a svaloch na glukózu, inhibícii črevnej motility, uvoľneniu svalov priedušiek, zvýšená excitabilita receptorov sietnice, sluchového a vestibulárneho aparátu . Sila tela je mobilizovaná na zvládanie stresových situácií.
Adrenalín je hormón strachu, nebezpečenstva a agresivity. V týchto štátoch Pod vplyvom adrenalínu je človek na maxime fyzických a psychických schopností. Nadbytok adrenalínu otupuje pocit strachu, človek sa stáva nebezpečným a agresívnym.
Ľudia, ktorí majú slabú produkciu adrenalínu, sa často poddávajú životným ťažkostiam.
Hladinu adrenalínu zvyšuje fyzická aktivita, sex a čierny čaj.
Upokojujúce nálevy z liečivých bylín - materská dúška, koreň valeriány a podzemok - znižujú adrenalín a agresivitu.
Norepinefrín je hormón úľavy a šťastia. Neutralizuje hormón strachu adrenalín. Norepinefrín poskytuje úľavu, uvoľňuje a normalizuje psychický stav po strese, keď si chcete vydýchnuť „to najhoršie je za nami“.
Produkciu norepinefrínu stimuluje zvuk príboja, rozjímanie nad obrazmi prírody, mora, vzdialených hôr, krásnej krajiny a počúvanie príjemnej relaxačnej hudby.
Pohlavné žľazy (gonády).
Semenníky u mužov, prideliť spermie do vonkajšieho prostredia a spermie do vnútorného prostredia androgénny hormón - testosterón.
Je nevyhnutný pre tvorbu reprodukčného systému embrya podľa mužského typu, je zodpovedný za vývoj primárnych a sekundárnych sexuálnych charakteristík, stimuluje vývoj pohlavných žliaz a dozrievanie zárodočných buniek.
Stimuluje tiež syntézu bielkovín, čo urýchľuje procesy rastu, fyzického vývoja a nárastu svalovej hmoty. Toto je najviac mužský hormón. Muža podnecuje k agresivite, núti ho loviť, zabíjať korisť, zabezpečovať potravu, chrániť rodinu a domov.
Mužom vďaka testosterónu narastú fúzy, ich hlas sa prehĺbi, na hlave sa im objaví plešina, rozvíja sa schopnosť navigácie vo vesmíre. Muž, ktorý má hlbší hlas, býva sexuálne aktívnejší.
U mužov, ktorí nadmerne pijú alkohol a fajčiarov, hladina testosterónu klesá. Prirodzený pokles hladiny testosterónu u mužov nastáva po 50 - 60 rokoch, stávajú sa menej agresívnymi, ochotne strážia deti a robia domáce práce.
V súčasnosti má veľa a dokonca aj mladí muži nízku hladinu testosterónu. Môže za to nesprávny životný štýl mužov. Alkohol, fajčenie, nevyvážená strava, nedostatočný spánok a nedostatočná fyzická aktivita spôsobujú zdravotné problémy a znižujú hladinu testosterónu.
kde:
- zníženie sexuálnej funkcie a libida,
- ubúda svalová hmota,
- zmiznú sekundárne pohlavné znaky: zmizne tichý hlas, mužská postava nadobúda zaoblené tvary,
- znižuje sa vitalita,
- objavuje sa únava, podráždenosť,
- vzniká depresia
- znížená schopnosť koncentrácie,
- pamäť a schopnosť zapamätať sa zhoršujú,
- spomalenie metabolických procesov a ukladanie tukového tkaniva.
Hladina testosterónu sa môže zvýšiť prirodzene.
1.Kvôli výžive.
Minerály. Telo musí vstúpiť zinok v dostatočnom množstve, ktoré je potrebné pre syntézu testosterónu.
Zinok sa nachádza v morských plodoch (chobotnice, mušle, krevety), rybách (losos, pstruh, saury), orechoch (vlašské orechy, arašidy, pistácie, mandle), tekvicových a slnečnicových semienkach. Ďalšie minerály podieľajúce sa na syntéze testosterónu: selén, horčík, vápnik.
Vitamíny. Zohrávajú dôležitú úlohu pri syntéze testosterónu vitamíny C, Vitamíny E, F a B. Nachádzajú sa v citrusových plodoch, čiernych ríbezliach, šípkach, rybom tuku, avokáde a orechoch.
Potraviny musia obsahovať bielkoviny, tuky a sacharidy ako základ ľudskej výživy. Jedálniček mužov by mal obsahovať chudé mäso a tuky ako zdroj cholesterolu, z ktorého sa syntetizuje testosterón.
2. Na udržanie normálnej hladiny testosterónu potrebuje muž miernu fyzickú aktivitu– cvičenie v posilňovni s činkami, práca na letnej chate.
3. Spite aspoň 7 - 8 hodín v úplnom tichu a tme. Počas hlbokého spánku sa syntetizujú pohlavné hormóny. Neustály nedostatok spánku znižuje hladinu testosterónu v krvi.
Vaječníky u žien, sekrét do vonkajšieho prostredia vajíčka, a hormónov – estrogénov a progestínov – do vnútorného prostredia.
Estrogény zahŕňajú estradiol. Toto je najviac ženský hormón.
Určuje pravidelnosť menštruačného cyklu, u dievčat spôsobuje tvorbu sekundárnych pohlavných znakov - zväčšenie mliečnych žliaz, rast ochlpenia na ohanbí a v podpazuší zodpovedajúce ženskému typu a rozvoj širokej ženskej panvy. .
Estrogén pripravuje dievča na sexuálny život a materstvo.
Estrogén umožňuje dospelým ženám zachovať si mladosť, krásu, dobrý stav pleti a pozitívny postoj k životu.
Tento hormón vytvára túžbu ženy dojčiť deti a chrániť „svoje hniezdo“.
Estrogén tiež zlepšuje pamäť. A počas menopauzy majú ženy problém si spomenúť.
Estrogén spôsobuje u žien ukladanie tuku a priberanie.
Indikátorom vysokej hladiny estrogénu v krvi žien a schopnosti počať dieťa je svetlá farba vlasov. Po narodení prvého dieťaťa sa žene znižuje hladina estrogénu a vlasy stmavnú.
Mnoho žien čelí nedostatku estrogénu.
V detskom veku je to pomalý a nedostatočný vývoj pohlavných orgánov, mliečnych žliaz a kostry.
U dospievajúcich - zníženie veľkosti maternice a mliečnych žliaz, absencia menštruácie.
U žien vo fertilnom veku: nespavosť, zmeny nálad, nepravidelná menštruácia, znížené libido, bolesti v podbrušku pri menštruácii, strata pamäti, znížená výkonnosť, zmeny na koži – strie, zápaly, znížená elasticita – tvrdnutie. Nízka hladina estrogénu môže viesť k neplodnosti.
Príčiny zníženej hladiny estrogénu: nedostatok vitamínov, zlá výživa, náhla strata hmotnosti, menopauza, dlhodobé užívanie perorálnych kontraceptív.
Rozhodnutie o zvýšení hladiny estrogénu musí urobiť gynekológ.
Ako zvýšiť hladinu estrogénu?
Okrem užívania hormonálnych liekov a vitamínu E, ktoré predpisuje gynekológ, možno hladinu estrogénu v prípade potreby zvýšiť niektorými potravinami, ktoré sú súčasťou stravy.
Tie obsahujú:
- obilniny a strukoviny - sója, fazuľa, hrach, kukurica, jačmeň, raž, proso;
- tuky živočíšneho pôvodu, ktoré sa nachádzajú v mliečnych výrobkoch, mäse, tvrdom syre, rybom tuku;
- zelenina – mrkva, paradajky, baklažány, karfiol a ružičkový kel;
- ovocie – jablká, datle, granátové jablká;
- zelený čaj;
- odvar zo šalvie.
Treba pripomenúť, že nadbytok estrogénu v ženskom tele môže viesť k bolestiam hlavy, nevoľnosti a nespavosti, preto by ženy mali liečbu estrogénom prediskutovať so svojím lekárom.
Progestíny zahŕňajú progesterón, hormón, ktorý podporuje včasný nástup a normálny vývoj tehotenstva.
Je nevyhnutný pre uchytenie oplodneného vajíčka – embrya – na stenu maternice. Počas tehotenstva inhibuje dozrievanie a ovuláciu iných folikulov.
Progesterón je produkovaný žltým telom, placentou a nadobličkami. Toto je hormón rodičovského pudu. Pod jeho vplyvom sa žena fyzicky pripravuje na pôrod a prežíva psychické zmeny. Progesterón pripravuje ženské mliečne žľazy na produkciu mlieka, keď sa dieťa narodí.
Žene sa hladina progesterónu v krvi zvyšuje, keď vidí malé deti. Toto je silná reakcia. Progesterón sa aktívne uvoľňuje aj vtedy, ak žena vidí plyšovú hračku (bábiku, medvedíka) podobnú bábätku.
Nedostatok progesterónu môže narušiť ženský reprodukčný systém a prispieť k rozvoju gynekologických ochorení (endometrióza, maternicové myómy, mastopatia).
Hlavné príznaky nedostatku progesterónu: podráždenosť a zlá nálada, bolesti hlavy, opuch prsníkov, opuchy nôh a tváre, nepravidelný menštruačný cyklus.
Dôvody zníženia hladín progesterónu: stres, zlá výživa, zneužívanie alkoholu a fajčenie, nepriaznivé podmienky prostredia.
Na prirodzené zvýšenie hladiny progesterónu by ste mali užívať vitamíny B a vitamín E a mikroelement zinok.
V strave by mali byť orechy, hovädzia pečeň, králičie mäso, tekvicové a slnečnicové semienka, fazuľa a pšeničné otruby, sójové bôby, mäsové a rybie výrobky, vajcia, syr, červený a čierny kaviár.
Počas menopauzy sa u ženy znižuje hladina estrogénu a zvyšuje sa hladina testosterónu, ktorý u žien produkujú nadobličky. Jej správanie sa mení, stáva sa nezávislejšou, rozhodnejšou, prejavuje organizačné schopnosti a sklon k podnikateľskej činnosti. Môže sa vyskytnúť rast ochlpenia na tvári, sklon k stresu a pravdepodobnosť vzniku mŕtvice.
V období od 21. do 28. dňa mesačného cyklu hladina ženských hormónov v krvi prudko klesá a začínajú sa „kritické dni“.
Rozvíjajú sa tieto príznaky: podráždenosť, zvýšená únava, agresivita, plačlivosť, poruchy spánku, bolesti hlavy a depresia. Môže sa objaviť akné, bolesť v podbrušku, „tvrdnutie“ mliečnych žliaz, opuchy nôh a tváre, zápcha a zvýšený krvný tlak. Je to spôsobené nadbytkom estrogénu a nedostatkom progesterónu.
Epifýza je žľaza spojená s talamom. Produkuje hormóny serotonín a melatonín. Regulujú pubertu a dĺžku spánku.
Ich prebytok vedie k predčasnej puberte.
Nedostatok týchto hormónov v mladosti vedie k nedostatočnému rozvoju pohlavných žliaz a sekundárnych sexuálnych charakteristík.
Serotonín je hormón šťastia. Zlepšuje náladu, odbúrava stres, vyvoláva pocit spokojnosti a šťastia. Toto nie je len hormón, je to neurotransmiter - prenášač impulzov medzi nervovými bunkami ľudského mozgu.
Pod vplyvom serotonínu sa zlepšuje ľudská kognitívna aktivita. Priaznivo pôsobí na motorickú aktivitu a svalový tonus, čím vytvára pocit povznesenej nálady. V kombinácii s inými hormónmi umožňuje serotonín človeku zažiť celú škálu emócií od spokojnosti až po šťastie a eufóriu.
Nedostatok serotonínu v tele spôsobuje zníženú náladu a depresiu.
Serotonín je okrem nálady zodpovedný aj za sebakontrolu či emocionálnu stabilitu. Kontroluje náchylnosť na stres, teda na hormóny adrenalín a norepinefrín.
U ľudí s nízkymi hladinami serotonínu aj najmenšie negatívum spúšťa silnú stresovú reakciu.
V spoločnosti dominujú ľudia s vysokou hladinou serotonínu.
Na produkciu serotonínu v tele potrebujete:
- zabezpečiť prísun aminokyseliny tryptofán, ktorá je potrebná pre syntézu serotonínu, s jedlom;
- vezmite si sacharidové jedlá, čokoládu, koláč, banán, ktoré zvýšia hladinu tryptofánu v krvi a tým aj serotonínu.
Hladinu serotonínu je lepšie zvýšiť miernou fyzickou aktivitou v posilňovni, použiť svoj obľúbený parfum alebo si dať teplý kúpeľ s obľúbenou vôňou.
Melatonín je spánkový hormón, vytvára sa v krvi v tme, reguluje spánkový cyklus, biorytmy tela v tme, zvyšuje chuť do jedla, podporuje ukladanie tuku.
Endorfín je hormón radosti, prírodná droga, ktorá pôsobí podobne ako serotonín, hlavná látka, ktorá pôsobí na systém tlmenia bolesti v tele. Znižuje bolesť a privádza človeka do eufórie, ovplyvňuje náladu, vytvára pozitívne emócie.
Endorfín je produkovaný v mozgových bunkách z betalipotropínu, ktorý je vylučovaný hypofýzou v stresových situáciách a bojoch. Zároveň je bolesť z úderov pociťovaná menej.
Endorfín tiež:
- upokojuje sa,
- zvyšuje imunitu,
- urýchľuje proces obnovy tkanív a kostí pri zlomeninách,
- zvyšuje prietok krvi do mozgu a srdca,
- obnovuje krvný tlak po strese,
- obnovuje chuť do jedla,
- zlepšuje činnosť tráviaceho systému,
- podporuje zapamätanie informácií získaných pri čítaní kníh, sledovaní televíznych relácií, počúvaní prednášok, rozhovoroch s účastníkmi rozhovoru.
Spôsoby, ako zvýšiť endorfíny:
- športy zahŕňajúce ťažké bremená (box, zápas, činka);
- tvorivosť: maľovanie obrazov, skladanie hudby, pletenie, tkanie, drevorezba, pozorovanie tvorivosti iných, návšteva divadiel, múzeí, galérií;
- ultrafialové žiarenie pod slnkom;
- smiech.
Produkciu endorfínov uľahčuje sila, sláva a splnenie zadanej úlohy: napísanie článku, varenie, príprava palivového dreva atď. Každá splnená úloha alebo dosiahnutie cieľa zvyšuje endorfín v tele.
Sex podporuje produkciu endorfínu, hormónu radosti a šťastia.. Sex, podobne ako intenzívna fyzická aktivita, zlepšuje prekrvenie telesných orgánov.
Pri pravidelnej sexuálnej aktivite telo produkuje adrenalín a kortizol, ktoré stimulujú mozgové funkcie a zabraňujú migréne. Sex zvyšuje schopnosť koncentrácie, stimuluje pozornosť, kreatívne myslenie, predlžuje život.
Dopamín je neurotransmiter aj hormón. Vyrába sa v mozgových bunkách, ako aj v dreni nadobličiek a iných orgánoch, ako sú obličky.
Dopamín je biochemický prekurzor norepinefrínu a adrenalínu. Toto je hormón „letu“. Poskytuje dobré fungovanie všetkých svalov, ľahkú chôdzu, pocit ľahkosti a rýchlosti. Ak nie je v tele dostatok dopamínu, telo oťažie a nohy sa zle pohybujú.
Dopamín tiež:
- stimuluje myslenie,
- znižuje pocit bolesti,
- dáva pocit letu a blaženosti,
- ovplyvňuje procesy motivácie a učenia,
- vyvoláva pocit potešenia a uspokojenia.
Dopamín je produkovaný počas toho, čo človek vníma ako pozitívny zážitok, jedenie chutného jedla, počas sexu a príjemných telesných pocitov. Tanec stimuluje produkciu dopamínu.
Fungovanie endokrinných žliaz, ktoré tvoria endokrinný systém, sa uskutočňuje vo vzájomnej interakcii a s nervovým systémom.
Všetky informácie z vonkajšieho a vnútorného prostredia tela sa dostávajú do mozgovej kôry a ďalších častí mozgu, kde sa spracovávajú a analyzujú. Z nich sa prenášajú informačné signály hypotalamus– subtuberkulárna oblasť diencefala.
Hypotalamus produkuje regulačné hormóny, ktoré vstupujú do hypofýzy a prostredníctvom nej majú regulačný účinok na prácu žliaz s vnútornou sekréciou.
Hypotalamus je teda „najvyšším veliteľom“ v endokrinnom systéme a vykonáva koordinačné a regulačné funkcie.
Prehliadka endokrinného systému bola dokončená, sú zohľadnené hlavné hormóny a ich účinok na človeka, sú indikované príznaky porúch v endokrinnom systéme a sú uvedené hlavné príznaky naznačujúce určité endokrinné ochorenia.
Ak ste tieto prejavy a príznaky objavili, mali by ste navštíviť terapeuta a endokrinológa, podstúpiť príslušné vyšetrenie (krvný test na obsah konkrétneho hormónu, ultrazvuk, počítačové vyšetrenie problémovej žľazy) a liečbu liekmi predpísanými ošetrujúci lekár.
Je možné, aby človek sám v každodennom živote doma ovplyvňoval endokrinný systém, aby optimalizoval jeho prácu a jednotlivé endokrinné žľazy v prípade porušenia ich funkcie?
Áno môžeš. K tomu môžete využiť schopnosti reflexnej terapie.
Na rukách sú špeciálne energetické body - základné body (viď obrázky), ktoré by sa mali zahrievať zapálenými palinami pomocou klových pohybov hore a dole.
Energetické body na ruke.

 Na zahriatie hrotov môžete použiť kvalitnú, dobre vysušenú cigaretu, ktorej koniec sa zapáli a hroty sa zahrievajú klovaním „hore a dole“ bez toho, aby ste sa dotkli pokožky. V tomto prípade by ste nemali fajčiť, pretože je to veľmi škodlivé.
Na zahriatie hrotov môžete použiť kvalitnú, dobre vysušenú cigaretu, ktorej koniec sa zapáli a hroty sa zahrievajú klovaním „hore a dole“ bez toho, aby ste sa dotkli pokožky. V tomto prípade by ste nemali fajčiť, pretože je to veľmi škodlivé.
Základné body je možné stimulovať semienkami feferónky, ktoré sa prilepia na základné body náplasťou a ponechajú sa tam, kým sa nedostaví pocit tepla a začervenanie pokožky.
Zdravie, imunita a dĺžka života do značnej miery závisia od stavu endokrinného systému tela. Aby endokrinné žľazy fungovali efektívne, mali by byť ovplyvnené aj reflexnými technikami.
Mali by ste nájsť body zodpovedajúce žľazám s vnútornou sekréciou (pozri obrázok), dôkladne ich premasírovať, zohriať vyššie uvedenou technikou a umiestniť na ne semienka pohánky, šípky a rakytníka.
Pre tých, ktorí trpia arteriálnou hypertenziou a kardiovaskulárnymi ochoreniami, by sa nemali vykonávať účinky na body žliaz s vnútornou sekréciou, pretože sa môže zvýšiť krvný tlak a môžu sa vyvinúť srdcové choroby.útok.