Neplodnosť je neprítomnosť tehotenstva 1 rok alebo dlhšie u ženy, ktorá je pravidelne sexuálne aktívna a nepoužíva antikoncepciu. Toto nie je diagnóza, ale je to termín aplikovaný na páry, ktoré sa snažia otehotnieť, keď príčina zlyhania nie je známa. V 60% prípadov sú príčinou neplodnosti poruchy v tele ženy, v 40% - v tele muža (nedostatok spermií, poruchy ejakulácie, impotencia).
Čo môže očakávať muž pri návšteve lekára o neplodnosti? Aké sú diagnostické metódy neplodnosti a možné možnosti liečby u mužov? O tom v našom článku.
Pod mužská neplodnosť pochopiť, že muž nie je schopný oplodniť sa, a to aj napriek normálnemu pohlavnému styku.
V minulých rokoch bola zodpovednosť za neplodnosť manželstva častejšie kladená na ženu. V poslednom čase sa vďaka častejším vyšetreniam manželov a najmä laboratórnym vyšetreniam semennej tekutiny ukázalo, že približne v polovici neplodných manželstiev nie je vinníkom neplodnosti žena, ale muž.
Vrodené formy neplodnosti zahŕňajú rôzne typy anomálií semenníkov: primárny hypogonadizmus, teda vrodené nevyvinutie pohlavných orgánov, vrodená absencia oboch semenníkov (extrémne zriedkavá vývojová chyba), kryptorchizmus (nezostúpené semenníky do mieška) a niektoré ďalšie, zriedkavejšie vrodené poruchy štruktúry semenníkov.
Získaná neplodnosť môže byť výsledkom vplyvu rôznych nepriaznivých faktorov na spermatogénny epitel semenníkov: infekčné choroby, poruchy výživy, dlhodobé ochladzovanie tela, röntgenové žiarenie alebo rádioaktívne žiarenie. Podľa moderných údajov je u približne štvrtiny neplodných mužov príčinou tohto defektu infekčná mumps (mumps), komplikovaná obojstrannou orchitídou. Zriedkavejšie príčiny mužskej neplodnosti sú iné infekčné choroby: týfus, chrípka, malária, syfilis, tuberkulóza. Príčinou neplodnosti po týchto ochoreniach môže byť podobne ako pri infekčnom mumpse nielen klinicky vyslovená orchitída, teda jasný zápal semenníka, ale aj toxický účinok infekcie na sprematogénny epitel semenníka bez zjavných známok orchitídy. Čím je pacient mladší, tým väčšie je riziko škodlivých účinkov infekčného ochorenia na semenníky, najmä počas puberty alebo pred ňou.
Dlhotrvajúca horúčka, teda zvýšenie telesnej teploty, sama o sebe môže tiež viesť k narušeniu spermatogenézy v dôsledku zvýšenia lokálnej teploty v semenníku. Na tento faktor si treba dať pozor u ľudí, ktorí sú v práci dlhodobo vystavení vysokým teplotám.
Spomedzi rôznych typov chronickej intoxikácie má najväčší praktický význam zneužívanie alkoholu a fajčenia. Pod vplyvom nadmerného požívania alkoholu dochádza v semenníkoch k tukovej degenerácii semenných tubulov a k rastu spojivového tkaniva na ich mieste, to znamená k náhrade jazvy testikulárneho parenchýmu. Klinické pozorovania poukazujú na významný výskyt neplodnosti u chronických alkoholikov, ako aj na vysokú pravdepodobnosť pôrodu defektných potomkov. Chronická expozícia nikotínu môže tiež spôsobiť problémy s plodnosťou, ktoré po ukončení alebo výraznom obmedzení fajčenia vymiznú.
Dostatočné prekrvenie semenníka má veľký význam pre normálnu spermatogénnu funkciu semenníka. Choroby, ktoré narúšajú krvný obeh v semenníku, často vedú k zmenám vo funkcii vonkajšieho sektora a ak je ochorenie bilaterálne, k neplodnosti. Medzi tieto ochorenia patria kŕčové žily semennej šnúry (varikokéla), torzia semennej šnúry.
Zásadne odlišný pôvod majú tie formy mužskej neplodnosti, pri ktorých nie je narušená tvorba semena v semenníkoch, ale jeho vylučovanie cez vas deferens (epidydymis, vas deferens, semenný vačok, močová trubica). V každej z týchto oblastí môže byť prekážka prechodu semennej tekutiny vrodenej alebo získanej povahy. Vrodené chyby močovej trubice - defekt jej zadnej steny (hypospádia) - vedú k tomu, že spermie vystreľujúce z nesprávne umiestneného vonkajšieho otvoru močovej trubice nevstupujú do pošvy, ale sú pred ňou vyliate. Zúženie (striktúra), ktoré vzniká v dôsledku chronického zápalového procesu alebo poškodenia močovej trubice, môže tiež, aj keď veľmi zriedkavo, spôsobiť neplodnosť: v tomto prípade sa semenná tekutina zadržiava v kanáli, vrhá sa do močového mechúra alebo postupne preteká. von na konci pohlavného styku.
Najčastejšou príčinou vylučovacej formy mužskej neplodnosti sú anomálie a ochorenia nadsemenníkov. Obojstranné anomálie nadsemenníka vo forme hypoglasie (zmenšenie veľkosti), aplázie (vrodená absencia) alebo obliterácie (nedostatok lúmenu v tomto orgáne) sú zriedkavé.
Oveľa častejšie sú príčinou neplodnosti obojstranné zápalové ochorenia nadsemenníka (epididymitída). Po špecifickej (kvapavkovej, tuberkulóznej) epididymitíde veľmi často zostávajú jazvovité zmeny, ktoré môžu prudko narušiť pohyb spermií po lúmene prívesku až po jeho úplnú obštrukciu. Ak je takáto lézia obojstranná, dochádza k neplodnosti.
Choroby prostaty a semenných vačkov môžu tiež spôsobiť neplodnosť. Pri chronických zápalových procesoch v týchto orgánoch dochádza k zloženiu ich sekrécie, čo vedie k zníženiu aktivity spermií v semennej tekutine.
Ľudové lieky na liečbu neplodnosti u mužov sú spravidla neúčinné, ale niektoré pravidlá životného štýlu a výživy (diéty) na počatie pomôžu mierne zlepšiť kvalitu spermií.
Príčiny mužskej neplodnosti
Komplexné klinické a laboratórne vyšetrenie mužov v neplodných manželstvách nám umožňuje identifikovať tieto hlavné príčiny neplodnosti:
- Sexuálna a/alebo ejakulačná dysfunkcia;
- Infekcia prídavných pohlavných žliaz;
- varikokéla;
- idiopatická oligozoospermia;
- idiopatická astenozoospermia;
- idiopatická teratozoospermia;
- Izolovaná patológia semennej tekutiny;
- Imunologický faktor;
- Iatrogénny faktor;
- Systémové ochorenia;
- Vrodené anomálie pohlavných orgánov;
- Získaná patológia pohlavných orgánov;
- Endokrinné príčiny;
- obštrukčná azoospermia;
- idiopatická azoospermia;
- Genetický faktor;
Výskyt reprodukčnej dysfunkcie u mužov je 48%. Hlavnými príčinami mužskej neplodnosti sú: genitálne infekcie (11 %), varikokéla (7 %) a idiopatická oligo-, asteno-, teratozoospermia (15 %). Kombinácia 2 alebo viacerých faktorov neplodnosti bola u pacientok identifikovaná v 32 % prípadov.
Konzervatívne metódy liečby mužskej neplodnosti
Medikamentózna liečba sa využíva najmä pri poruche spermatogenézy spôsobenej infekciou pohlavných orgánov, endokrinnou patológiou a sexuálno-ejakulačnými zmenami. Na tento účel sa používajú tieto skupiny liekov:
- Androgény: testosterón andekanoát (andriol), testosterón propionát (testoviron), testenát (sustanon-250).
- Antiestrogény: clostilbegid, tamoxifén Gonadotropíny: menotropín (humegon, pergonal), choriogonadotropín (pregnyl, profázia).
- Uvoľňujúce hormóny: LH-RH (lyuliberín), Gn-RH (kryptokur).
- Inhibítory sekrécie prolaktínu: bromokriptín (Parlodel).
- Chemoterapeutické činidlá.
- Imunostimulanty: taktivín, pyrogénny, normálny ľudský imunoglobulín.
- Angioprotektory: pentoxifylín (trental).
- Biogénne prípravky: solcoseryl, raveron, trianol
- Prostriedky na korekciu sexuálnych funkcií: caverject, andriol, yohimbine, tentex, himcolin.
Liečba pohlavne prenosných infekcií
Terapia pacientov so zápalovými ochoreniami mužského reprodukčného systému je náročná a komplexná úloha. Preto iba komplexná postupná liečba oboch manželov alebo sexuálnych partnerov súčasne, aj keď sa u jedného z nich zistí infekcia, umožňuje dosiahnuť klinické uzdravenie.
Medzi komplexné metódy patria tieto typy liečby: 1) etiologická, 2) patogenetická, 3) hormonálna, 4) imunologická, 5) restoratívna a psychoterapia.
Etiologická liečba je zameraná na elimináciu infekcie na základe cytologických, kultúrnych a iných štúdií. Liečba sa uskutočňuje 20-30 dní s postupným podávaním 2-3 liekov. Na tento účel sa používajú lieky zo skupiny tetracyklínov (doxycyklín), fluorochinolóny (abaktálne, tarivid), cefalosporíny (claforan), makrolidy (rulid), ako aj acyklovir, nystatín a trichopolum. Ak je neúčinná, liečba sa opakuje pod dohľadom identifikácie infekčného agens a výberu iných liekov. Aby sa zabránilo črevnej dysbióze, bactisubtil sa súčasne predpisuje počas 10-15 dní. Lieky súvisiace so sulfónamidmi a derivátmi nitrofuránu sa majú vylúčiť z liečby pre ich gonadotoxický účinok.
Patogenetická liečba zahŕňa opatrenia na odstránenie primárneho zdroja infekcie a reinfekcie, odstránenie neurotrofických porúch v mieste zápalu a možných komplikácií. V tomto ohľade sa vykonáva vyšetrenie a liečba sexuálneho partnera, identifikácia a sanitácia ložísk infekcie, lokálne sa aplikujú antimikrobiálne lieky na injekciu do močovej trubice a močového mechúra, masáž prostaty a fyzioterapia.
Hormonálne lieky sú predpísané v komplexnej terapii na endogénny nedostatok testosterónu alebo na stimuláciu metabolických a regeneračných procesov. Patria sem: Proviron, Andriol, Sustanon-250.
Zvýšenie imunologickej reaktivity organizmu sa dosiahne použitím tymolínu, taktivínu, normálneho ľudského imunoglobulínu a biogénnych liekov (raveron, trianol).
Na konsolidáciu a stabilizáciu výsledkov terapie sa v konečnom štádiu vykonáva liečba sanatória, vrátane zavedenia normálneho životného štýlu.
Klinické kritériá na zotavenie sú: 1) absencia resp< 1,0х10 6 /мл лейкоцитов в сперме; 2) отсутствие микрофлоры или при обсемененности Staphylococcus epidermidis < 10 3 КОЕ/мл; 3) отсутствие других видов инфекции; 4) нормализация показателей спермы.
Ak nedôjde k otehotneniu 6 až 12 mesiacov po ukončení liečby, obom manželom je predpísaná hormonálna stimulačná terapia.
Umelé oplodnenie
Prvý úspešný pokus o umelé oplodnenie, ktorého účelom bolo prekonať neplodnosť spôsobenú mužským faktorom, uskutočnil J. Hunter v roku 1790. V Rusku prvú umelú insemináciu spermiami jej manžela vykonala v roku 1925 A. A. Shorokhova pre azoospermiu.
Podľa zdroja spermií sa rozlišuje umelá inseminácia spermiami manžela (homologické oplodnenie) a umelá inseminácia spermiami darcu (heterologická umelá inseminácia).
Indikáciou umelého oplodnenia spermiou manžela sú najmä koitálne poruchy, ktoré bránia normálnemu vstupu ejakulátu do pošvy; miernych foriem porúch spermatogenézy alebo imunologickej agresie hlienu krčka maternice.
Umelé oplodnenie spermiami manžela sa vykonáva, ak má manželka:
- staré perineálne slzy;
- anatomické prekážky z vagíny a maternice;
- ťažké formy vaginizmu;
- nepriaznivé účinky na spermie z vaginálneho obsahu alebo hlienu krčka maternice;
- ankylózne poranenia bedrových kĺbov.
Indikácie zo strany manžela na umelé oplodnenie sú:
- nedostatok erekcie alebo nedostatočná erekcia;
- veľká hydrokéla alebo inguinálno-skrotálna hernia;
- predčasná ejakulácia;
- ťažká hypospadia;
- niektoré formy oligozoospermie I - II stupne;
- patologický postkoitálny test.
Umelé oplodnenie manželovými spermiami sa používa pred manželovou sterilizáciou, ak má predpísané lieky spôsobujúce neplodnosť, alebo pred ožarovaním. Predtým sa mužské spermie predkryokonzervujú.
Na prekonanie imunologickej agresie hlienu krčka maternice v prípade neplodnosti sa v poslednej dobe čoraz viac využíva umelé oplodnenie manželovými spermiami.
Inseminácia darcovskými spermiami sa vykonáva v prípade neplodnosti spôsobenej závažnými poruchami spermatogenézy (aspermia, azoospermia, oligospermia tretieho stupňa). Inseminácia darcovskými spermiami sa používa aj v prípadoch závažných celkových ochorení manžela, po Hodgkinovej chorobe, pri cystickej fibróze, Werdhigovej-Hoffmanovej chorobe; v prípade negatívnej genetickej predispozície v rodine (narodenie mŕtveho plodu, narodenie detí s ťažkou formou hemolytickej choroby v dôsledku senzibilizácie na Rh faktor, narodenie detí s vývojovými chybami v dôsledku prítomnosti dedičnej patológie manžel).
Pre zlepšenie parametrov spermií sa navrhuje frakcionovať ejakulát, oddeliť mobilné formy filtráciou, akumulovať niekoľko ejakulátov pomocou kryokonzervácie, pridať kalikreín, dextrózu, arginín, kofeín alebo prostaglandíny.
V normálnom stave reprodukčného systému u žien sa používa cervikálna metóda zavádzania ejakulátu na umelú insemináciu v prítomnosti antispermových protilátok, používa sa intrauterinná metóda; Na zvýšenie účinnosti umelého oplodnenia u žien s dvojfázovým menštruačným cyklom je vhodné vykonať tento postup na pozadí indukcie ovulácie hormonálnymi metódami. Umelé oplodnenie je možné vykonať nielen u absolútne zdravých žien, ale aj u pacientok so zníženou plodnosťou (poruchy ovulácie, jednostranná alebo nepriechodná priechodnosť vajíčkovodov, abnormality maternice) po vhodnej korekčnej terapii.
Umelé oplodnenie sa musí vykonávať každý druhý deň v období očakávanej ovulácie v množstve 2 manipulácií v jednom menštruačnom cykle.
Uprednostňované by malo byť zavedenie natívnych spermií, pretože účinnosť ich použitia je 2-3 krát vyššia ako pri použití kryokonzervovaného materiálu. Je však dokázané, že zmrazenie znižuje antigénne vlastnosti spermií, vďaka čomu je použitie tejto metódy umelého oplodnenia sľubné u žien s antispermovými protilátkami.
Účinnosť inseminácie spermiami manžela sa pohybuje od 6 do 22% a účinnosť inseminácie spermiami darcu sa pohybuje v rozmedzí 30-60%.
Hormonálna liečba rôznych porúch spermatogenézy
Hlavné miesto v liečbe patozoospermie zaujímajú hormonálne lieky ako nezávislá alebo stimulujúca liečba po iných korekčných metódach (varikokéla, genitálne infekcie).
Existujú nasledujúce typy hormonálnej liečby mužskej neplodnosti:
- Substitučná terapia - zavedenie hormónov sa uskutočňuje s cieľom nahradiť ich endogénny nedostatok a je jednou z najúspešnejších metód farmakoterapie. V andrologickej praxi je príkladom substitučnej liečby liečba hypogonadizmu, idiopatickej patozoospermie a sexuálnych porúch spôsobených hypoandrogenizmom.
- Blokujúca (supresívna) terapia - zavedenie hormónov vedie k potlačeniu funkcie zodpovedajúcej žľazy. Predpisovanie veľkých dávok testosterónu (500 mg/týždeň) mužom na 3-4 mesiace teda spôsobuje inhibíciu produkcie gonadotropínov a potlačenie spermatogenézy až do azoospermie. Po vysadení lieku sa na pozadí zvýšenej produkcie hormónov predného laloku hypofýzy obnoví spermatogenéza s charakteristikami jej parametrov presahujúcimi počiatočnú úroveň pred liečbou. Táto metóda je v literatúre známa ako rebound efekt a nazýva sa antifertilita. V súčasnosti sa metóda veľmi nepoužíva.
- Stimulačná terapia je založená na zavedení malých fyziologických dávok hormónov, ktoré priaznivo ovplyvňujú metabolické, zápalové, imunitné a iné procesy v organizme, bez výrazných zmien v hypotalamo-hypofýzovo-semenníkovom systéme. Takéto lieky zahŕňajú andriol a proviron, používané pri liečbe idiopatickej oligozoospermie.
Najčastejšie používané lieky sú: clostilbegit (25-150 mg/deň), humegon (75-150 IU), pregnyl (1500-5000 IU), andriol (80-160 mg/deň). Priebeh liečby zodpovedá aspoň dĺžke spermatogenézy, ktorá je 12-15 týždňov. Výsledky liečby sa monitorujú každé 3 mesiace. Ak je dynamika pozitívna, liečba môže trvať až 9 mesiacov. Výskyt nežiaducich symptómov alebo gynekomastie počas liečby slúži ako základ na zníženie dávky lieku alebo jeho vysadenie.
Terapia oligozoospermie s koncentráciou spermií<5 млн/мл, астенозооспермии с количеством подвижных сперматозоидов <20%, тератозооспермии с количеством нормальных форм <20%, некрозооспермии следует признать бесперспективной.
O primárny (hypergonadotropný) hypogonadizmus liečba sa uskutočňuje liekmi mužských pohlavných hormónov, ktoré môžu potlačiť sekréciu gonadotropných hormónov a obnoviť spermatogénnu funkciu. Tento účinok má 5% testosterón propionát, testenát (Sustanon-250). Pri absencii výrazných zmien v systéme hypofýzy a semenníkov sú predpísané lieky Andriol, Proviron, Clostilbegide.
Liečba sekundárny (hypogonadotropný) hypogonadizmus spočíva v použití gonadotropínu. V prípade nedostatku LH sa predpisuje choriogonický gonadotropín a jeho analógy (pregnyl, profáza). Pri nedostatku FSH sa používa sérový gonadotropín alebo lieky Humegon a Pergonal. Pri liečbe je možná kombinácia séra a choriogonadotropínu. Pri nedostatočnej rezervnej funkcii Leydigových buniek sa účinnosť terapie zvyšuje kombináciou sérového gonadotropínu s testosterónovými preparátmi (andriol).
Chirurgické metódy na korekciu mužskej neplodnosti
Akákoľvek terapia začína všeobecnými organizačnými a terapeutickými opatreniami zameranými na elimináciu domácich a profesionálnych rizík, normalizáciu práce, odpočinku a výživy pacienta, predpisovanie sedatívnej a antidepresívnej liečby, liekov, ktoré zvyšujú antitoxickú funkciu pečene, vitamínovej terapie a liečby. sprievodných ochorení.
Varikokéla. Liečba zahŕňa prerušenie retrográdneho prietoku krvi cez testikulárnu žilu, aby sa upravili hemodynamické poruchy v semenníku. Metódou voľby je Ivanissevičova operácia, ktorej podstatou je vysoká retroperitoneálna ligácia testikulárnej žily. Podobný klinický efekt možno dosiahnuť rtg endovaskulárnou oklúziou testikulárnej žily zavedením sklerotizujúcich látok, kovových špirál, elektrooklúziou žily vysokofrekvenčným prúdom a endoskopickou ligáciou žily. Pri bilaterálnej varikokéle je prietok krvi prerušený cez testikulárnu žilu vľavo a vpravo. Menej často sa podviaže vonkajšia spermatická žila alebo žila a tepna (operácia Palomo). V prípadoch, keď je príčinou ľavostrannej varikokély venózna renálna hypertenzia, sa prerušenie retrográdneho prietoku krvi uskutočňuje cez centrálnu žilu ľavej nadobličky.
kryptorchizmus. Hlavnou metódou liečby je chirurgický zákrok. Orchiopexia by sa mala vykonávať v skoršom veku, pred rozvojom ireverzibilných zmien v spermatogénnom epiteli. Za perspektívne obdobie pre chirurgickú liečbu sa považuje až 2-3 roky života. Zmenšenie semenníkov v neskoršom veku nezaručuje proti neplodnosti. Taktika konzervatívnej liečby kryptorchizmu gonadotropnými liekmi v nádeji na spontánnu redukciu semenníkov by sa mala považovať za neúčinnú a neopodstatnenú.
Inguinálna a inguinoskrotálna hernia. Osobitná pozornosť pri chirurgickej korekcii sa venuje minimálnej traume prvkov semennej šnúry a vykonávaniu beztlakovej sutury inguinálneho kanála. Tieto zákroky by mal vykonávať urologický chirurg, aby sa minimalizovalo riziko iatrogénneho poškodenia alebo excízie vas deferens.
Vrodené anomálie močovej trubice(epispádie a hypospádie). Plastická chirurgia má za cieľ obnoviť močovú rúru s vonkajším otvorom na hlave, ktorý umožní ejakuláciu intravaginálne.
Striktúry a obliterácie močovej trubice. Chirurgická liečba - resekcia zúženej oblasti s následnou anastomózou koncov močovej rúry s normálnym lúmenom umožňuje dosiahnuť adekvátnu korekciu. Uretrálna striktúra bola nedávno eliminovaná pomocou endoskopickej metódy.
Obštrukčná azoospermia. Genéza tejto formy neplodnosti spočíva v obštrukcii vas deferens. Dôvody tohto stavu môžu byť:
- úplná alebo čiastočná aplázia epididymis, vas deferens, semenných vačkov;
- získaná obštrukcia kanálikov v dôsledku zápalovej obštrukcie;
- cysty a nádory nadsemenníka, stláčajúce epididymálny kanál;
- Iatrogénna obštrukcia kanálikov v dôsledku chirurgických manipulácií v tejto oblasti.
Všetky metódy chirurgickej liečby, v závislosti od lokalizácie anastomózy, sú rozdelené do 3 hlavných skupín:
- vazo-vazoanastomóza;
- vazoepidymoanastomóza;
- Vasotestikulostómia.
Najúčinnejšou liečbou je end-to-end anastomóza pozdĺž potrubia. V prípade obštrukcie počiatočnej časti chámovodu alebo vývodu nadsemenníka sa vykonáva mikrodisekcia, kým sa nezistí normálny lúmen a vývod nadsemenníka sa pripojí k lúmenu vas deferens pomocou dvojradového stehu. Zvyčajne sa resekuje obštrukčná zóna (chvost, telo nadsemenníka, počiatočná časť vas deferens). Anastomóza vas deferens so semenníkom sa vykonáva po resekcii epididymis v oblasti rete testis. V prípade obštrukcie panvových úsekov vas deferens, extrémne zriedkavo, v dôsledku závažnej komplikácie spôsobenej tvorbou močovej fistuly, je vas deferens anastomózovaný so scrotal uretrou.
Spomedzi rôznych možností treba spomenúť anastomózu vas deferens so spermatokélou a skríženú anastomózu medzi vas deferens alebo vas deferens na druhej strane.
Zriedkavé typy chirurgickej liečby pri vrodenej absencii chámovodu, vývodu a časti nadsemenníka, obštrukcii brušnej časti chámovodu, poruche ejakulácie spôsobenej paraplégiou, zahŕňajú implantáciu syntetických rezervoárov spermií (umelá spermatokéla) do nadsemenníka resp. do podkožného vrecka nad inguinálnym väzom. Získané spermie zo semenných nádobiek pomocou aspirácie sa používajú na alternatívne liečebné metódy (ISM, ICSI).
Alternatívna liečba mužskej neplodnosti
Akákoľvek terapia začína všeobecnými organizačnými a terapeutickými opatreniami zameranými na elimináciu domácich a profesionálnych rizík, normalizáciu práce, odpočinku a výživy pacienta, predpisovanie sedatívnej a antidepresívnej liečby, liekov, ktoré zvyšujú antitoxickú funkciu pečene, vitamínovej terapie a liečby. sprievodných ochorení.
Ak je konzervatívna a chirurgická liečba mužskej neplodnosti neúspešná, používajú sa alternatívne metódy, ktoré zahŕňajú:
- inseminácia spermiami manžela (ISM),
- inseminácia darcovskými spermiami (ISD),
- intracytoplazmatická injekcia spermií (ICSI), súčasť programu oplodnenia in vitro.
Pri oligo-, asténo- a teratozoospermii sa používajú rôzne kapacitné metódy na zlepšenie plodnosti spermií a ich prípravu na insemináciu a konzerváciu.
Výber metódy umelého oplodnenia je založený na existujúcich zdravotných indikáciách.
Indikácie pre ISM sú: 1) anatomické a funkčné poruchy reprodukčného systému u mužov a žien (epispádia, predčasná ejakulácia, vaginizmus); 2) parametre subfertilných spermií; 3) izolované poruchy semennej tekutiny s normálnymi hodnotami množstva a kvality spermií; 4) retrográdna ejakulácia so zachovanými normálnymi spermiami; 5) imunologická neplodnosť spôsobená cervikálnym faktorom.
Indikácie pre ISD sú nasledovné: 1) neplodný stav mužov spôsobený aspermiou, primárnou azoospermiou, nekro- a teratozoospermiou; 2) geneticky zakódované prenášanie dominantných dedičných chorôb; 3) retrográdna ejakulácia s absenciou normálnych spermií.
V prípade závažných porúch reprodukčnej funkcie mužov, vedúcich ku kritickému zníženiu koncentrácie spermií (<500х10 3 /мл), подвижных и морфологически нормальных форм (<20% сперматозоидов), осуществляется ИКСИ. При обструктивной форме азооспермии и других тяжелых органических поражениях репродуктивной системы мужчин возможно использовать для микроинъекций в ооцит эпидермальные и тестикулярные сперматозоиды и даже сперматиды поздней стадии дифференцировки.
Nie je to tak dávno, čo boli ženy najčastejšie obviňované z rodinnej neplodnosti. Existujúce štatistiky dnes naznačujú, že približne v polovici prípadov je neschopnosť mať deti v páre spôsobená práve mužskou neplodnosťou. A bez ohľadu na to, ako sa proti tomu postavia predstavitelia silnejšej polovice ľudstva, faktom zostáva fakt.

Čo to je?
Formy mužskej neplodnosti sú dosť rôznorodé. Všetky môžu viesť k rozpadu rodiny, k veľkej osobnej tragédii muža. V takmer 99% prípadov je dôvodom neschopnosti mať potomkov medzi zástupcami silnejšieho pohlavia porušenie zloženia spermií. Semenná tekutina so spermiami je pomerne citlivé a zraniteľné prostredie, ktoré ju môže ovplyvniť. Muž môže utrpieť zápal, infekciu, dokonca si mierne poraniť miešok a jeho ejakulát už nebude považovaný za zdravý a schopný oplodnenia.
Muži neradi pripúšťajú, že príčina neplodnosti ich manželky nemusí spočívať v nej. Pre takýchto „tvrdohlavých“ ľudí má ministerstvo zdravotníctva štatistiky: iba v 40% prípadov je dôvodom absencie detí v manželstve kvôli ženskej neplodnosti. V 45% je príčina v mužskom faktore a zvyšných 15% zahŕňa prípady genetickej inkompatibility partnerov a zriedkavé formy neplodnosti.

Pravdepodobnosť počatia, treba poznamenať, nie je taká vysoká ani u úplne zdravých mužov. Ak sú mama aj otec v dokonalom reprodukčnom zdraví, šanca na počatie dieťaťa na prvý pokus je len 11-13%. V závislosti od formy neplodnosti u mužov s abnormalitami v reprodukčnej funkcii sa táto pravdepodobnosť znižuje.
O neplodnosti sa hovorí, že páru sa nedarí počať dieťa pravidelným nechráneným pohlavným stykom po dobu jedného roka. Pre páry, v ktorých je vek manželov nad 35 rokov, sa za „kritické“ obdobie považuje obdobie šiestich mesiacov. Ak sú počas tejto doby všetky pokusy neúspešné, koncepcia je spochybnená a je predpísané vyšetrenie.
Musia si tým prejsť ženy aj muži. Až potom sa dá zistiť príčina a nájsť spôsob, ako ju odstrániť.

Norm
Hlavnou reprodukčnou bunkou muža je spermia. Spermie nesie genetickú informáciu otca. Sústreďuje sa v hlavičke spermií. Chvost pomáha bunke pohybovať sa, aby sa mohla dostať k vajcu.
Mladé spermie sa rodia v semenníkoch. Tento proces začína počas puberty u chlapcov a pokračuje počas celého života silnejšieho pohlavia. Zo semenníkov vstupujú mladé spermie do semenných kanálikov - tubulov a v momente ejakulácie sa zrelé bunky zmiešajú so semennou tekutinou, sekrétom prostaty a vstupujú do pohlavného traktu ženy.

Semenné tubuly sú veľmi dlhé. Takmer nehybné zárodočné bunky nimi musia prejsť dlho: asi 2-3 mesiace. Počas tejto doby majú čas dozrieť. Konečná fáza dozrievania zárodočných buniek prebieha v nadsemenníkoch.
Ejakulát zdravého muža vždy obsahuje živé aj mŕtve spermie, pohyblivé aj neaktívne bunky. Je dôležité, aby pomer zdravých a silných spermií bol dostatočný na oplodnenie, pretože k vajíčku sa dostanú len tie najodolnejšie exempláre.

Nestačí, aby sa bunky produkovali - musia ešte dozrieť, prejsť cez tubuly a tiež získať prístup k sekrečným produktom mužského tela. Mužská neplodnosť sa zvyčajne delí na tri široké typy:
- sekrečné – spojené s poruchami sekrécie v ktoromkoľvek štádiu spermatogenézy;
- obštrukčná – spojená s obštrukciou jedného z úsekov semenných chámov;
- iné formy spojené s imunitnými a autoimunitnými procesmi.

Existujú aj zriedkavejšie formy neplodnosti, zvyčajne genetické, pri ktorých sa zdravé a životaschopné zárodočné bunky nevytvárajú vôbec alebo sa produkujú, ale je ich kriticky málo. Ale takéto prípady sú v praxi špecialistu na reprodukciu zriedkavé.
Príčiny neplodnosti
Sekrečná neplodnosť
Dôvody, prečo sa muži stanú neschopnými oplodnenia, sú početné a mnohostranné. Vo všetkých prípadoch, s výnimkou vrodenej genetickej neplodnosti, sú tak či onak spojené so škodlivým vplyvom na procesy spermatogenézy alebo mechanického uvoľňovania ejakulátu.
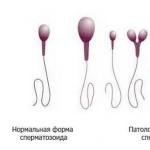
Sekrečná forma mužskej neplodnosti je najčastejšie spojená s poruchou tvorby spermií. Semenníky neprodukujú dostatok zdravých buniek. Okrem toho všetky morfologické zmeny v mužských zárodočných bunkách, ako aj poruchy ich pohyblivosti a životaschopnosti, sú zvyčajne klasifikované ako sekrečná forma. Ak spermia nie je dostatočne rýchla a má vývojové chyby a anomálie (dve hlavy, dva chvosty, bez chvosta a iné variácie zdeformovaného tvaru), spontánne počatie je nepravdepodobné.


Najčastejšou príčinou sekrečnej neplodnosti je varikokéla. Pri kŕčových žilách sa sťažuje odtok krvi z miešku - dochádza k „stagnácii“, čo postupne vedie k inhibícii funkcie semenníkov. Jednostranná varikokéla sa často vyvinie do obojstrannej formy.
Ak mužovi nie je poskytnutá chirurgická pomoc na odstránenie kŕčových žíl, potom sa sekrečná neplodnosť môže stať úplnou a pokročilou.

Tkanivo, ktoré produkuje mladé spermie, je veľmi náchylné na vplyv tekutiny a tlaku. Preto sa neplodnosť často vyvíja na pozadí testikulárnej hydrokély, ako aj existujúcej inguinálnej hernie. Neplodnosť môže byť spôsobená kryptorchizmom alebo nezostúpenými semenníkmi do mieška.. Riziko negatívnych dôsledkov je vysoké, ak sa chlapcovi neposkytne správna liečba pred dosiahnutím siedmeho roku života.

Keď je aspoň polovica detekovaných spermií pohyblivá a môže sa nielen pohybovať, ale pohybovať sa rovno a dostatočnou rýchlosťou, potom sa to považuje za normálne. Ak sa ukáže, že počet takýchto pohyblivých a lineárne sa pohybujúcich spermií je nízky, vykoná sa diagnóza „astenozoospermia“. V prípade, že sa nenájdu žiadne pohyblivé spermie, urobí sa diagnóza „nekrospermia“.

Normálne by mala byť približne polovica spermií morfologicky zdravá. Počas testu MAP sa v rámci spermogramu porovnávajú bunky pacienta s existujúcim štandardom – všetky defektné bunky sú odmietnuté. Ak hlava, chvost alebo krk spermie nespĺňajú prísne štandardné požiadavky na vzhľad, bunka je tiež odmietnutá. Na počatie je potrebné, aby semenná tekutina muža obsahovala aspoň 40 % zdravých a úplných buniek.

Ak sú v ejakuláte vizuálne zistené zrazeniny, spermie sú heterogénne, potom je možné, že spermogram ukáže prítomnosť aglutinácie. Znižuje motilitu zárodočných buniek, čím sťažuje alebo znemožňuje počatie. Ak spermogram ukazuje zvýšenie počtu leukocytov, lekár môže mať podozrenie na zápalový proces a poslať muža na ďalšie vyšetrenie - ultrazvuk, ako aj testy na sexuálne a sexuálne infekcie. Lekár urobí to isté, ak sa v sperme zistí hnis (pyospermia).

Tieto spermogramy sa považujú za premenlivé a dokonca aj denná doba môže ovplyvniť určité charakteristiky testu. Muž by sa preto mal pripraviť na to, že možno bude musieť znova absolvovať test, aby si časom overil svoju plodnosť.
Podľa zisteného typu neplodnosti sa zisťuje pravá príčina poruchy plodnosti. Na úplnú liečbu môže byť potrebná ďalšia diagnostika - imunologické krvné testy, krvné testy na hormonálne profily, rádiografia semenných tubulov s kontrastom.

Liečba
Mužskú neplodnosť je celkom možné vyliečiť. Výnimkou sú prípady genetickej, vrodenej neplodnosti. Napríklad neprítomnosť žľazového tkaniva, ktoré produkuje spermie, alebo malformácie spermiových kanálikov, ktoré nemožno odstrániť. Vo všetkých ostatných prípadoch môžu lekári ponúknuť individuálny liečebný režim. Podľa štatistík je možné vyliečiť neplodnosť u mužov v 85-90% prípadov.
Liečba priamo závisí od skutočnej príčiny patológie. Ak spočíva v varikokéle alebo inguinálnej hernii, potom muž potrebuje podstúpiť chirurgický zákrok, po ktorom sa bude môcť stať otcom, pretože príčina neplodnosti bude odstránená. V prípade zápalu sa stanoví presná lokalizácia a stupeň - pre stupne 1 a 2 môže liečba prebiehať doma, pokročilejšie formy vyžadujú hospitalizáciu v nemocnici. Pri zablokovaní semenných kanálikov sa často predpisuje operácia, ktorá úplne odstráni prekážku prechodu zárodočných buniek.

D Na liečbu zápalových procesov sa používajú antibiotiká a protizápalové lieky. Po ukončení liečby sa znovu skontroluje plodnosť a predpíše sa terapia podporujúca spermatogenézu.
Bez ohľadu na dôvod, ktorý viedol k neplodnosti, všetkým mužom sa predpisujú vitamíny, lieky na zlepšenie spermatogenézy (zvyčajne doplnky stravy) a sedatíva určené na to, aby upravili psychický stav muža. Vitamínové komplexy pre mužov musia nevyhnutne obsahovať zinok, selén, železo, vitamíny B, vitamíny A a E, ako aj kyselinu listovú. Výživové doplnky (Spermaktiv, Viardot a iné) obsahujú zinok a selén, ako aj niektoré rastlinné látky, ktoré priaznivo ovplyvňujú tvorbu a dozrievanie spermií.


Všetkým mužom, ktorí sa liečia na neplodnosť, sa odporúča upraviť životosprávu a veľmi často to už má rozhodujúci vplyv a dochádza k otehotneniu. Náprava zahŕňa zníženie nadmernej fyzickej aktivity na miernu, vzdanie sa nikotínu a alkoholu a správnu výživu, ktorá by mala byť bohatá na živočíšne bielkoviny a tuky.
Muž si musí dať do poriadku váhu: musí schudnúť alebo nabrať chýbajúce kilogramy, aby dosiahol fyziologickú normu. Je užitočné odmietnuť pracovať na nočnej zmene, pretože počas nočného spánku telo produkuje potrebné hormóny, ktoré sa podieľajú na fungovaní reprodukčného systému. Práca v nebezpečnom odvetví je dôvodom nájsť si ďalší príjem bez kontaktu so soľami ťažkých kovov, farbami a lakmi a dusičnanmi.

Tým, ktorí si radi doprajú parný kúpeľ či saunu, sa odporúča obmedziť takéto aktivity na minimum, alebo ešte lepšie, úplne od nich upustiť. Mali by sa vylúčiť všetky faktory prehriatia a stlačenia miešku. Musíte nosiť voľné nohavičky „rodinného“ typu a nohavice voľného strihu. Odporúča sa pravidelný pohlavný styk: aspoň dvakrát týždenne, aby spermie mali čas na efektívnu obnovu.
Páry, ktoré majú v úmysle liečiť mužskú neplodnosť, musia byť trpezlivé, pretože priebeh liečby môže trvať pomerne dlho: od troch mesiacov do roka. Väčšine mužov sa podarí vyrovnať sa s problémom a zlepšiť počet spermií do šiestich mesiacov. Ak liečba a dodržiavanie všetkých odporúčaní za rok neprinesie požadovaný výsledok, potom je predpísaná hormonálna liečba.

V niektorých patologických stavoch, napríklad s veľkou testikulárnou hydrokélou alebo oligozoospermiou 1-2 stupňov, žena podstupuje umelú insemináciu spermiami svojho manžela, pri ktorej sa vstrekuje do krčka maternice. Ak sú poruchy spermatogenézy u muža významné a liečba vrátane hormonálnej liečby neprináša výsledky, potom sa páru odporúča inseminácia darcovskými spermiami.
Rozhodnutie podstúpiť darcovskú insemináciu je dobrovoľná záležitosť. Mnoho párov s tým nesúhlasí, pretože muž neverí, že narodené dieťa bude jeho dieťaťom.
 Inseminácia darcovskými spermiami
Inseminácia darcovskými spermiami
Moderné reprodukčné technológie umožňujú oplodniť ženu aj s mŕtvymi spermiami jej manžela, avšak za predpokladu, že nie je poškodená štruktúra hlavy reprodukčnej bunky a nedochádza k porušeniu informácií o DNA. V tomto prípade sa oplodnenie vykonáva mikroskopicky po odobratí vajíčka od ženy. Ak došlo k počatiu, embryo sa implantuje do dutiny maternice a zakonzervuje sa pomocou hormonálnej terapie.
Liečba hormónmi
Ako už bolo spomenuté, lekári sa pokúšajú uchýliť sa k hormonálnej terapii len vtedy, keď je pohyblivosť spermií vážne narušená, ako aj vtedy, keď iné metódy liečby neplodnosti neúčinkujú. Hormóny sa predpisujú ako hlavná liečba vtedy, keď samotná príčina neplodnosti spočíva v nerovnováhe hormónov.

Ošetrenie sa môže uskutočniť pomocou metódy blokovania. Jeho podstata je celkom jednoduchá: niekoľko mesiacov pacient užíva tabletky, ktoré na hormonálnej úrovni úplne blokujú tvorbu nových zárodočných buniek. Keď muž prestane užívať lieky, telo začne spermatogenézu s dvojnásobnou silou a ukazovatele spermiogramu sa zvyčajne výrazne zlepšia.
Napriek pomerne pôsobivým výsledkom takejto blokujúcej liečby sa táto metóda používa pomerne zriedka. Lekári sa vždy snažia nechať priestor na zásah nevysvetliteľných „vyšších“ síl, pretože niekedy sa z muža, ktorý jednoducho berie vitamíny, po niekoľkých rokoch neplodnosti zrazu stane otec.

Hormonálna liečba sa častejšie vykonáva pomocou stimulačnej metódy. Je založená na zavedení malých dávok hormónov, ktoré naopak stimulujú proces tvorby spermií, ale neovplyvňujú hypofýzu a hypotalamus. Priebeh liečby je dlhý: od okamihu začatia trvá od 9 mesiacov do jedného a pol roka. Po celú dobu bude musieť muž každé tri mesiace podstúpiť spermiogram (toľko trvá jeden cyklus spermatogenézy), aby sa zistila účinnosť poskytnutej liečby.
V niektorých prípadoch lekári nesúhlasia s hormonálnou liečbou. Ak sa domnievajú, že takáto liečba nemá perspektívu, okamžite im odporučia technológie asistovanej reprodukcie alebo iné možnosti.

Psychológia
Nie nadarmo sa mužovi, ktorý sa lieči na neplodnosť, odporúča užívať sedatíva. Psychické následky, ktoré môžu nasledovať po správe o neschopnosti počať dieťa, môžu byť zničujúce. Samotný stres situáciu zhoršuje. K tomu sa pridáva depresia, strata záujmu o sexuálne vzťahy s manželkou, strata nežnosti vo vzťahoch s partnerkou.
Tabletky a bylinkové odvary, ktoré pôsobia ako sedatíva, však nie sú všetko. Mužovi treba pomôcť, aby pochopil jednoduchú pravdu, ktorá je zrejmá každej žene: biologický otec ešte nie je otcom, ale skutočným otcom je ten, kto ho vychoval a vychoval.
Preto je vhodné počas liečebného procesu, aby muž a jeho manželka navštívili psychológa alebo psychoterapeuta, ktorý pomôže zbaviť sa predsudkov a tiesnivého vnútorného napätia a pomôže pozrieť sa na situáciu z rôznych strán.

Veľmi často sa stáva, že biologickým otcom sa zrazu stáva muž, ktorý situáciu akceptoval, zmieril sa s ňou, prestal byť nervózny a znepokojený. Faktom je, že stresové hormóny blokujú produkciu pohlavných hormónov a majú škodlivý vplyv na hladinu testosterónu. Keď stresový faktor zmizne, muž sa upokojí a po chvíli sa zlepší spermiogram.
Najčastejším príkladom je adopcia. Keď už nie je nádej na liečbu či iné metódy, všetko sa už vyskúšalo, pár sa rozhodne dieťatko adoptovať. Upokojujú sa, sústredia sa na výchovu dieťaťa, častejšie prežívajú pozitívne emócie a zrazu otehotnejú.

Liečba ľudovými prostriedkami
Alternatívna medicína nahromadila veľké množstvo receptov a metód, ktoré podľa liečiteľov zvyšujú mužskú plodnosť. Treba si uvedomiť, že všetky odporúčania sú založené na dodržiavaní zdravého životného štýlu a v tomto sa tradiční liečitelia plne zhodujú s kolegami z oblasti oficiálnej medicíny. Ak muž naďalej zneužíva alkohol, drogy, nikotín, leží na gauči a nechce zhodiť nič zo svojich 200 kg, tak nepomôžu žiadne ľudové ani tradičné prostriedky.
Tradičná medicína by sa mala považovať za pomocnú terapiu pri liečbe neplodnosti u mužov. V žiadnom prípade neruší tradičnú liečbu, ktorá sa vyberá individuálne, ale môže posilniť účinok a pomôcť mužovi stať sa otcom.
Tiež by ste nemali praktizovať liečbu ľudovými prostriedkami bez súhlasu svojho lekára, pretože bylinky nie sú vôbec také neškodné, ako by sa mohlo zdať.

Rôzne typy mužskej neplodnosti si vyžadujú rôzne prístupy a neexistujú žiadne univerzálne recepty. Napríklad čerstvo vytlačená tekvicová šťava sa používa na zvýšenie pohyblivosti spermií. Jeho človek sa odporúča každé ráno vypiť pohárik nalačno. A na zlepšenie morfológie spermií je užitočný med a včelie produkty, samozrejme, za predpokladu, že muž na ne nie je alergický.

Od dávnych čias liečitelia uctievali ľubovník bodkovaný pre zvýšenie mužskej sily. Vysušené konáre tejto bylinky sa raz denne pália a fumigujú s nimi v miestnosti, v ktorej sa muž nachádza. Vdychovanie tohto dymu má pozitívny vplyv na tvorbu spermií. Muži žijúci v horských oblastiach a na juhu oddávna používali čerstvú dulovú šťavu, z ktorej pili polievkovú lyžicu večer pred spaním.

Tradičná medicína vysoko oceňuje vlastnosti semien plantain na liečbu neplodnosti u mužov. Uvarte lyžicu semienok v pohári vody, nechajte vylúhovať a užívajte lyžicu dvakrát denne. Rovnaký odvar sa pridáva do kúpeľa na vodné procedúry. Je dôležité, aby teplota vody v kúpeli nepresiahla 37 stupňov.

Skutočnou zásobárňou fytohormónov je šalvia. Polievková lyžica rastlinných surovín sa varí v pohári vriacej vody, varí sa vo vodnom kúpeli päť minút, potom sa výsledný odvar rozdelí na tri rovnaké časti. Vezmite tretinu pohára raz denne. Pre obzvlášť romantické mladé dámy ponúka alternatívna medicína vynikajúci recept vyrobený z ružových lístkov. Červené a ružové lupienky sú bohaté na vitamín E, preto si z nich môžete vyrobiť domáci sirup a pohostiť tak svojho blízkeho pri každodenných čajových večierkoch v množstve 2-3 polievkové lyžice.
Namiesto čaju možno mužovi ponúknuť odvar z adonisu alebo šípky. Tradičná medicína vysoko oceňuje Adamov koreň pre zdravie mužov. Dá sa kúpiť v lekárňach. Dve polievkové lyžice koreňa nechajte v termoske s vriacou vodou aspoň jeden deň, potom sa mužovi ponúknu dve polievkové lyžice trikrát denne.
Od staroveku sa neplodnosť u mužov liečila pijavicami. Hirudoterapia umožňuje dosiahnuť cielený účinok. Napríklad pijavica inštalovaná na biologicky aktívnom bode zlepšuje krvný obeh v panvových orgánoch, čo má pozitívny vplyv na akúkoľvek fázu spermatogenézy. Špeciálne látky, ktoré pijavice vylučujú do ľudského tela, znižujú hladinu fibrinogénu a robia krv tekutejšou. Muž určite zaznamená celkové zlepšenie pohody, posilnenie imunitného systému a po čase je možné, že sa bude môcť stať otcom.
Hirudoterapeutické sedenia by mali viesť kvalifikovaní odborníci. Pijavice by sa mali použiť iba raz. Klinika, ktorá takéto služby poskytuje, musí mať všetky povolenia a certifikáty v poriadku. Pri mužskej neplodnosti sa pijavice umiestňujú do oblasti okolo konečníka, do perinea, zachytávajú chvostovú kosť a krížovú kosť.
Užitočné sú aj sírové kúpele a bahenné kliniky. V strediskách, ktoré majú takéto prírodné zdroje, počet sedení a ich trvanie pre rôzne typy neplodnosti u mužov určuje lekár.


Mužské choroby – medzi mužmi sa o nich nehovorí a, žiaľ, väčšina nášho silnejšieho pohlavia siaha k lekárovi až v krajnom prípade. V medicíne je chorobám mužského reprodukčného systému venovaná celá jedna časť a venujú sa im špeciálni andrológovia či urológovia.
V našom článku by sme vám chceli predstaviť krátky zoznam najčastejších ochorení u mužov.
Snáď vám tieto informácie, ak existujú vhodné znaky, pomôžu neodkladať, ale navštíviť svojho lekára!
1. Erektilná dysfunkcia (erektilná dysfunkcia) je jednou z najčastejších chorôb u mužov.
Pre mnohých mužov je erektilná dysfunkcia tabuizovaná téma, o ktorej sa zvyčajne nehovorí. Ale stále je to márne, pretože erektilná dysfunkcia nie je v našej dobe veľmi zriedkavá. Približne 50 % mužov nad 40 rokov aspoň občas trpí erektilnou dysfunkciou.
S vekom sa percento mužov s týmto problémom zvyšuje a môže sa vyskytnúť aj u veľmi mladých ľudí.

Dôvody sú rôzne, ale najčastejšie sú na vine tieto:
- -psychologické faktory, ako je stres z predchádzajúcich negatívnych skúseností alebo strach z odmietnutia,
- - niektoré choroby, napríklad kardiovaskulárny systém alebo cukrovka,
- - poškodenie nervov, ako napríklad poranenie miechy,
- - poruchy vnútornej sekrécie,
- - vedľajšie účinky niektorých liekov, napríklad psychofarmák, niektorých diuretík (furosemid), antihypertenzív (kaptopril, klonidín, apresín), betablokátorov (atenolol, betaxolol, bisoprolol, metoprolol, sotalol atď.), NSAID, estrogénov , antiandrogény, metoklopramid, cerucal a iné,
- -nadváha
- - alkohol a nikotín,
- - omamné látky.
2. Rakovina prostaty patrí medzi zhubné ochorenia mužov.
Rakovina prostaty je dnes najčastejším typom rakoviny u mužov, pričom ročne sa diagnostikuje asi 60 000 nových prípadov.
Väčšina postihnutých sú starší muži, priemerný vek postihnutých je 69 rokov. Navyše, čo je typické, tento typ rakoviny môže mať familiárny charakter a ak ním trpí blízky člen rodiny, zvyšuje sa u ostatných mužských predstaviteľov riziko vzniku rakoviny prostaty.

Prvé príznaky rakoviny prostaty sú:
- - časté nutkanie na močenie,
- - bolestivé pocity pri močení,
- - pomalý proces močenia, slabý tlak prúdu,
- - prítomnosť krvi v moči,
- - prítomnosť krvi v sperme,
- - bolestivé pocity v driekovej chrbtici, bolesti v podbrušku (nad ohanbím) a na vnútornej strane stehien,
- - erektilná dysfunkcia.
Zaujímavé je, že v krajinách, kde jem veľa sójových produktov, majú muži menšiu pravdepodobnosť, že dostanú rakovinu prostaty.
Vo všeobecnosti platí, že zdravá strava s dostatkom ovocia, zeleniny a výživových doplnkov je dobrou prevenciou mnohých druhov rakoviny. Konzumácia červeného mäsa, nasýtených tukov a alkoholu by sa mala znížiť, aby sa znížilo riziko rakoviny.
3. Kryptorchizmus je ochorenie u mužov, ktoré ich postihuje už v dojčenskom veku.
Kryptorchizmus alebo vysoká poloha semenníka znamená, že u novorodenca sa jeden alebo oba semenníky nenachádzajú v miešku, ale nachádzajú sa v samotnom inguinálnom kanáli alebo na výstupe z neho.
Asi 3 % donosených chlapcov má pri narodení vysoký semenník na jednej alebo oboch stranách. Pri predčasnom pôrode je naopak frekvencia až 30 %. Na konci prvého roku života však semenníky vo väčšine prípadov úplne zostúpia do mieška, takže v mnohých prípadoch nebolo potrebné žiadne špeciálne ošetrenie.

Príčiny kryptorchizmu sú rôzne, napríklad:
- - anatomický znak vývoja inguinálneho kanála, ktorý bráni normálnemu prechodu semenníkov do miešku,
- -hormonálne poruchy počas tehotenstva, ktoré môžu byť tiež príčinou kryptorchizmu.
Ďalším dôvodom, ako sme uviedli vyššie, je predčasný pôrod, pri ktorom ešte nie je úplne ukončený vývoj urogenitálneho systému a semenníky pri narodení sú umiestnené v inguinálnom kanáli.
Liečba by sa mala vykonať najneskôr v prvom roku života, ak nezostúpili do mieška, aby sa predišlo budúcim následkom, ako je neplodnosť alebo rakovina semenníkov. Ak hormonálna terapia nie je úspešná, potom choroba podlieha chirurgickej intervencii.
4. Gynekomastia.
Medzi mužské ochorenia patrí aj gynekomastia, ktorá sa vyznačuje zväčšením mliečnych žliaz. Za gynekomastiu, napríklad v puberte alebo u starších mužov, je zodpovedná nerovnováha hormónov estrogénu a testosterónu v prospech prvého. Gynekomastia môže postihnúť jednu alebo obe mliečne žľazy a zväčšenie sa môže líšiť.

Príčiny hormonálnej nerovnováhy:
- - niektoré lieky, ako sú androgénne lieky, anabolické steroidy, lieky na liečbu HIV, antidepresíva, antibiotiká alebo protinádorové lieky, lieky na srdce.
- - niektoré choroby, ako je rakovina, zlyhanie pečene alebo obličiek,
- -alkohol a nezdravá strava.
Liečba sa vykonáva v závislosti od príčiny, ktorá viedla k gynekomastii, vo väčšine prípadov sa vykonáva chirurgická intervencia.
5. Rakovina penisu.
Rakovina penisu je ochorenie, ktoré sa väčšinou vyskytuje len u mužov nad 60 rokov.
Toto mužské ochorenie však postihuje aj mladších mužov vo veku 40 rokov a mladších.
Ak je nádor zistený včas, prognóza je vo väčšine prípadov priaznivá.
Rakovina penisu sa tvorí najmä na žaludi a predkožke. Ak sa nelieči, proces sa šíri do kavernóznych teliesok, močovej trubice, prostaty a šíri sa ďalej pozdĺž brušnej steny. Rakovinové bunky môžu migrovať cez lymfatické cievy do iných orgánov, ale tento proces sa zvyčajne vyskytuje lokálne.

V priebehu ochorenia pacienti zaznamenávajú páchnuci výtok z penisu a krvácanie, keď je nádor veľký. Okrem toho sa zaznamenáva strata hmotnosti, vyčerpanie a zvýšená únava. A tu sú niektoré ďalšie príznaky:
- Bolesť. Môže sa vyskytnúť počas sexuálneho kontaktu, počas močenia a tiež počas sprchovania. Akýkoľvek dotyk vredov môže byť bolestivý.
- Svrbenie. Uzdička alebo celá oblasť slabín bude svrbieť. Môžu sa objaviť aj červené bodky a malé hrudky, napríklad lišajníky.
- Ťažkosti pri chodení na toaletu sú obzvlášť viditeľné v štádiách 3-4, keď metastázy ovplyvňujú močovú rúru a močovú rúru.
- Vzhľad pustúl. Ak sa vredy otvorili, môžu hnisať a zároveň vydávať nepríjemný zápach hnisu. Látka môže byť zmiešaná s krvou.
- Pohlavné orgány (hriadeľ penisu, žaluď) sú opuchnuté. To je vyjadrené opuchom, zväčšením priemeru o 3-5 mm. Z tohto dôvodu sa predkožka nemusí úplne stiahnuť.
- Lymfatické uzliny v slabinách sa zväčšili a pri stlačení sa objaví bolesť.
- Výtok z penisu - môže zostať po sexe aj po močení. Majú belavú farbu so žltým odtieňom, majú viskóznu konzistenciu a nepríjemný zápach.
Príčiny rakoviny penisu:
- - vyšší vek,
- - nedostatočná hygiena,
- - zúženie predkožky,
- - zápalové procesy,
- - ľudský papilomavírus,
- -fajčenie,
- -pobyt na slnku bez spodnej bielizne.
Chirurgická liečba sa vykonáva v kombinácii s chemoterapiou.
6. Predčasná ejakulácia.
Predčasná ejakulácia označuje ochorenie u mužov, pri ktorom k ejakulácii dochádza skôr ako v želanom okamihu, pred alebo bezprostredne po zavedení penisu do vagíny ženy, bez náležitého uspokojenia a osoba pociťuje nepohodlie.
Príčiny predčasnej ejakulácie:
- - psychické problémy,
- - strach z odmietnutia na základe zlých skúseností,
- -veľmi zriedkavo sú príčinou zápalové procesy.

Pri liečbe je na prvom mieste psychosexuálna a behaviorálna terapia a samoregulácia, ak to nepomôže, potom sú predpísané antidepresíva, ale utrpí to kvalita erekcie.
Azoospermia je ochorenie, pri ktorom v ejakuláte nie sú žiadne spermie. Toto mužské ochorenie nemá žiadne viditeľné príznaky, takže sa o ňom dozvieme až vtedy, keď nie je možné počať dieťa. To sa zisťuje vyšetrením spermií (spermogram), ako aj genetickými testami.

Príčinou ochorenia môže byť:
- - zhoršené dozrievanie spermií,
- - zúženie alebo prasknutie, obštrukcia vas deferens,
- - genetické defekty,
- - endokrinné ochorenia,
- - niektoré choroby, napríklad mumps, ktoré sa vyskytli počas puberty,
- - rôzne pohlavné choroby.
Liečba spočíva v odstránení príčiny, ktorá viedla k rozvoju ochorenia: odstránenie prekážok odtoku semena, rekonštrukčná chirurgia, protizápalová liečba, hormonálna substitučná liečba. Ak liečba nepomôže, potom sa na dosiahnutie oplodnenia používa umelé oplodnenie spermií alebo IVF.
8. Rakovina semenníkov.
Rakovina semenníkov sa prejavuje ako malý a hustý útvar v semenníku, ktorý nebolí a nijako neprekáža. Niektorí pacienti zaznamenávajú nepohodlie v miešku, ale napriek tomu to mnohí pacienti ani necítia.

Vo väčšine prípadov sa choroba vyskytuje u mužov mladších ako 35 rokov. Liečba je chirurgická, po ktorej nasleduje chemoterapia.
9. Zúženie predkožky (fimóza).
Približne 95 % všetkých chlapcov sa rodí s prirodzene stiahnutou predkožkou. V podstate do prvého roku života zostáva zúženie predkožky asi u 50 % chlapcov a do 3. roku života asi u 10 %. Vo veku 15 rokov sa toto ochorenie vyskytuje v jednom prípade zo 100 ľudí. V tomto prípade sa predkožka prilepí na hlavu penisu alebo sa hojí prstencovito.

Zároveň nie je možné ho odsunúť a odhaliť hlavu penisu. Otváranie nie je možné vykonať násilím, pretože tým vzniknú malé trhlinky s následným vývojom jaziev na ich mieste. Medzi príčiny ochorenia patrí dedičná predispozícia a zápalové procesy. Vykonáva sa chirurgická liečba.
10. Prostatitída je zápal prostaty.
Toto mužské ochorenie je charakterizované silnou bolesťou v dolnej časti chrbta, miešku, análnej oblasti, perinea, panvy alebo slabín. Symptómy zahŕňajú zimnicu, horúčku, časté nutkanie na močenie a bolesť počas močenia a ejakulácie.

Podľa údajov trpí prostatitídou aspoň raz v živote približne 15 % mužov a riziko sa zvyšuje s vekom.
Najviac sú postihnutí muži vo veku 40 až 50 rokov.
Existuje liek na neplodnosť u mužov? Aby ste mohli odpovedať na túto otázku, musíte pochopiť príčiny neplodnosti u mužov. Určenie neplodnosti u mužov je zložitý proces, pretože príznaky sa môžu líšiť. Ak si pacient všimne, že semenná tekutina nadobudla vzhľad naťahovacích nití alebo sa objavili hrudky, musíte ísť k lekárovi. Stretnutie s andrológom by sa malo dohodnúť, ak si muž všimne, že sa mu znížil počet spermií.
Ak sa pri vymenovaní ukáže, že existujú chronické zápalové ochorenia reprodukčného systému, ktoré viedli k zápalu v semenníkoch alebo prostate, pacient sa môže sťažovať na nedostatok spermií. Lekár nariadi testy a vykoná testy neplodnosti.
Pri fyzickej aktivite sa môže objaviť aj mierna bolesť v podbrušku. To naznačuje prítomnosť varikokély - nadmerné rozšírenie testikulárnej žily. Môže mať niekoľko fáz a neplodnosť sa začína rozvíjať už v počiatočnom štádiu, keď neexistujú žiadne príznaky choroby. Pri tejto diagnóze sú zmeny spojené s prehriatím semenníkov, ktoré je spôsobené nadmerným prietokom krvi. Niektoré spermie jednoducho odumrú. Toto ochorenie sa dá diagnostikovať ultrazvukom.
Tiež dôvod ísť k lekárovi:
- bolesť počas močenia a sexu;
- svrbenie v močovej trubici;
- časté bolesti hlavy;
- nepríjemné pocity v podbrušku, ktoré sa zintenzívňujú pri pohlavnom styku.
To všetko sa dá kombinovať s neplodnosťou.
Ak máte falošné nutkanie na močenie, mali by ste byť tiež opatrní, pretože to môže naznačovať rozvoj prostatitídy.
Všetky tieto choroby sú liečiteľné a včasnou liečbou sa dá neplodnosti predchádzať. Ale aj keď sa už rozvinul, moderná medicína môže ponúknuť množstvo terapeutických metód na jeho odstránenie.
Žiadny špecialista však nemôže dať jednoznačnú odpoveď na túto otázku, kým nebudú doručené výsledky komplexného vyšetrenia, pretože všetky prípady sú individuálne. Mali by ste podstúpiť potrebné testy a poradiť sa so svojím lekárom. Všetko závisí od príčiny a závažnosti ochorenia.
Podľa štatistík 15 % manželských párov nemôže mať deti.
Ktorý lekár ťa lieči?
Urológ a andrológ sú špecialisti, ktorí liečia patológiu u mužov. Andrológia je sekcia modernej medicíny, ktorá kombinuje niekoľko oblastí:
- sexopatológia;
- urológia a endokrinológia;
- cievna a plastická chirurgia.
Možno budete musieť navštíviť terapeuta, genetika, endokrinológa, kardiológa, cievneho chirurga a podstúpiť určité testy.
Komplexná terapia
 Ako a čím liečiť mužskú patológiu? Hlavnou úlohou komplexnej terapie je odstrániť patologické a škodlivé faktory domácnosti, obnoviť obvyklý rytmus života a poskytnúť primeranú výživu. Liečba závisí od pokynov lekára.
Ako a čím liečiť mužskú patológiu? Hlavnou úlohou komplexnej terapie je odstrániť patologické a škodlivé faktory domácnosti, obnoviť obvyklý rytmus života a poskytnúť primeranú výživu. Liečba závisí od pokynov lekára.
Ako a čím liečiť, určuje lekár na základe diagnózy. Dokonca aj s progresiou ochorenia existuje šanca na zotavenie a obnovenie reprodukčnej funkcie pomocou špeciálnych liekov.
Pred predpísaním konkrétneho kurzu sa berú do úvahy sekundárne rizikové faktory, ktoré vedú k:
- pasívny životný štýl;
- nedostatok pravidelnej sexuálnej aktivity;
- prítomnosť sprievodných ochorení;
- dlhodobé užívanie antibiotík.
Pri liečbe patológie u mužov je nevyhnutné dodržiavať všetky pokyny ošetrujúceho lekára., podstupovať predpísané vyšetrenia včas, podstupovať pravidelné vyšetrenia a dodržiavať harmonogram. To je dôležité najmä pri hormonálnej terapii pre správnu reguláciu hormonálnych hladín.
Je tiež dôležité dodržiavať liečebný režim pri užívaní antibakteriálnych a protizápalových liekov, keď pacient dostáva liečbu pohlavne prenosných chorôb, pohlavne prenosných chorôb a iných zápalových ochorení genitálnej oblasti.
Liečba patológie sa môže uskutočniť konzervatívne a chirurgicky. Na konzervatívnu terapiu sa mužom zvyčajne predpisuje:
- pilulky;
- injekcie;
- rektálne čapíky;
- roztoky na výplach močovej rúry.
Počas chirurgickej liečby sa používajú rôzne chirurgické a invazívne intervencie, predpísané v závislosti od príčiny neplodnosti.
V 84% prípadov neplodnosti možno dosiahnuť pozitívny výsledok integrovaným prístupom.
Drogy
 Pri liečbe patológie u mužov liekmi sa zvyčajne používajú tieto typy liekov:
Pri liečbe patológie u mužov liekmi sa zvyčajne používajú tieto typy liekov:
- Steroidné hormonálne lieky(predpisuje sa, keď sa v spermiách zistia protilátky, ktoré bránia počatiu).
- Antibiotiká(liečiť infekčné pohlavné choroby).
- Antagonisty dopamínu(užíva sa, keď je zvýšená hladina prolaktínu v krvi).
- Antiestrogénne lieky(predpísané na zlepšenie spermatogenézy).
Ak hovoríme o konkrétnych liekoch, odborníci najčastejšie predpisujú:
- Lutain. Je to ekologický a prírodný produkt, obsahujúci výťažok z altajského jeleňa. Normalizuje reprodukčnú funkciu, zvyšuje výdrž spermií.
- Spematon. Vytvorené na báze rastlinných zložiek rýchlo obnovuje mužskú plodnosť.
- AndroDoz. Produkt na báze arginínu. Zlepšuje schopnosť oplodnenia spermií.
- Tribestan. Obsahuje extrakt Tribulus. Pri užívaní lieku sa zvyšuje libido a aktívne sa stimuluje schopnosť spermií oplodniť sa. Predpísané pre závažné poruchy reprodukčného systému.
- Menogon. Aktivuje tvorbu zárodočných buniek, pomáha zvyšovať testosterón v krvi.
- Proviron. Hormonálny liek, ktorý sa používa na rôzne poruchy v intímnej oblasti.
- Proxy Plus. Výživový doplnok, ktorý zlepšuje produktivitu spermií. Používa sa na zvýšenie potencie.
- Spermstrong. Zloženie obsahuje prírodné zložky na zlepšenie kvality spermií. Používa sa na obnovenie reprodukčnej funkcie.
- Pentoxifylín. Liek zlepšuje zásobovanie krvou vrátane panvových orgánov.
 V závislosti od faktora spôsobujúceho neplodnosť možno predpísať nasledujúcu liečbu:
V závislosti od faktora spôsobujúceho neplodnosť možno predpísať nasledujúcu liečbu:
- bromokriptín. Používa sa na sekrečnú formu neplodnosti.
- Parlodel. Používa sa pri hyperprolaktinémii.
- Pri imunologickej neplodnosti sú indikované metódy IVF a intrauterinná inseminácia.
- Obštrukčná neplodnosť sa lieči chirurgicky.
Plodenie je jednou z najdôležitejších, najzaujímavejších a najzložitejších funkcií ľudského tela. Neschopnosť biologicky dospelého človeka splodiť potomstvo sa nazýva neplodnosť. Lekári robia túto diagnózu, ak tehotenstvo nenastane počas prvého roka normálnej sexuálnej aktivity bez použitia antikoncepčných metód.
Prípady neplodnosti sa pozorujú v priemere u 10-20% párov. Jednou z najčastejších mylných predstáv je, že tento problém je prevažne ženský. Štatistiky toto tvrdenie vyvracajú a ukazujú, že príčiny neplodnosti sú rozdelené medzi pohlaviami takmer rovnako: jedna tretina prípadov neplodnosti je spojená s mužmi, jedna tretina so ženami a posledná tretina je rozdelená medzi problémy s kĺbmi (20 %) a nevysvetliteľné prípady. (10 %).
Ženskú neplodnosť je ľahšie definovať. Keď sa žena dozvedela o tomto probléme, začne liečbu. Oveľa ťažšie je presvedčiť muža, aby podstúpil vyšetrenie. Odmietnutie vyšetrenia sa vysvetľuje mužovým strachom priznať si svoju menejcennosť. Veľmi často je neplodnosť medzi silnejším pohlavím spojená s impotenciou, hoci v skutočnosti nejde o sexuálnu slabosť. Schopnosť človeka reprodukovať úplne závisí od kvality a množstva jeho spermií.
Príčiny mužskej neplodnosti
Je dôležité pochopiť, že neplodnosť sa nepovažuje za nezávislú chorobu. Je to dôsledok komplexu rôznych patológií celého mužského tela. Tento stav u muža môže nastať v dôsledku poškodenia pohlavných orgánov, patológií reprodukčného systému, intoxikácie a somatických ochorení tela, infekcií, endokrinologických ochorení, neurologických a duševných porúch, chronických zápalových ochorení urogenitálnych orgánov, genetických, imunitných a chromozomálne zmeny. Faktory prostredia, stres, lieky a zlé návyky (alkohol, fajčenie) ovplyvňujú aj mužský reprodukčný systém.
Prevencia mužskej neplodnosti
Aby ste predišli mužskej neplodnosti, mali by ste pravidelne konzultovať s lekárom a absolvovať preventívne vyšetrenia. Odstráňte všetky škodlivé faktory, ako je alkohol, fajčenie a užívanie rôznych liekov. Treba sa vyhýbať chronickým a akútnym stresovým situáciám. Zdravý životný štýl len posilní reprodukčné funkcie vášho tela. Preto je také dôležité správne sa stravovať, udržiavať si normálnu hmotnosť a udržiavať pomerne vysokú fyzickú aktivitu.
Ak stále máte takýto problém, potom musíte okamžite začať liečbu. Pamätajte, že liečba neplodnosti u mužov je dlhý a zložitý proces, takže budete potrebovať predovšetkým vieru a trpezlivosť.
Úspech liečby neplodnosti spočíva v odstránení jej príčin. Je veľmi dôležité, aby andrológ vypracoval plán liečby, ktorý určí povahu ochorenia, ktoré neplodnosť spôsobilo.
Lekár musí tiež urobiť realistické predpovede o potenciálnom úspechu liečby. Diagnostika začína od minima a podľa potreby sa rozširuje na základe komplexného zhodnotenia stavu mužského reprodukčného systému.
Existujú dva prístupy k liečbe mužskej neplodnosti: patogenetický a empirický.
Patogenetický prístup spočíva v tom, že sa najprv diagnostikuje príčina a potom sa zvolí liečba. Neplodnosť, ktorej príčiny sú zápalový proces, infekcie a niektoré endokrinné poruchy, sa lieči metódami konzervatívnej terapie. Ak sú príčiny neplodnosti závažnejšie (napríklad kŕčové žily semennej šnúry (varikokéla) alebo nerovnomerný zostup semenníkov do mieška (kryptorchizmus)), je indikovaný chirurgický zákrok. Chirurgický zákrok bude nevyhnutný aj v prípade obštrukčnej azoospermie, kedy dôjde k určitej obštrukcii vas deferens, ktorá spôsobí absenciu spermií v ejakuláte. Odstránenie vplyvu škodlivých faktorov môže vyriešiť problém neplodnosti, ktorý spočíva v zlých návykoch, environmentálnych a iných faktoroch.
Empirický prístup je založený na použití metód. Ak neplodnosť nereaguje na žiadnu z uvedených liečebných metód, potom sa používa metóda IVF/ICSI – intracytoplazmatická injekcia spermií. Zároveň sa neskúmajú dôvody vedúce k neplodnosti. Na vykonanie metódy IVF sa dostatočný počet spermií spolu s vajíčkom umiestni do špeciálnej nádoby na oplodnenie. Na vykonanie metódy ICSI sa do vajíčka umiestni jediná spermia s najlepšími vlastnosťami. Takáto spermia je umiestnená vo viskóznej látke, ktorá ju chráni pred možným poškodením. Spermie sa nemôžu pohybovať a potom sa umiestnia do mikroskopickej ihly. Ihla sa vloží do cytoplazmy vajíčka.
Pacientom s neplodnosťou sa odporúča, aby sa vzdali fajčenia a alkoholu, mali pravidelný sexuálny život aspoň raz za 3-4 dni, vyhýbali sa stresu a dodržiavali zdravý životný štýl. Nezabudnite na prostriedky, ale pred tým je vhodné konzultovať s odborníkom. Veľmi dôležitý je aj váš vnútorný postoj. Pamätajte, že komplexná liečba, váš optimizmus a pozitívne myslenie dokážu zázraky!
Obzvlášť Láska je jednoduchá