Intoxicación alimentaria (PTI)- Esta es una enfermedad causada por una infección no por bacterias en sí, sino por toxinas que se forman como resultado de la actividad vital de las bacterias fuera del cuerpo humano, principalmente en los alimentos. Hay un gran número de bacterias capaces de producir toxinas. Muchas toxinas pueden persistir en los alimentos contaminados durante mucho tiempo y algunas pueden resistir varios tipos de procesamiento, incluida la ebullición durante varios minutos. Un rasgo característico de las infecciones por alimentos tóxicos son los brotes de morbilidad, cuando un gran número de personas enferman en un corto período de tiempo. Esto suele estar asociado al uso conjunto de un producto infectado. Al mismo tiempo, absolutamente todas las personas que comen el producto contaminado se infectan.
Los principales agentes causantes de la intoxicación alimentaria.
Las principales bacterias cuyas toxinas pueden causar intoxicaciones alimentarias:
- Staphylococcus aureus - Staphylococcus aureus - es capaz de producir una toxina que afecta los intestinos. Staphylococcus aureus está ampliamente distribuido en el medio ambiente y se conserva perfectamente y se multiplica en los productos alimenticios, que son su medio nutritivo. Si los platos después de la cocción se dejan a temperatura ambiente (especialmente ensaladas con mayonesa, pasteles de crema, etc.), crean las condiciones más favorables para la reproducción de estafilococos y la producción de la toxina.
- Bacillus cereus: la enfermedad generalmente se asocia con el uso de platos de arroz (el arroz crudo a menudo está contaminado con Bacillus cereus). El patógeno se multiplica en los platos que quedan después de la cocción a temperatura ambiente. La toxina de Bacillus cereus es estable al calor y la ebullición repetida del plato no la destruye.
- Clostridium perfringens. Esta intoxicación alimentaria está asociada al consumo de platos a base de carnes, aves y legumbres poco cocidas. La enfermedad por lo general no dura más de un día y desaparece sin tratamiento.
Síntomas de intoxicación alimentaria
La toxina tarda varias horas, a veces minutos, en ingresar al torrente sanguíneo. Por lo tanto, el período de incubación (el tiempo desde el inicio de la infección hasta las primeras manifestaciones de la enfermedad) es extremadamente corto, no más de 16 horas.
La intoxicación alimentaria se caracteriza por un aumento de la temperatura corporal hasta 38-39 ° C, acompañado de escalofríos, debilidad, dolor de cabeza. Sin embargo, una intoxicación tan pronunciada no siempre ocurre; a veces, la temperatura aumenta ligeramente o permanece normal.
Las manifestaciones más características de la intoxicación alimentaria son los vómitos y la diarrea. Estos síntomas pueden aparecer por separado o al mismo tiempo. Los vómitos suelen ir acompañados de náuseas y suelen traer alivio. Abundante diarrea acuosa: hasta 10-15 veces al día, acompañada de dolores de calambres en la región umbilical.
Luego, los signos de deshidratación se unen al cuadro general de la enfermedad. El signo inicial de pérdida de líquidos es la boca seca; con un curso más severo de la enfermedad, el pulso se acelera, la presión arterial disminuye, aparece ronquera, convulsiones de manos y pies. Si se producen convulsiones, se debe llamar a una ambulancia de inmediato.
Prevención de la intoxicación alimentaria
La prevención consiste en observar las reglas de higiene personal: no debemos olvidarnos de la regla "de oro": lávese las manos antes de comer. No se recomienda comer alimentos que hayan caducado, incluso si se guardan en el refrigerador, ya que muchas toxinas se pueden almacenar a bajas temperaturas. Lave bien las frutas y verduras. Debe tener especial cuidado cuando viaje a países en desarrollo, donde las infecciones intestinales agudas (incluida la intoxicación alimentaria) son extremadamente comunes. En tales viajes, se recomienda comer solo comidas calientes recién preparadas, evitar verduras crudas, ensaladas, frutas sin pelar, beber solo agua hervida o desinfectada y no beber bebidas con hielo.
Desmol (subsalicilato de bismuto) es un tratamiento eficaz para la diarrea del viajero. El medicamento se toma por vía oral a 524 mg (2 tabletas) 4 veces al día. Es seguro tomarlo durante 3 semanas.
Deshidratación por intoxicación alimentaria
Quizás la consecuencia más peligrosa de la PTI es la deshidratación, que ocurre como resultado de una pérdida significativa de líquido durante la diarrea y los vómitos.
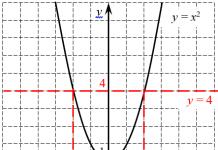
Hay 4 grados de deshidratación.
Grado 1: la pérdida de líquidos es del 1 al 3% del peso corporal.
Solo hay sequedad en la boca, piel y mucosas con humedad normal. Por lo general, no se requiere hospitalización. Sin embargo, no debemos olvidarnos de la necesidad de reponer el volumen perdido bebiendo mucha agua. En presencia de náuseas y vómitos intensos, es necesario beber líquido en una cucharada cada 2-3 minutos.
Grado 2: la pérdida de líquidos es del 4-6% del peso corporal.
Con 2 grados de deshidratación, se observan los siguientes síntomas:
- Fuerte sed;
- Membranas mucosas de la boca, nariz - secas;
- Puede haber algo de coloración azulada en los labios, yemas de los dedos;
- Ronquera de la voz;
- Sacudidas convulsivas de manos y pies.
La aparición de convulsiones se debe a la pérdida de electrolitos, sustancias que juegan un papel importante en muchos procesos del cuerpo, incluido el proceso de contracción y relajación muscular.
- También hay una ligera disminución de la turgencia.
Turgencia – Este es el grado de elasticidad de la piel, depende de la cantidad de líquido en los tejidos. La turgencia se determina de la siguiente manera: con dos dedos forman un pliegue de piel, con mayor frecuencia en el dorso de la mano, la parte frontal del abdomen o en la parte posterior del hombro; luego suéltelo y observe el tiempo de expansión. Normalmente y al primer grado de deshidratación, el pliegue se endereza instantáneamente. Con 2 grados de deshidratación, el pliegue puede enderezarse en 1 o 2 segundos.
- La cantidad de orina excretada se reduce algo.
Puede reponer el líquido perdido con 2 grados de deshidratación por la boca. Sin embargo, en caso de convulsiones, se debe buscar atención médica urgente.
Grado 3: pérdida de líquidos - 7-9% del peso corporal.
- El estado del paciente es grave.
- La turgencia se reduce significativamente: el pliegue se endereza en 3-5 segundos.
- Piel arrugada.
- Contracciones convulsivas de los músculos de los brazos y piernas.
- La cantidad de orina excretada se reduce significativamente.
La deshidratación de grado 3 requiere hospitalización inmediata.
Grado 4: pérdida del 10% o más de líquido. De hecho, es un estado terminal. Es muy raro, principalmente con el cólera.
En comida envenenada no se produce deshidratación de 3 y 4 grados.
Disbacteriosis con intoxicación alimentaria
Las abundantes heces sueltas durante varios días pueden provocar una violación de la composición cuantitativa y cualitativa de las bacterias que viven en el intestino: la disbactriasis. Muy a menudo, la disbacteriosis se manifiesta por diarrea crónica y requiere un tratamiento especial.
Dieta para la intoxicacion alimentaria
Un componente importante del tratamiento es la dieta. Si la diarrea persiste, se recomienda una dieta terapéutica No. 4, que se caracteriza por un bajo contenido de grasas y carbohidratos con un contenido normal de proteínas y una fuerte restricción de cualquier irritante del tracto gastrointestinal. También se excluyen los alimentos que pueden causar flatulencia (aumento de la formación de gases en los intestinos).
- bizcochos de trigo, en rodajas finas y sin tostar;
- sopas en caldo de carne o pescado bajo en grasa con la adición de cereales: arroz, sémola o copos de huevo; así como carne hervida finamente triturada;
- carne blanda magra, aves o pescado hervido;
- requesón recién preparado bajo en grasa;
- no más de 2 huevos por día en forma de tortilla hervida o al vapor;
- cereales en el agua: avena, trigo sarraceno, arroz;
- verduras solo en forma hervida cuando se agregan a la sopa.
Comidas que se deben evitar:
- productos de panadería y harina;
- sopas con verduras, en un caldo graso fuerte;
- carne grasa, trozo de carne, embutidos;
- pescado graso, salado, alimentos enlatados;
- leche entera y otros productos lácteos;
- huevos duros, huevos revueltos;
- mijo, cebada, papilla de cebada; pasta;
- legumbres;
- verduras, frutas, bayas crudas; así como compotas, mermelada, miel y otros dulces;
- café y cacao con leche, bebidas carbonatadas y frías.
Después de la normalización de las heces, puede cambiar a una dieta terapéutica No. 2. Es algo más suave que la dieta número 4. Al mismo tiempo, se agregan a la dieta lo siguiente:
- pan horneado ayer o seco. Productos de panadería desagradables, galletas;
- la carne y el pescado se pueden cocinar en trozos;
- productos lácteos, incluido el queso;
- huevos que no sean huevos duros;
- verduras: papas, calabacín, coliflor, zanahorias, remolacha, calabaza;
- frutas maduras y puré de bayas;
- caramelo cremoso, mermelada, malvavisco, malvavisco, mermelada, miel>.
Tratamiento de la intoxicación alimentaria
El tratamiento consiste principalmente en reponer el líquido perdido. Debe entenderse que con la diarrea y los vómitos, no solo se pierde agua, sino también los oligoelementos necesarios, por lo que es incorrecto reponer el líquido con agua. Para esto, la droga "Regidron" es adecuada, un polvo que contiene todas las sustancias necesarias. El contenido del paquete se disuelve en 1 litro de agua hervida, es necesario comenzar a beber la solución lo antes posible.
Con 1 grado de deshidratación, el volumen de líquido administrado es de 30-50 ml/kg de peso corporal. En segundo grado: 40-80 ml / kg de peso corporal. La tasa de reposición de líquidos debe ser de al menos 1-1,5 litros por hora; beber lentamente en pequeños sorbos.
En presencia de vómitos, debe intentar beber una cucharada en 2-3 minutos. Si el vómito indomable no le permite beber líquido, debe llamar a un médico.
Además del líquido, se utilizan preparaciones absorbentes, sustancias que se unen a las toxinas tóxicas y las eliminan del cuerpo. Para esto son adecuados el carbón activado, Smecta, Enterosgel, Polyfepam, etc.. Los absorbentes se toman 3 veces al día.
¡NÓTESE BIEN! No se prescriben antibióticos para la intoxicación alimentaria, ya que la causa no es una bacteria, sino una toxina.
Es muy importante recordar que no debe tomar imodium (loperamida) en caso de intoxicación alimentaria. Este fármaco provoca un retraso importante en la excreción del contenido intestinal, lo que puede provocar más intoxicaciones con toxinas y empeoramiento de la enfermedad.
INFECCIONES TOXICAS POR ALIMENTOS - un grupo de enfermedades infecciosas agudas causadas por el uso de productos alimenticios contaminados y caracterizadas por los fenómenos de gastritis aguda, gastroenteritis o gastroenterocolitis, escalofríos a corto plazo, fiebre, intoxicación y deshidratación del cuerpo.
Las infecciones por intoxicación alimentaria (FTI) son enfermedades polietiológicas causadas por la ingestión de microorganismos o productos patógenos de su actividad vital (toxinas, enzimas) en el cuerpo humano con alimentos. Los agentes causantes más comunes de PTI son Clostridium perfringens, Proteus vulgaris y Pr. mirabilis, Bacillus cereus, bacterias de los géneros Klebsiella, Salmonella, Enterobacter, Citrobacter, Pseudomonas, Aeromonas, Staphilococcus aureus.
Una característica de la PTI es la ausencia de transmisión directa de la infección de una persona enferma a una sana. En la morbilidad grupal, la fuente de infección es una persona, animales de granja y aves, pacientes o portadores de bacterias. La fuente de PTI de etiología estafilocócica son personas que padecen infecciones purulentas y animales (más a menudo vacas, ovejas) con mastitis. Con PTI causada por Proteus, enterococos, B. cereus, CI. perfringens, etc., la fuente de infección puede estar significativamente distante en el tiempo y geográficamente del momento y lugar de la enfermedad. En estos casos, los patógenos excretados con las heces de personas y animales pueden persistir durante mucho tiempo en el suelo, cuerpos de agua abiertos y productos vegetales.
El mecanismo de transmisión del patógeno es fecal-oral, la vía de distribución es la alimentaria; los factores de transmisión son con mayor frecuencia la carne y los productos cárnicos, los huevos y los productos culinarios que utilizan huevos crudos, con menos frecuencia la leche, la crema agria, el pescado y las verduras. La PTI causada por la enterotoxina estafilocócica se asocia con mayor frecuencia con el uso de pasteles, cremas, helados y jaleas. Especialmente peligrosa es la contaminación de productos que no se someten a tratamiento térmico, así como que se reinfectan antes de su uso (ensaladas, gelatinas, embutidos, conservas, cremas de repostería). Una condición necesaria para la aparición de PTI es el almacenamiento de alimentos contaminados con microbios de 2-3 a 24 horas o más a 20-40 ° C, lo que conduce a la reproducción activa y acumulación de microorganismos y sus toxinas en grandes cantidades. En la mayoría de los casos, ni el sabor, ni la apariencia del producto alimenticio ni la presencia de contaminación microbiana pueden detectarse solo con estudios especiales.
Las PTI son causadas por la ingesta de microorganismos y sus toxinas con los alimentos, que pueden formarse y acumularse en los productos alimenticios, así como ser excretados en el tracto gastrointestinal por patógenos vivos o muertos.
Las toxinas pueden ser absorbidas por la sangre, afectando los sistemas cardiovascular y nervioso, y pueden dañar el epitelio del intestino delgado, provocando una mayor liberación de agua y sales y, como resultado, la deshidratación del cuerpo.
Síntomas. La PTI se caracteriza por un curso cíclico con un período de incubación corto, un período agudo de enfermedad y un período de convalecencia. La duración del período de incubación varía de 1-6 horas a 2-3 días. El período de incubación más corto (menos de 1 hora) es característico de la PTI estafilocócica, es más largo con salmonelosis, infección por proteus toxico.
La PTI se caracteriza por un inicio agudo de la enfermedad, más a menudo por el tipo de gastroenteritis aguda. Se observan náuseas, vómitos y heces sueltas. En un número significativo de pacientes, se detectan hinchazón y ruidos en el abdomen. Al examinar a un paciente, llama la atención una lengua seca, densamente cubierta de flores. Así como
síntomas de gastroenteritis aguda en algunos pacientes al final de 1-2 días de enfermedad, aparecen síntomas de colitis. A medida que avanza la enfermedad, los síntomas de las lesiones gastrointestinales suelen pasar a un segundo plano, y el cuadro clínico de la enfermedad está determinado por síndromes generales, entre los cuales la intoxicación es la principal.
Las violaciones del metabolismo del agua y la sal en PTI, a diferencia del cólera, rara vez pasan a primer plano. Sin embargo, en algunos casos se vuelven dominantes y cruciales para el desenlace de la enfermedad; generalmente con PTI, se observa el grado I-II de deshidratación. Con deshidratación desarrollada, los pacientes se quejan de sed, calambres dolorosos en los músculos de la pantorrilla; la voz se vuelve ronca hasta la afonía. Al examinar a un paciente, se observan cianosis, disminución de la turgencia de la piel, retracción de los globos oculares, agudización de los rasgos faciales, disminución de la presión arterial, así como taquicardia, dificultad para respirar y disminución de la diuresis; la hipertermia con deshidratación progresiva puede ser reemplazada por hipotermia.
El diagnóstico de PTI se establece con base en los resultados de una evaluación integral de los síntomas clínicos, datos epidemiológicos y de laboratorio; El material para el examen bacteriológico son productos alimenticios sospechosos, vómitos, lavado gástrico, heces de pacientes. La prueba del papel etiológico de este microorganismo es la identificación de cepas aisladas de varios pacientes que enfermaron al mismo tiempo.
En el diagnóstico diferencial de la PTI, se debe tener en cuenta que muchas enfermedades tienen signos clínicos similares, incluyendo quirúrgicas (apendicitis aguda, trombosis de los vasos mesentéricos, obstrucción intestinal, perforación de una úlcera de estómago), ginecológicas (embarazo ectópico, toxicosis de la embarazada). mujeres, peritonitis pélvica), neurológicos (trastornos agudos y transitorios de la circulación cerebral, distonía neurocirculatoria, hemorragia subaracnoidea), terapéuticos (neumonía cruposa y focal, crisis hipertensivas, infarto de miocardio), urológicos (pielonefritis, insuficiencia renal). Varias infecciones intestinales agudas se diagnostican como PTI hasta que se obtienen los resultados de estudios especiales debido a la similitud de los síntomas clínicos tempranos (cólera, disentería aguda, forma gastrointestinal de yersiniosis, gastroenteritis por rotavirus, campilobacteriosis, variante dispéptica del período prodrómico de la infección viral). hepatitis, etc). Es necesario tener en cuenta la presencia de intoxicación alimentaria causada por hongos venenosos y condicionalmente comestibles, sales de metales pesados, fósforo y compuestos organoclorados, algunas variedades de pescado y frutas con hueso.
Tratamiento. Suele comenzar con un lavado gástrico con sonda; el volumen de líquido de lavado (t = 18/20 ° C) se determina inicialmente para un adulto igual a 3 litros, sin embargo, si es necesario, se puede aumentar, ya que el procedimiento debe realizarse hasta que aparezca agua de lavado limpia. El lavado gástrico está contraindicado en caso de sospecha de infarto de miocardio, en cardiopatía isquémica con síntomas de angina de pecho, en estadio III de hipertensión, úlcera péptica de estómago y duodeno. En la segunda etapa, se realiza una terapia de rehidratación oral (ver Salmonelosis). Todos los pacientes con PTI deben recibir una dieta ligera.
La prevención se reduce al cumplimiento de las normas de preparación, conservación y elaboración de los alimentos.
La intoxicación alimentaria (PTI, food bacterial envenenamiento; lat. toxicoinfecciones alimentariaе) es un grupo polietiológico de infecciones intestinales agudas que ocurren después de ingerir alimentos contaminados con bacterias oportunistas, en las que se acumula la masa microbiana de patógenos y sus toxinas.
Códigos CIE -10 A05. Otras intoxicaciones alimentarias bacterianas.
A05.0. Intoxicación alimentaria estafilocócica.
A05.2. Intoxicación alimentaria causada por Clostridium perfringens (Clostridium welchii).
A05.3. Intoxicación alimentaria causada por Vibrio Parahaemolyticus.
A05.4. Intoxicación alimentaria causada por Bacillus cereus.
A05.8. Otras intoxicaciones alimentarias bacterianas especificadas.
A05.9. Intoxicación alimentaria bacteriana, no especificada.
Etiología (causas) de la intoxicación alimentaria
Combina una gran cantidad de enfermedades etiológicamente diferentes, pero patogénica y clínicamente similares.
La combinación de la intoxicación alimentaria en una forma nosológica separada se debe a la necesidad de unificar las medidas para combatir su propagación y la efectividad del enfoque sindrómico del tratamiento.
Las infecciones tóxicas alimentarias registradas con mayor frecuencia causadas por los siguientes microorganismos oportunistas:
familia Enterobacteriaceae género Сitrobacter, Klebsiella, Enterobacter, Hafnia, Serratia, Proteus, Edwardsiella, Erwinia;
familia Micrococcaceae género Staphilococcus;
la familia Bacillaceae, el género Clostridium, el género Bacillus (incluida la especie B. cereus);
la familia Pseudomonaceae, el género Pseudomonas (incluida la especie Aeruginosa);
· familia Vibrionaceae, género Vibrio, especie NAG-vibrios (vibrios no aglutinantes), V. parahaemoliticus.
La mayoría de las bacterias anteriores viven en los intestinos de personas prácticamente sanas y muchos representantes del mundo animal. Los patógenos son resistentes a la acción de factores ambientales físicos y químicos; capaz de reproducirse tanto en las condiciones de un organismo vivo como fuera de él, por ejemplo, en productos alimenticios (en un amplio rango de temperatura).
Epidemiología de la intoxicación alimentaria
Fuentes de patógenos pueden ser personas y animales (pacientes, portadores), así como objetos ambientales (suelo, agua). De acuerdo con la clasificación ecológica y epidemiológica, las infecciones tóxicas alimentarias causadas por la microflora oportunista se clasifican en antroponosis (estafilococosis, enterococosis) y sapronosis: del agua (aeromonosis, plesiomonosis, infección por NAG, infecciones parahemolíticas y albinolíticas, edwardsiellosis) y del suelo (infección por cereus, clostridium , pseudomonosis, klebsiellosis, proteosis, morganelosis, enterobacteriosis, erviniosis, hafnia y providence-infections).
Mecanismo de transmisión de patógenos- fecal-oral; ruta de transmisión - alimentos. Los factores de transmisión son variados. Por lo general, la enfermedad ocurre después de comer alimentos contaminados con microorganismos traídos por las manos sucias durante el proceso de cocción; agua sin desinfectar; productos terminados (en caso de violación de las reglas de almacenamiento y venta en condiciones propicias para la reproducción de patógenos y la acumulación de sus toxinas). Proteus y clostridios son capaces de reproducirse activamente en productos proteicos (gelatina, platos en gelatina), B. cereus, en sopas de verduras, productos cárnicos y pesqueros. En la leche, el puré de papas, las chuletas y los enterococos se acumulan rápidamente.
Los vibrios halofílicos y parahemolíticos que sobreviven en los sedimentos marinos infectan a muchos peces y moluscos marinos. El estafilococo se introduce en la confitería, los productos lácteos, los platos de carne, verduras y pescado de las personas con pioderma, amigdalitis, amigdalitis crónica, enfermedades respiratorias, enfermedad periodontal y aquellas que trabajan en establecimientos públicos de restauración. Fuente zoonótica de estafilococos - animales con mastitis.
La práctica ha demostrado que, a pesar de la diversa etiología de las infecciones intestinales, el factor alimentario es importante para mantener un alto nivel de morbilidad. La intoxicación alimentaria es una enfermedad de "comida sucia".
Los brotes de intoxicación alimentaria tienen un carácter grupal y explosivo, cuando la mayoría de las personas (90-100%) que han consumido un producto infectado enferman en poco tiempo. Frecuentes brotes familiares, enfermedades grupales de pasajeros de barcos, turistas, miembros de grupos organizados de niños y adultos.
En los brotes transmitidos por el agua asociados con la contaminación fecal, la flora patógena que causa otras infecciones intestinales agudas está presente en el agua; son posibles los casos de infección mixta. Las enfermedades se registran con mayor frecuencia en la estación cálida.
La susceptibilidad natural de las personas es alta. Los recién nacidos son más susceptibles; pacientes después de intervenciones quirúrgicas que reciben antibióticos durante mucho tiempo; pacientes que padecen trastornos de la secreción gástrica.
La principal medida preventiva y antiepidémica es el monitoreo sanitario e higiénico de objetos epidemiológicamente significativos: fuentes de abastecimiento de agua, redes de abastecimiento de agua y alcantarillado, instalaciones de tratamiento; empresas asociadas con la adquisición, almacenamiento, transporte y venta de productos alimenticios. Es necesario introducir métodos modernos de procesamiento y almacenamiento de productos; fortalecer el control sanitario sobre el cumplimiento de la tecnología de preparación (desde el procesamiento hasta la venta), los términos y condiciones de almacenamiento de productos perecederos, el control médico sobre la salud de los trabajadores de la restauración pública. Debe prestarse especial atención al control sanitario y veterinario en las empresas de la industria cárnica y láctea.
En el foco de las intoxicaciones alimentarias, para identificar la fuente de infección, es imperativo realizar estudios bacteriológicos y serológicos en personas de profesiones decretadas.
La patogenia de la intoxicación alimentaria.
Para la aparición de la enfermedad es importante:
· dosis infecciosa - no menos de 105-106 cuerpos microbianos por 1 g de sustrato;
Virulencia y toxigenicidad de cepas de microorganismos.
De importancia primordial es la intoxicación con exotoxinas y endotoxinas bacterianas de patógenos contenidos en el producto.
Con la destrucción de las bacterias en los productos alimenticios y el tracto gastrointestinal, se libera endotoxina que, al estimular la producción de citocinas, activa el centro hipotalámico, promueve la fiebre, altera el tono vascular y cambia el sistema de microcirculación.
El efecto complejo de los microorganismos y sus toxinas conduce a la aparición de signos locales (gastritis, gastroenteritis) y generales (fiebre, vómitos, etc.) de la enfermedad. La excitación de la zona quimiorreceptora y el centro del vómito, ubicado en la parte inferior del fondo del IV ventrículo, por impulsos de los nervios vago y simpático es importante. El vómito es una reacción defensiva destinada a eliminar sustancias tóxicas del estómago. Con vómitos prolongados, es posible el desarrollo de alcalosis hipoclorémica.
Las enterotoxinas son causadas por enterotoxinas secretadas por las siguientes bacterias: Proteus, B. cereus, Klebsiella, Enterobacter, Aeromonas, Edwardsiella, Vibrio. Debido a una violación de la síntesis y el equilibrio de sustancias biológicamente activas en los enterocitos, se produce un aumento en la actividad de la adenilato ciclasa, un aumento en la síntesis de AMPc.
La energía liberada al mismo tiempo estimula la función secretora de los enterocitos, como resultado, se mejora la liberación de líquido isotónico pobre en proteínas en la luz del intestino delgado. Se produce diarrea profusa, lo que provoca alteraciones en el equilibrio hídrico y electrolítico, deshidratación isotónica. En casos severos, puede desarrollarse un shock por deshidratación (hipovolémico).
El síndrome de colitis suele presentarse con infecciones mixtas que involucran flora patógena.
En la patogenia de la intoxicación alimentaria estafilocócica es importante la acción de las enterotoxinas A, B, C1, C2, D y E.
La similitud de los mecanismos patogénicos en las infecciones tóxicas transmitidas por los alimentos de diversas etiologías determina la similitud de los síntomas clínicos y determina el esquema de medidas terapéuticas.
Cuadro clínico (síntomas) de intoxicación alimentaria
Período de incubación- de 2 horas a 1 día; con intoxicación alimentaria de etiología estafilocócica - hasta 30 minutos. Período agudo de enfermedad- de 12 horas a 5 días, después de lo cual comienza un período de convalecencia. En el cuadro clínico destacan la intoxicación general, la deshidratación y el síndrome gastrointestinal.
Clasificación de la intoxicación alimentaria.
Según la prevalencia de la lesión:
- variante gástrica;
- variante gastroentérica;
- variante gastroenterocolítica.
Según la severidad del flujo:
- fácil;
- medio-pesado;
- difícil.
Para complicaciones:
- sin complicaciones;
- PTI complicado.
Los primeros síntomas de intoxicación alimentaria son dolor abdominal, náuseas, vómitos, escalofríos, fiebre, heces blandas. El desarrollo de gastritis aguda se evidencia por una lengua con saburra blanca; vómitos (a veces indomables) de alimentos ingeridos el día anterior, luego - mucosidad mezclada con bilis; pesadez y dolor en la región epigástrica.
En el 4-5% de los pacientes, solo se encuentran signos de gastritis aguda. El dolor abdominal puede ser de naturaleza difusa, ser calambres, con menos frecuencia, constante. El desarrollo de enteritis se evidencia por diarrea que ocurre en el 95% de los pacientes. Heces abundantes, acuosas, ofensivas, de color amarillo claro o marrón; tienen la apariencia de lodo de pantano. El abdomen es blando a la palpación, doloroso no solo en la región epigástrica, sino también en el ombligo. La frecuencia de las deposiciones refleja la gravedad de la enfermedad. Signos de colitis: dolor insoportable tipo calambres en la parte inferior del abdomen (generalmente a la izquierda), una mezcla de moco, sangre en las heces, que se encuentra en el 5-6% de los pacientes. En la variante gastroenterocolítica de la intoxicación alimentaria se observa una implicación consistente del estómago, intestino delgado y grueso en el proceso patológico.
La fiebre se expresa en 60-70% de los pacientes. Ella puede estar subfebril; en algunos pacientes alcanza 38–39 °C, a veces - 40 °C. La duración de la fiebre es de varias horas a 2-4 días. A veces (con intoxicación por estafilococos) se observa hipotermia. Signos clínicos de intoxicación: palidez de la piel, dificultad para respirar, debilidad muscular, escalofríos, dolor de cabeza, dolor en las articulaciones y los huesos, taquicardia, hipotensión arterial. De acuerdo con la gravedad de estos síntomas, se llega a una conclusión sobre la gravedad del curso de la intoxicación alimentaria.
El desarrollo de deshidratación se evidencia por sed, sequedad de piel y mucosas, disminución de la turgencia de la piel, agudeza de los rasgos faciales, retracción de los globos oculares, palidez, cianosis (acrocianosis), taquicardia, hipotensión arterial, disminución de la diuresis, calambres musculares de los extremidades
Por parte del sistema cardiovascular, se notan sordera de los tonos cardíacos, taquicardia (con menos frecuencia, bradicardia), hipotensión arterial, cambios difusos de naturaleza distrófica en el ECG (disminución de la onda T y depresión del segmento ST).
Los cambios en los riñones durante la intoxicación alimentaria se deben tanto al daño tóxico como a la hipovolemia. En casos graves, puede desarrollarse insuficiencia renal aguda prerrenal con oligoanuria, hiperazoemia, hiperpotasemia y acidosis metabólica.
Los cambios en el hematocrito y la gravedad específica del plasma permiten evaluar el grado de deshidratación.
La intoxicación y la deshidratación conducen a una disfunción grave de los órganos internos y a la exacerbación de enfermedades concomitantes: el desarrollo de crisis hipertensivas, trombosis mesentérica, accidente cerebrovascular agudo en pacientes con hipertensión, infarto de miocardio (IM) en pacientes con enfermedad arterial coronaria, síndrome de abstinencia o psicosis alcohólica. en pacientes con alcoholismo crónico.
Intoxicación alimentaria estafilocócica causar cepas enterotoxigénicas de estafilococos patógenos. Son resistentes a los factores ambientales, toleran altas concentraciones de sal y azúcar, pero mueren cuando se calientan a 80 °C. Las enterotoxinas de Staphylococcus resisten el calentamiento hasta 100 ° C durante 1 a 2 h. En apariencia, sabor y olor, los productos contaminados con estafilococos son indistinguibles de los benignos. La enterotoxina es resistente a la acción de las enzimas digestivas, lo que permite su absorción en el estómago. Afecta el sistema nervioso parasimpático, contribuye a una disminución significativa de la presión arterial, activa la motilidad del estómago y los intestinos.
El inicio de la enfermedad es agudo, tormentoso. El período de incubación es de 30 minutos a 4-6 horas.
La intoxicación es pronunciada, la temperatura corporal suele estar elevada a 38-39 °C, pero puede ser normal o baja. Caracterizado por dolor intenso en el abdomen, localizado en la región epigástrica. También se notan debilidad, mareos, náuseas. En el 50% de los pacientes, se observan vómitos repetidos (dentro de 1 a 2 días), diarrea (dentro de 1 a 3 días). En casos severos, ocurre gastroenteritis aguda (gastroenterocolitis aguda). Son características la taquicardia, la sordera de los sonidos del corazón, la hipotensión arterial, la oliguria. Es posible una pérdida de conciencia a corto plazo.
En la gran mayoría de los pacientes, la enfermedad termina en recuperación, pero en pacientes debilitados y ancianos, es posible el desarrollo de colitis pseudomembranosa y sepsis estafilocócica. La complicación más grave es el TSS.
Intoxicación alimentaria con toxina clostridial ocurre después de comer alimentos contaminados con clostridios y que contienen sus toxinas. Clostridium se encuentra en el suelo, heces humanas y animales. La intoxicación es causada por el uso de productos cárnicos caseros contaminados, carne y pescado enlatados. La enfermedad se caracteriza por un curso severo, alta mortalidad. Las toxinas dañan la mucosa intestinal, interrumpen la absorción. Cuando se liberan en la sangre, las toxinas se unen a las mitocondrias de las células del hígado, riñones, bazo, pulmones, la pared vascular se daña y se desarrollan hemorragias.
Clostridium procede en forma de gastroenterocolitis aguda con signos de intoxicación y deshidratación. El período de incubación es de 2 a 24 horas.La enfermedad comienza con dolores intensos y punzantes en el abdomen. En casos leves y moderados, se observa un aumento de la temperatura corporal, vómitos repetidos, heces blandas (hasta 10-15 veces) con una mezcla de moco y sangre, dolor abdominal a la palpación. La duración de la enfermedad es de 2 a 5 días.
Los siguientes casos graves son posibles:
Gastroenterocolitis aguda: signos pronunciados de intoxicación; amarillez de la piel; vómitos, diarrea (más de 20 veces al día), una mezcla de mucosidad y sangre en las heces; dolor agudo en el abdomen a la palpación, agrandamiento del hígado y el bazo; una disminución en la cantidad de glóbulos rojos y contenido de hemoglobina, un aumento en la concentración de bilirrubina libre.
Con la progresión de la enfermedad: taquicardia, hipotensión arterial, sepsis anaeróbica, ITSH;
curso similar al cólera: la gastroenterocolitis más aguda en combinación con deshidratación de grado I-III;
Desarrollo de procesos necróticos en el intestino delgado, peritonitis en el contexto de gastroenterocolitis aguda con heces características como restos de carne.
Cereosis en la mayoría de los pacientes es leve. El cuadro clínico está dominado por síntomas de gastroenteritis. Un curso severo es posible en ancianos y en estados de inmunodeficiencia. Se conocen casos aislados de STT con desenlace fatal.
Klebsiella un inicio agudo es característico con un aumento de la temperatura corporal (dentro de 3 días) y signos de intoxicación. El cuadro clínico está dominado por gastroenterocolitis aguda, con menos frecuencia por colitis. La duración de la diarrea es de hasta 3 días.
Prevalece el curso moderado de la enfermedad. Es más grave en personas con enfermedades concomitantes (sepsis, meningitis, neumonía, pielonefritis).
proteosis en la mayoría de los casos procede fácilmente. El período de incubación es de 3 horas a 2 días. Los síntomas principales son debilidad, dolor intenso e insoportable en el abdomen, dolor agudo y heces ruidosas y fétidas.
Son posibles variantes del curso de la enfermedad similares al cólera y similares a la shigelosis, lo que conduce al desarrollo de TSS.
Intoxicación alimentaria por estreptococos tienden a tener un flujo suave. Los principales síntomas son diarrea y dolor abdominal.
Un grupo poco estudiado de infecciones tóxicas por alimentos: aeromonosis, pseudomonosis, citrobacteriosis.
El síntoma principal es la gastroenteritis de gravedad variable.
Complicaciones de la intoxicación alimentaria
Trastornos circulatorios regionales:
- coronario (infarto de miocardio);
- mesentérico (trombosis de los vasos mesentéricos);
- cerebral (trastornos agudos y transitorios de la circulación cerebral).
Neumonía.
Las principales causas de muerte (Yushchuk N.D., Brodov L.E., 2000) son el infarto de miocardio y la insuficiencia coronaria aguda (23,5 %), la trombosis de los vasos mesentéricos (23,5 %), los accidentes cerebrovasculares agudos (7, 8 %), la neumonía (16,6 %). , ITSH (14,7%).
Diagnóstico de intoxicación alimentaria
Se basa en el cuadro clínico de la enfermedad, la naturaleza grupal de la enfermedad, la conexión con el uso de un determinado producto en violación de las reglas para su preparación, almacenamiento o venta (Tabla 17-7).
Tabla 17-7. Estándar para el examen de pacientes con sospecha de intoxicación alimentaria
| Estudio | Cambios de indicador |
| hemograma | Leucocitosis moderada con desviación punzante a la izquierda. Con deshidratación: un aumento de la hemoglobina y la cantidad de glóbulos rojos. |
| Análisis de orina | proteinuria |
| hematocrito | Elevar |
| La composición electrolítica de la sangre. | Hipopotasemia e hiponatremia |
| Estado ácido-base (cuando está deshidratado) | Acidosis metabólica, en casos severos - descompensada |
| Examen bacteriológico de sangre (si se sospecha sepsis), vómito, heces y lavado gástrico | Aislamiento de un cultivo de patógenos oportunistas. Los estudios se realizan en las primeras horas de la enfermedad y antes del inicio del tratamiento. El estudio de la uniformidad fágica y antigénica del cultivo de flora oportunista obtenida de pacientes y en el estudio de productos sospechosos. Identificación de toxinas en estafilococosis y clostridium |
| Pruebas serológicas en sueros emparejados | RA y RPHA del 7 al 8 día de enfermedad. Título de diagnóstico 1:200 y superior; aumento del título de anticuerpos en el estudio en dinámica. Declaración de AR con autocepa de un microorganismo aislado de un paciente con ITP causada por flora oportunista |
La decisión de hospitalizar al paciente se toma sobre la base de datos epidemiológicos y clínicos. En todos los casos, se debe realizar un examen bacteriológico para descartar shigellosis, salmonelosis, yersiniosis, escherichiosis y otras infecciones intestinales agudas. La necesidad urgente de estudios bacteriológicos y serológicos surge ante la sospecha de cólera, con casos grupales de la enfermedad y la ocurrencia de brotes nosocomiales.
Para confirmar el diagnóstico de intoxicación alimentaria, es necesario aislar el mismo microorganismo de las heces del paciente y los restos de un producto sospechoso. Esto tiene en cuenta la masividad del crecimiento, fago y uniformidad antigénica, anticuerpos contra la cepa aislada de microorganismos que se encuentran en convalecientes.
El valor diagnóstico es la declaración de AR con una autocepa en sueros pareados y un aumento de 4 veces en el título (con proteosis, cereosis, enterococosis).
Si se sospecha estafilococosis y clostridium, se identifican toxinas en vómitos, heces y productos sospechosos.
Las propiedades enterotóxicas del cultivo aislado de estafilococos se determinan en experimentos con animales.
La confirmación bacteriológica requiere de 2 a 3 días. El diagnóstico serológico se realiza en sueros pareados para determinar la etiología de la ITP de forma retrospectiva (del 7 al 8 día). Los análisis generales de sangre, orina, diagnósticos instrumentales (recto y colonoscopia) no son informativos.
Diagnóstico diferencial de intoxicación alimentaria
El diagnóstico diferencial se lleva a cabo con infecciones diarreicas agudas, envenenamiento con productos químicos, venenos y hongos, enfermedades agudas de los órganos abdominales y enfermedades terapéuticas.
En el diagnóstico diferencial de intoxicación alimentaria con apendicitis aguda, las dificultades surgen desde las primeras horas de la enfermedad, cuando el síntoma de Kocher (dolor en la región epigástrica) se observa durante 8 a 12 horas, luego el dolor se desplaza a la región ilíaca derecha; con una localización atípica del proceso, la localización del dolor puede ser incierta. Posibles síntomas dispépticos: vómitos, diarrea de diversa gravedad. En la apendicitis aguda, el dolor precede a un aumento de la temperatura corporal, es permanente; los pacientes notan un aumento del dolor al toser, caminar, cambiar la posición del cuerpo.
El síndrome diarreico en la apendicitis aguda es menos pronunciado: las heces son blandas, de naturaleza fecal. A la palpación del abdomen, es posible el dolor local, correspondiente a la ubicación del apéndice. En el análisis general de sangre - leucocitosis neutrofílica. La apendicitis aguda se caracteriza por un breve período de "calma", después del cual, después de 2 o 3 días, se produce la destrucción del proceso y se desarrolla la peritonitis.
La trombosis mesentérica es una complicación de la enfermedad isquémica intestinal. Su aparición está precedida por colitis isquémica: dolor abdominal cólico, a veces vómitos, alternando estreñimiento y diarrea, flatulencia. Con la trombosis de grandes ramas de las arterias mesentéricas, se produce gangrena intestinal: fiebre, intoxicación, dolor intenso, vómitos repetidos, heces blandas mezcladas con sangre, distensión abdominal, debilitamiento y desaparición de los ruidos peristálticos. El dolor en el abdomen es difuso, constante. A la exploración se encuentran síntomas de irritación peritoneal; en la colonoscopia: defectos erosivos y ulcerosos de la membrana mucosa de forma irregular, a veces anular. El diagnóstico final se establece mediante angiografía selectiva.
La obstrucción por estrangulación se caracteriza por una tríada de síntomas: dolor abdominal tipo cólico, vómitos y cese de la secreción fecal y los gases.
La diarrea está ausente. Hinchazón típica, aumento de los ruidos peristálticos.
La fiebre y la intoxicación ocurren más tarde (con el desarrollo de gangrena intestinal y peritonitis).
La colecistitis aguda o colecistopancreatitis comienza con un ataque de dolor cólico intenso, vómitos. A diferencia de la intoxicación alimentaria, el dolor se desplaza hacia el hipocondrio derecho y se irradia hacia la espalda. La diarrea suele estar ausente. El ataque va seguido de escalofríos, fiebre, orina oscura y decoloración de las heces; ictericia escleral, ictericia; hinchazón A la palpación - dolor en el hipocondrio derecho, síntoma positivo de Ortner y síntoma frénico. El paciente se queja de dolor durante la respiración, dolor a la izquierda del ombligo (pancreatitis). En el estudio de la sangre: leucocitosis neutrofílica con un desplazamiento hacia la izquierda, un aumento en la VSG; aumento de la actividad de la amilasa y la lipasa.
El diagnóstico diferencial de intoxicación alimentaria con infarto de miocardio en pacientes de edad avanzada que padecen enfermedad arterial coronaria presenta grandes dificultades, ya que la intoxicación alimentaria puede complicarse con infarto de miocardio. Con la intoxicación alimentaria, el dolor no se irradia más allá de la cavidad abdominal, es paroxístico, de naturaleza cólica, mientras que con MI el dolor es sordo, apremiante, constante, con una irradiación característica. Con la intoxicación alimentaria, la temperatura corporal aumenta desde el primer día (en combinación con otros signos del síndrome de intoxicación) y con MI, en el segundo o tercer día de la enfermedad. En personas con antecedentes cardíacos sobrecargados con intoxicación alimentaria en el período agudo de la enfermedad, pueden ocurrir isquemia, alteraciones del ritmo en forma de extrasístole, fibrilación auricular (extrasístole politópica, taquicardia paroxística, cambio del intervalo ST en el ECG no son típicos). En casos dudosos, se examina la actividad de las enzimas cardioespecíficas, se realiza un ECG en dinámica, EchoCG. En estado de shock, los pacientes con intoxicación alimentaria siempre muestran deshidratación, por lo tanto, los signos de estancamiento en la circulación pulmonar (edema pulmonar) característicos del shock cardiogénico están ausentes antes del inicio de la terapia de infusión.
La hipercoagulabilidad, los trastornos hemodinámicos y los trastornos de la microcirculación debidos al daño del endotelio vascular por toxinas durante la intoxicación alimentaria contribuyen al desarrollo de infarto de miocardio en pacientes con enfermedad arterial coronaria crónica. Por lo general, ocurre durante el período de disminución de la intoxicación alimentaria. En este caso, hay una recurrencia del dolor en la región epigástrica con irradiación característica, alteraciones hemodinámicas (hipotensión arterial, taquicardia, arritmia). En esta situación, es necesario realizar todo el complejo de estudios para el diagnóstico de IM.
La neumonía atípica, la neumonía en niños del primer año de vida, así como en personas que padecen trastornos de la función secretora del estómago y los intestinos, el alcoholismo, la cirrosis hepática, pueden ocurrir bajo la apariencia de intoxicación alimentaria. El síntoma principal son las heces acuosas; con menos frecuencia - vómitos, dolor abdominal. Caracterizado por un fuerte aumento de la temperatura corporal, escalofríos, tos, dolor en el pecho al respirar, dificultad para respirar, cianosis. El examen de rayos X (de pie o sentado, ya que las neumonías basales son difíciles de detectar en posición supina) ayuda a confirmar el diagnóstico de neumonía.
La crisis hipertensiva se acompaña de vómitos repetidos, fiebre, presión arterial alta, dolor de cabeza, mareos, dolor en el corazón. Los errores de diagnóstico generalmente se asocian con fijar la atención del médico en el síntoma dominante, que es el vómito.
En el diagnóstico diferencial de intoxicación alimentaria y enteropatía alcohólica hay que tener en cuenta la relación de la enfermedad con el consumo de alcohol, la presencia de un periodo de abstinencia alcohólica, la larga duración de la enfermedad y la ineficacia de la terapia de rehidratación .
Se puede observar un cuadro clínico similar a la intoxicación alimentaria en personas que padecen adicción a las drogas (con abstinencia o sobredosis de una sustancia estupefaciente), pero en estas últimas importa la anamnesis, el síndrome diarreico es menos pronunciado y la prevalencia de los trastornos neurovegetativos sobre los dispépticos unos.
La intoxicación alimentaria y la diabetes mellitus descompensada tienen una serie de síntomas comunes (náuseas, vómitos, diarrea, escalofríos, fiebre). Como regla, una situación similar se observa en personas jóvenes con diabetes mellitus tipo 1 latente.
En ambas condiciones, hay trastornos del metabolismo hidroelectrolítico y del estado ácido-base, alteraciones hemodinámicas en los casos graves.
Debido a la negativa a tomar medicamentos hipoglucemiantes y alimentos, que se observa con intoxicación alimentaria, la condición empeora rápidamente y se desarrolla cetoacidosis en pacientes diabéticos. El síndrome diarreico en pacientes diabéticos es menos pronunciado o está ausente. El papel decisivo lo juega la determinación del nivel de glucosa en el suero sanguíneo y acetona en la orina. La anamnesis importa: las quejas del paciente sobre la boca seca que surgieron algunas semanas o meses antes de la enfermedad; pérdida de peso, debilidad, picazón en la piel, aumento de la sed y diuresis.
Con la cetosis idiopática (acetonémica), el síntoma principal son los vómitos intensos (10 a 20 veces al día). Es más probable que la enfermedad afecte a mujeres jóvenes de 16 a 24 años que han sufrido un trauma mental y un exceso de tensión emocional. El olor a acetona de la boca, la acetonuria son característicos. La diarrea está ausente.
El efecto positivo de la administración intravenosa de una solución de glucosa al 5-10% confirma el diagnóstico de cetosis idiopática (acetonémica).
Los principales síntomas que permiten distinguir un embarazo tubárico perturbado de una intoxicación alimentaria son palidez de la piel, cianosis de los labios, sudor frío, mareos, agitación, pupilas dilatadas, taquicardia, hipotensión, vómitos, diarrea, dolor agudo en la parte inferior abdomen con irradiación al recto, secreción vaginal pardusca, síntoma de Shchetkin; antecedentes de menstruación retrasada. En el análisis general de sangre - una disminución de la hemoglobina.
A diferencia de la intoxicación alimentaria, el cólera no presenta fiebre ni dolor abdominal; la diarrea precede al vómito; las heces no tienen un olor específico y pierden rápidamente su carácter fecal.
En pacientes con shigelosis aguda, domina el síndrome de intoxicación, rara vez se observa deshidratación. Dolor cólico típico en la parte inferior del abdomen, "escupir rectal", tenesmo, espasmo y sensibilidad del colon sigmoide.
El cese rápido de los vómitos es característico.
Con la salmonelosis, los signos de intoxicación y deshidratación son más pronunciados.
Las heces son sueltas, copiosas, a menudo de color verdoso. La duración de la fiebre y el síndrome diarreico es de más de 3 días.
La gastroenteritis por rotavirus se caracteriza por un inicio agudo, dolor en la región epigástrica, vómitos, diarrea, fuertes ruidos abdominales, fiebre. Quizás una combinación con el síndrome catarral.
La esquerichiosis ocurre en varias variantes clínicas y puede parecerse al cólera, salmonelosis, shigelosis. El curso más grave, a menudo complicado por el síndrome urémico hemolítico, es característico de la forma enterohemorrágica causada por Escherichia coli 0-157.
El diagnóstico final en los casos anteriores es posible solo después del examen bacteriológico.
En caso de intoxicación con compuestos químicos (dicloroetano, compuestos organofosforados), también se presentan heces blandas y vómitos, pero estos síntomas van precedidos de mareos, dolor de cabeza, ataxia y agitación psicomotora. Los signos clínicos aparecen unos minutos después de la ingestión de la sustancia venenosa. Son característicos la sudoración, la hipersalivación, la broncorrea, la bradipnea, los tipos patológicos de respiración. Quizás el desarrollo del coma. En caso de intoxicación con dicloroetano, es probable el desarrollo de hepatitis tóxica (hasta distrofia hepática aguda) e insuficiencia renal aguda.
En caso de envenenamiento con sustitutos del alcohol, son característicos el alcohol metílico, los hongos venenosos, un período de incubación más corto y un predominio del síndrome de gastritis al inicio de la enfermedad. En todos estos casos es necesaria la consulta con un toxicólogo.
Indicaciones de consulta a otros especialistas
Para el diagnóstico diferencial y la identificación de posibles complicaciones de la intoxicación alimentaria, se necesitan consultas:
cirujano (enfermedades inflamatorias agudas de los órganos abdominales, trombosis mesentérica);
Terapeuta (MI, neumonía);
ginecólogo (embarazo tubárico alterado);
Neurólogo (accidente cerebrovascular agudo);
Toxicólogo (intoxicación química aguda);
endocrinólogo (diabetes mellitus, cetoacidosis);
reanimador (shock, insuficiencia renal aguda).
Ejemplo de diagnóstico
A05.9. Intoxicación alimentaria bacteriana, no especificada. Forma gastroentérica, curso de gravedad moderada.
Tratamiento de la intoxicación alimentaria
Los pacientes con curso grave y moderado, personas socialmente inestables con PTI de cualquier gravedad (cuadro 17-8) se muestran hospitalizados en un hospital de enfermedades infecciosas.
Tabla 17-8. Estándar de atención para pacientes con intoxicación alimentaria
| Formas clínicas de la enfermedad. | Tratamiento etiotrópico | Tratamiento patogenético |
| PTI de curso leve (no se expresa intoxicación, deshidratación de grado I-II, diarrea hasta cinco veces, vómitos 2-3 veces) | No mostrado | Lavado gástrico con solución de bicarbonato de sodio al 0,5% o solución de permanganato de potasio al 0,1%; rehidratación oral (tasa de volumen 1–1,5 l/h); adsorbentes (carbón activado); astringentes y agentes envolventes (vikalin®, subgalato de bismuto); antisépticos intestinales (interiks®, enterol®); antiespasmódicos (drotaverina, clorhidrato de papaverina - 0,04 g cada uno); enzimas (pancreatina, etc.); probióticos (absorbidos que contienen bifido, etc.) |
| PTI moderada (fiebre, deshidratación II grado, diarrea hasta 10 veces, vómitos - 5 veces o más) | No se muestran los antibióticos. Se prescriben para diarrea prolongada e intoxicación para ancianos, niños. | Rehidratación por el método combinado (por vía intravenosa con la transición a la administración oral): volumen 55–75 ml / kg de peso corporal, tasa volumétrica 60–80 ml / min. Sorbentes (carbón activado); astringentes y envolventes (vikalin®, subgalato de bismuto); antisépticos intestinales (intetriks®, enterol®); antiespasmódicos (drotaverina, clorhidrato de papaverina - 0,04 g cada uno); enzimas (pancreatina, etc.); probióticos (absorbidos que contienen bifido, etc.) |
| PTI severa (fiebre, deshidratación grado III-IV, vómitos y diarrea sin contar) | Los antibióticos están indicados para fiebre de más de dos días (con síntomas dispépticos que remiten), así como para pacientes de edad avanzada, niños y personas inmunodeprimidas. Ampicilina - 1 g 4-6 veces al día / m (7-10 días); cloranfenicol - 1 g tres veces al día / m (7-10 días). Fluoroquinolonas (norfloxacina, ofloxacina, pefloxacina - 0,4 g IV cada 12 horas). Ceftriaxona 3 g IV cada 24 horas durante 3-4 días hasta que la temperatura vuelva a la normalidad. Con clostridiosis - metronidazol (0,5 g 3-4 veces al día durante 7 días) | Rehidratación intravenosa (volumen de 60 a 120 ml/kg de peso corporal, tasa volumétrica de 70 a 90 ml/min). Desintoxicación: reopoliglyukin 400 ml IV después del cese de la diarrea y la eliminación de la deshidratación. Sorbentes (carbón activado); astringentes y envolventes (vikalin®, subgalato de bismuto); antisépticos intestinales (interiks®, enterol®); antiespasmódicos (drotaverina, clorhidrato de papaverina - 0,04 g cada uno); enzimas (pancreatina, etc.); probióticos (absorbidos que contienen bifido, etc.) |
Nota. La terapia patogenética depende del grado de deshidratación y del peso corporal del paciente, se realiza en dos etapas: I - eliminación de la deshidratación, II - corrección de las pérdidas en curso.
El tratamiento comienza con un lavado gástrico con solución tibia de bicarbonato de sodio al 2% o agua. El procedimiento se lleva a cabo hasta que se descarga agua de lavado limpia.
El lavado gástrico está contraindicado en hipertensión arterial; personas que padecen cardiopatía isquémica, úlcera gástrica; en presencia de síntomas de shock, sospecha de IM, intoxicación química.
La base para el tratamiento de pacientes con intoxicación alimentaria es la terapia de rehidratación, que promueve la desintoxicación, la normalización del metabolismo hidroelectrolítico y el estado ácido-base, la restauración de la microcirculación y la hemodinámica alteradas, la eliminación de la hipoxia.
La terapia de rehidratación para eliminar las pérdidas de líquidos existentes y corregir las continuas se lleva a cabo en dos etapas.
Para la rehidratación oral (con grado I-II de deshidratación y ausencia de vómitos) aplicar:
glucosolan (oralita);
citroglucosolano;
Regidron® y sus análogos.
La presencia de glucosa en las soluciones es necesaria para activar la absorción de electrolitos y agua en el intestino.
Es prometedor utilizar soluciones de segunda generación, hechas con la adición de cereales, aminoácidos, dipéptidos, maltodextrano, base de arroz.
La cantidad de líquido administrado por vía oral depende del grado de deshidratación y del peso corporal del paciente. La velocidad volumétrica de administración de las soluciones de rehidratación oral es de 1 a 1,5 l/h; temperatura de la solución - 37 °C.
La primera etapa de la terapia de rehidratación oral continúa durante 1,5 a 3 horas (suficiente para obtener un efecto clínico en el 80% de los pacientes). Por ejemplo, un paciente con TPI con II grado de deshidratación y un peso corporal de 70 kg debe beber 3-5 litros de solución de rehidratación en 3 horas (la primera etapa de la rehidratación), ya que con II grado de deshidratación, la pérdida de líquidos es del 5%. del peso corporal del paciente.
En el segundo paso, la cantidad de fluido inyectado se determina por la cantidad de pérdida continua.
En caso de deshidratación de grado III-IV y contraindicaciones para la rehidratación oral, la terapia de rehidratación intravenosa se lleva a cabo con soluciones poliiónicas isotónicas: trisol, quartasol, closol, acesol.
La terapia de rehidratación intravenosa también se lleva a cabo en dos etapas.
La cantidad de líquido administrado depende del grado de deshidratación y del peso corporal del paciente.
La tasa volumétrica de administración en PTI severa es de 70-90 ml / min, con moderada - 60-80 ml / min. La temperatura de las soluciones inyectadas es de 37 °C.
Con una velocidad de inyección inferior a 50 ml/min y un volumen de inyección inferior a 60 ml/kg, los síntomas de deshidratación e intoxicación persisten durante mucho tiempo, se desarrollan complicaciones secundarias (IRA, coagulación intravascular diseminada, neumonía).
Ejemplo de cálculo. Un paciente con PTI tiene III grado de deshidratación, el peso corporal es de 80 kg. El porcentaje de pérdidas es en promedio del 8% del peso corporal. Se deben administrar 6400 ml de solución por vía intravenosa. Este volumen de líquido se administra en la primera etapa de la terapia de rehidratación.
Para fines de desintoxicación (solo después de la eliminación de la deshidratación), puede usar una solución coloidal: reopoliglyukin.
Tratamiento farmacológico para la intoxicación alimentaria
Astringentes: Kassirsky en polvo (Bismuti subnitrici - 0,5 g, Dermatoli - 0,3 g, calcio carbonici - 1,0 g) un polvo tres veces al día; subsalicilato de bismuto: dos tabletas cuatro veces al día.
Preparaciones que protegen la mucosa intestinal: esmectita dioctaédrica - 9-12 g / día (disuelva en agua).
Sorbentes: hidrólisis de lignina - 1 cucharada. tres veces al día; carbón activado - 1,2-2 g (en agua) 3-4 veces al día; smecta® 3 g en 100 ml de agua tres veces al día, etc.
Inhibidores de la síntesis de prostaglandinas: indometacina (detiene la diarrea secretora) - 50 mg tres veces al día con un intervalo de 3 horas.
Medios que aumentan la tasa de absorción de agua y electrolitos en el intestino delgado: octreotida - 0.05-0.1 mg por vía subcutánea 1-2 veces al día.
Preparaciones de calcio (activan la fosfodiesterasa e inhiben la formación de cAMP): gluconato de calcio 5 g por vía oral dos veces al día después de 12 horas.
Probióticos: acipol®, linex®, acilact®, bifidumbacterin-forte®, florin forte®, probifor®.
Enzimas: orase®, pancreatina, abomin®.
En el síndrome diarreico severo: antisépticos intestinales durante 5-7 días: intestopan (1-2 tabletas 4-6 veces al día), intetrix® (1-2 cápsulas tres veces al día).
Los antibióticos no se usan para tratar pacientes con intoxicación alimentaria.
Los agentes etiotrópicos y sintomáticos se prescriben teniendo en cuenta las enfermedades concomitantes del sistema digestivo. El tratamiento de pacientes con SST hipovolémicos se realiza en la UCI.
Pronóstico
Las causas de muertes raras son el shock y la insuficiencia renal aguda.
Complicaciones de la intoxicación alimentaria
Trombosis mesentérica, IM, accidente cerebrovascular agudo.
El pronóstico es favorable con atención médica oportuna.
Periodos aproximados de incapacidad para el trabajo
Estancia en el hospital - 12-20 días. Si es necesario ampliar los plazos - justificación. En ausencia de manifestaciones clínicas y un análisis bacteriológico negativo: un extracto para el trabajo y el estudio. En presencia de efectos residuales - observación de la clínica.
Exámen clinico
No provisto.
Recordatorio para el paciente
Tomar eubióticos y seguir una dieta con la excepción de alcohol, alimentos picantes, grasos, fritos, ahumados, verduras y frutas crudas (excepto plátanos) de la dieta durante 2-5 semanas. El tratamiento de enfermedades crónicas del tracto gastrointestinal se lleva a cabo en la clínica.
Comida envenenada no es una ocurrencia rara. Especialmente a menudo casos de comida.el envenenamiento ocurre en el verano o durante las vacaciones (por ejemplo, durante las vacaciones de Año Nuevo), cuando se almacena una gran cantidad de alimentos cocinados durante mucho tiempo, se multiplican varios microorganismos que producen toxinas bacterianas (por ejemplo, enterotoxina estafilocócica y hematoxina) en los productos Además, la intoxicación alimentaria puede ser provocada por el consumo de alimentos que contienen sustancias tóxicas para el organismo (sandías rellenas de herbicidas, carne de pollo tratada con formaldehído).
Ha habido casos en la historia en los que los niños comieron maíz directamente del campo, recién tratados por plagas y murieron.
Pero aún así, la intoxicación alimentaria causada por microorganismos patógenos es más común que la intoxicación alimentaria con toxinas químicas.
La intoxicación por estafilococos a menudo se asocia con el consumo de carne y productos lácteos en mal estado, platos de verduras, pasteles, pasteles, pescado enlatado en aceite. Externamente, pueden no diferir de los productos benignos. Además, la enterotoxina soporta temperaturas de 100 grados durante 1,5 a 2 horas. Es decir, si tales productos se hierven, los estafilococos morirán y la enterotoxina que contienen seguirá causando intoxicación alimentaria. La toxina botulínica se destruye con el calor, pero las esporas clostridiales no mueren durante el enlatado casero de los productos (por ejemplo, al encurtir champiñones).
Intoxicación alimentaria: síntomas
Las toxinas que causan la intoxicación alimentaria no son descompuestas por las enzimas digestivas y pueden ser absorbidas por el torrente sanguíneo a través del revestimiento del estómago. Los niños son especialmente sensibles a ellos. Los síntomas de intoxicación alimentaria ya aparecen en las primeras dos horas después de comer alimentos de baja calidad (en caso de intoxicación con toxinas clostridiales, de seis a 24 horas).
Un paciente con intoxicación alimentaria está preocupado por:
- Vómito.
- Dolor cortante en la parte superior del abdomen (en la región epigástrica), retumbo del abdomen, su hinchazón.
- La temperatura corporal puede ser normal o subfebril (no superior a 37,5).
- El trastorno de las heces a corto plazo ocurre en la mitad de los casos de intoxicación alimentaria.
- Para la intoxicación alimentaria, son típicos la debilidad, la piel pálida, las manos y los pies fríos y una caída de la presión arterial (PA).
- Es posible el desarrollo de un estado colaptoideo.
Los síntomas de intoxicación alimentaria causada por exotoxinas de Clostridia son mucho más graves, con el desarrollo de enteritis necrótica, sepsis anaeróbica. La muerte de los pacientes con botulismo ocurre en el 30% de los casos.
Tratamiento para la intoxicación alimentaria
Antes de comenzar a tratar la intoxicación alimentaria por su cuenta, debe estar absolutamente seguro de que se trata de eso, y no de los primeros signos o infección intestinal (salmonelosis, disentería, forma gastroentérica de infección por enterovirus, gastroenteritis por rotavirus, etc.).
La intoxicación alimentaria está indicada por:
- Asociación con el consumo de un determinado producto. Por lo general, al recopilar una anamnesis, los propios pacientes indican: "Comí (a) algo mal".
- El carácter grupal de la enfermedad.
Qué hacer primero en caso de intoxicación alimentaria:
- Enjuague el estómago con agua o bicarbonato de sodio al 5% (soda).
- Después de eso, para retrasar la absorción del veneno y su entrada en el torrente sanguíneo, así como para limpiar los intestinos, puede recetar un laxante salino una vez (los niños reciben magnesio o sulfato de sodio a razón de 1 g por 1 año de vida, no se pueden emborrachar con insuficiencia renal).
- Luego, administre al paciente cualquier sorbente: carbón activado, esmectita, polifepan, enterosgel.
- Para prevenir la deshidratación, suelde al paciente con agua mineral, té (regular, jengibre, verde), una decocción de semillas de eneldo. Para restablecer el equilibrio de electrolitos, es necesario beber una solución de rehydron.
- De los medicamentos, ayudan mucho con la intoxicación alimentaria romazulan,jugo gástrico de aloe (aumenta la secreción del tracto gastrointestinal, tiene actividad bactericida y efecto laxante), raíz de malvavisco (contiene hasta un 35% de moco vegetal, tiene un efecto antiinflamatorio). Hilak forte (tiene muchos efectos, debe leer las instrucciones, además, tiene un sabor ligeramente ácido y los pacientes lo beben de buena gana).
¿Se deben administrar antibióticos para la intoxicación alimentaria?
La decisión de prescribir antibióticos y sulfonamidas la toma únicamente un médico. En la mayoría de los casos, con intoxicación alimentaria, son inútiles y, además, pueden ser dañinos en forma de disbacteriosis intestinal.
¿Debo tomar Imodium (loperamida) para la diarrea?
No. Deja que el cuerpo se limpie de toxinas. De lo contrario, se absorberán en la sangre, los ganglios linfáticos de la cavidad abdominal pueden reaccionar con linfadenitis y, por lo tanto, será difícil distinguir la intoxicación alimentaria de una patología quirúrgica aguda que requiere intervención quirúrgica.
Dieta después del envenenamiento
Ante la aparición del apetito, la dieta debe ser parca. No se recomienda comer nada frito y ahumado. Todo está recién hervido. De la dieta es necesario excluir todos los productos que provocan los procesos de descomposición y fermentación: leche, huevos, pan integral. El sistema enzimático del tracto digestivo después del envenenamiento se debilita y no puede digerir alimentos pesados. Puedes beber compotas, kissels, comer galletas. La cantidad diaria de calorías debe reducirse a 2.000 kcal.
Pronóstico
Incluso con una sintomatología pronunciada del período inicial, la recuperación ya se produce al final del día desde el inicio de la enfermedad. Y solo en algunos pacientes la debilidad persiste durante dos o tres días. En presencia de enfermedades crónicas del tracto gastrointestinal, la intoxicación alimentaria puede provocar su exacerbación.
Con el botulismo, el pronóstico es grave.
¿Cuándo debe llamar a una ambulancia por intoxicación alimentaria?
Si no hay certeza de que se trate de una intoxicación alimentaria, con un curso grave de la enfermedad, con sospecha de botulismo, si la intoxicación alimentaria es en un niño pequeño, entonces debe buscar ayuda médica con urgencia. Pero los primeros auxilios deben proporcionarse incluso antes de la llegada de los médicos.
Prevención
Usted puede prevenir la intoxicación alimentaria. Para ello, debe almacenar correctamente los alimentos (sin exceder su vida útil), no descongelar la carne (especialmente la carne picada) a temperatura ambiente. No se puede beber sin hervir leche que ha estado un día en el refrigerador en un paquete abierto.
Observe las reglas de higiene al preparar los alimentos. No permita que personas con una infección pustular en la piel realicen este proceso. Compre productos solo en lugares confiables y de fabricantes confiables. Fíjese bien en las fechas de caducidad de los productos.
Comida envenenada- enfermedades infecciosas agudas causadas por bacterias oportunistas productoras de exotoxinas. Cuando los microorganismos ingresan a los productos alimenticios, se acumulan toxinas en ellos, lo que puede causar intoxicación humana.
Breve información histórica
Durante muchos siglos, la humanidad ha sabido que comer productos de mala calidad, especialmente carne, puede provocar el desarrollo de vómitos y diarrea. Después de describir P.N. Lashchenkov (1901) del cuadro clínico de intoxicación alimentaria por estafilococos, se encontró que las enfermedades con diarrea y síndromes de intoxicación pueden ser causadas por bacterias oportunistas. Como resultado del trabajo de investigadores nacionales, estas enfermedades se clasifican como infecciones tóxicas alimentarias.
Qué provoca / Causas de la intoxicación alimentaria:
La intoxicación alimentaria es causada por un gran grupo de bacterias.; los principales patógenos son Staphylococcus aureus, Proteus vulgaris, Bacillus cereus, Clostridium perfringens, Clostridium difficile, representantes de los géneros Klebsiella, Enterobacter, Citrobacter, Serratia, Enterococcus, etc. Los patógenos están muy extendidos en la naturaleza, tienen una resistencia pronunciada y pueden multiplicarse en objetos ambientales. Todos ellos son representantes permanentes de la microflora intestinal normal de humanos y animales. A menudo, no es posible aislar el patógeno de los enfermos, ya que el cuadro clínico de las infecciones por alimentos tóxicos está determinado principalmente por la acción de sustancias tóxicas microbianas. Bajo la influencia de varios factores ambientales, los microorganismos oportunistas cambian propiedades biológicas como la virulencia y la resistencia a los medicamentos antibacterianos.
Epidemiología
Fuente de infección- varios animales y personas. En la mayoría de los casos, se trata de personas que padecen enfermedades purulentas (panaritiums, amigdalitis, forunculosis, etc.); entre los animales - vacas y ovejas que sufren de mastitis. Todos ellos secretan patógenos (generalmente estafilococos) que ingresan a los productos alimenticios durante su procesamiento, donde las bacterias se multiplican y acumulan. Tanto los pacientes como los portadores de patógenos representan un peligro epidemiológico. El período de contagio de los pacientes es pequeño; acerca de los plazos del bacterioportador los datos son contradictorios.
Los agentes causantes de otras toxicoinfecciones (C. perfringens, B. cereus, etc.) son excretados por personas y animales al ambiente externo con heces. El reservorio de varios patógenos puede ser el suelo, el agua y otros objetos ambientales contaminados con heces animales y humanas.
mecanismo de transferencia- fecal-oral, la principal vía de transmisión es la comida. Para la ocurrencia de infecciones por intoxicación alimentaria causadas por bacterias oportunistas, se requiere una dosis masiva de patógenos o un tiempo determinado para su reproducción en los productos alimenticios. En la mayoría de los casos, las infecciones por alimentos tóxicos están asociadas con la contaminación de la leche, los productos lácteos, el pescado enlatado en aceite, los platos de carne, pescado y verduras, así como los productos de confitería que contienen crema (pasteles, pasteles). El principal producto implicado en la transmisión de clostridios es la carne (vacuno, cerdo, pollo, etc.). La preparación de algunos platos y productos cárnicos (enfriamiento lento, calentamiento repetido, etc.), las condiciones para su implementación contribuyen a la germinación de esporas y la reproducción de formas vegetativas. Varios objetos del ambiente externo participan en la transmisión de la carrera de relevos del patógeno: agua, suelo, plantas, artículos para el hogar y cuidado del paciente. Los productos que contienen estafilococos y otras enterotoxinas no difieren de los benignos en apariencia, olor y sabor. Las enfermedades se presentan en forma de casos esporádicos y brotes. Se registran con mayor frecuencia en la estación cálida, cuando se crean condiciones favorables para la reproducción de patógenos y la acumulación de sus toxinas.
Susceptibilidad natural de las personas. alto. Por lo general, la mayoría de las personas que comen alimentos contaminados se enferman. Además de las propiedades del patógeno (dosis suficiente, alta virulencia), el desarrollo de la enfermedad requiere una serie de factores contribuyentes tanto del microorganismo como del macroorganismo (resistencia reducida, presencia de enfermedades concomitantes, etc.). Las personas del grupo de riesgo son más susceptibles: recién nacidos, personas debilitadas, pacientes después de intervenciones quirúrgicas o que han recibido antibióticos durante mucho tiempo, etc.
Principales signos epidemiológicos. Las enfermedades causadas por patógenos oportunistas son omnipresentes. Los brotes son familiares o cuando los alimentos se contaminan en los establecimientos de restauración, las enfermedades pueden dispersarse por toda la población. El número de casos determina el número de personas que consumieron el producto alimenticio contaminado y puede variar significativamente. En particular, las enfermedades de grupo entre los pasajeros de barcos, turistas y miembros de grupos organizados de niños y adultos son muy características. Los destellos suelen ser explosivos. No hubo diferencias en la composición socio-etaria y de género. Las enfermedades se registran más a menudo en el verano. Según el tipo de producto alimenticio, entre los enfermos predominan los niños o los adultos. Además de los alimentos, también son posibles los brotes domésticos, que en la mayoría de los casos ocurren en un entorno hospitalario. Los brotes de infecciones nosocomiales causadas por C. difficile están asociados con el uso prolongado de antibióticos. Durante los brotes de agua, como resultado de la contaminación fecal, también se aíslan otros patógenos de infecciones intestinales agudas junto con patógenos oportunistas.
Patogénesis (¿qué sucede?) Durante la intoxicación alimentaria:
Una propiedad común a todos los agentes causales de intoxicación alimentaria es la capacidad de producir varios tipos de exotoxinas (enterotoxinas) y endotoxinas (complejos de lipopolisacáridos). Es debido a las peculiaridades de la acción de estas toxinas que se nota cierta originalidad en las manifestaciones clínicas de las infecciones tóxicas transmitidas por alimentos causadas por diversos patógenos. El período de incubación relativamente corto de la enfermedad también indica el papel extremadamente importante de las toxinas bacterianas en el desarrollo de infecciones transmitidas por los alimentos.
Dependiendo de los tipos de toxinas, pueden causar hipersecreción de líquido en la luz intestinal, manifestaciones clínicas de gastroenteritis y manifestaciones sistémicas de la enfermedad en forma de síndrome de intoxicación.
Las toxinas bacterianas realizan su acción mediante la producción de mediadores endógenos (cAMP, PG, interleucinas, histamina, etc.), que regulan directamente los cambios estructurales y funcionales en órganos y sistemas detectados en pacientes con intoxicación alimentaria.
La similitud de los mecanismos patogénicos de la intoxicación alimentaria de diversas etiologías determina la similitud de los principios básicos en los enfoques de las medidas terapéuticas para estas enfermedades, así como para la salmonelosis y la campilobacteriosis.
Síntomas de intoxicación alimentaria:
período de incubación. Suele ser de varias horas, pero en algunos casos puede acortarse a 30 minutos o, por el contrario, alargarse a 24 horas o más.
A pesar de la polietiología de la intoxicación alimentaria, las principales manifestaciones clínicas del síndrome de intoxicación y los trastornos hídricos y electrolíticos en estas enfermedades son similares entre sí y apenas se distinguen de las de la salmonelosis. Las enfermedades se caracterizan por un inicio agudo con náuseas, vómitos repetidos, heces blandas de naturaleza entérica de varias a 10 veces al día o más. El dolor en el abdomen y una reacción a la temperatura pueden ser insignificantes, sin embargo, en algunos casos, dolores severos de calambres en el abdomen, un aumento a corto plazo (hasta un día) de la temperatura corporal a 38-39 ° C, escalofríos, debilidad general , se observa malestar, dolor de cabeza.Al examinar a los pacientes, observe palidez de la piel, a veces cianosis periférica, extremidades frías, dolor a la palpación en las regiones epigástrica y umbilical, cambios en la frecuencia del pulso y disminución de la presión arterial.La gravedad de las manifestaciones clínicas de deshidratación y desmineralización depende del volumen de líquido perdido por los pacientes con vómitos y diarrea. El curso de la enfermedad es corto y en la mayoría de los casos es de 1 a 3 días.
Sin embargo, las manifestaciones clínicas de la intoxicación alimentaria tienen algunas diferencias según el tipo de patógeno. Las infecciones estafilocócicas se caracterizan por un corto período de incubación y el rápido desarrollo de los síntomas de la enfermedad. El cuadro clínico está dominado por signos de gastritis: vómitos repetidos, dolores agudos en la región epigástrica, parecidos a cólicos gástricos. La naturaleza de las heces puede no cambiar. La temperatura del cuerpo en la mayoría de los casos se queda normal o sube brevemente. Ya en las primeras horas de la enfermedad se puede observar una disminución pronunciada de la presión arterial, cianosis y convulsiones, pero en general el curso de la enfermedad es a corto plazo y favorable, ya que los cambios en la cardiohemodinámica no corresponden al grado de agua y trastornos electrolíticos. En los casos de intoxicación alimentaria causada por Clostridium perfringens, el cuadro clínico, similar al de una infección estafilocócica, se complementa con el desarrollo de diarrea con heces blandas y sanguinolentas características, la temperatura corporal permanece normal. Con la intoxicación alimentaria causada por Proteus vulgaris, las heces se vuelven fétidas.
Complicaciones
Observado muy raramente; con mayor frecuencia: shock hipovolémico, insuficiencia cardiovascular aguda, sepsis, etc.
Diagnóstico de intoxicación alimentaria:
Diagnóstico diferencial
La intoxicación alimentaria debe distinguirse de la salmonelosis y otras infecciones intestinales agudas: gastroenteritis viral, shigelosis, campilobacteriosis, cólera, etc., así como de enfermedades gastrointestinales crónicas, patologías quirúrgicas y ginecológicas, infarto de miocardio. Dado que los principales mecanismos patogénicos y manifestaciones clínicas de las infecciones por alimentos tóxicos difieren poco de los de la salmonelosis, en la práctica clínica a menudo se realiza un diagnóstico preliminar generalizado de infecciones por alimentos tóxicos, y la salmonelosis se aísla de este grupo general si se confirma bacteriológica o serológicamente. .
Diagnóstico de laboratorio
La base es el aislamiento del patógeno del vómito, lavado gástrico y heces. Al sembrar el patógeno, es necesario estudiar sus propiedades toxigénicas. Sin embargo, en la mayoría de los casos, la excreción es insignificante y la detección de un microorganismo específico en un paciente aún no nos permite considerarlo el culpable de la enfermedad. Al mismo tiempo, es necesario probar su papel etiológico ya sea con la ayuda de reacciones serológicas con una autocepa o estableciendo la identidad de los patógenos aislados de un producto infectado y de las personas que lo usaron.
Tratamiento de la intoxicación alimentaria:
Tratamiento de enfermedades transmitidas por alimentos similar a la de la salmonelosis; Se muestran lavado gástrico, enemas de sifón, nombramiento temprano de enterosorbentes (carbón activado, etc.), vitaminas. Si es necesario, realizar una terapia de rehidratación. El tratamiento etiotrópico para la intoxicación alimentaria no complicada no está indicado.
Prevención de intoxicaciones alimentarias:
Vigilancia epidemiológica debe llevarse a cabo como parte de la vigilancia de infecciones intestinales e infecciones nosocomiales.
La prevención de enfermedades se basa en la observancia del régimen sanitario-higiénico y tecnológico, normas y reglas para la adquisición, preparación, almacenamiento y venta de productos alimenticios. Es necesario garantizar el control veterinario y sanitario de los animales que pueden contaminar con patógenos el suelo, el agua y los objetos circundantes. Para prevenir el envenenamiento por estafilococos, se toman medidas para reducir el transporte de estafilococos en los trabajadores de empresas alimentarias (sanación de portadores de estafilococos en la nasofaringe y en la piel, tratamiento de enfermedades inflamatorias crónicas de las amígdalas y el tracto respiratorio superior). Es necesario retirar del trabajo directamente relacionado con el procesamiento de productos alimenticios y su fabricación, a las personas con enfermedades de la piel pustular, faringitis, amigdalitis y otras manifestaciones de infección estafilocócica. De gran importancia son el control sobre la observancia del régimen sanitario e higiénico en las empresas alimentarias y las instituciones médicas, la observancia de las normas de higiene personal y la realización constante del trabajo sanitario y educativo. Es importante almacenar adecuadamente los productos alimenticios, para excluir la reproducción de patógenos transmitidos por los alimentos en ellos. El tratamiento térmico de los productos alimenticios, la ebullición de la leche y el cumplimiento de los plazos para su implementación son extremadamente importantes.
Actividades en el foco epidémico
Similares a las de otras infecciones intestinales agudas. La observación dispensacional de pacientes que se han recuperado no está regulada.
¿A qué médicos debe contactar si tiene una intoxicación alimentaria?
¿Estás preocupado por algo? ¿Desea obtener información más detallada sobre la intoxicación alimentaria, sus causas, síntomas, métodos de tratamiento y prevención, el curso de la enfermedad y la dieta después de ella? ¿O necesita una inspección? Puede reservar una cita con un médico- clínica Eurolaboratorio¡siempre a tu servicio! Los mejores médicos lo examinarán, estudiarán los signos externos y ayudarán a identificar la enfermedad por síntomas, lo asesorarán y brindarán la asistencia necesaria y harán un diagnóstico. tu también puedes llamar a un médico en casa. Clínica Eurolaboratorio abierto para usted durante todo el día.
Cómo contactar con la clínica:
Teléfono de nuestra clínica en Kiev: (+38 044) 206-20-00 (multicanal). La secretaria de la clínica seleccionará un día y hora conveniente para que usted visite al médico. Nuestras coordenadas y direcciones están indicadas. Conoce con más detalle todos los servicios de la clínica sobre ella.
(+38 044) 206-20-00
Si ha realizado alguna investigación anteriormente, asegúrese de llevar sus resultados a una consulta con un médico. Si los estudios no han finalizado, haremos todo lo necesario en nuestra clínica o con nuestros compañeros en otras clínicas.
¿Tú? Debe tener mucho cuidado con su salud en general. La gente no presta suficiente atención. síntomas de la enfermedad y no se dan cuenta de que estas enfermedades pueden poner en peligro la vida. Hay muchas enfermedades que al principio no se manifiestan en nuestro organismo, pero al final resulta que, por desgracia, ya es demasiado tarde para tratarlas. Cada enfermedad tiene sus propios signos específicos, manifestaciones externas características: los llamados síntomas de la enfermedad. Identificar los síntomas es el primer paso para diagnosticar enfermedades en general. Para hacer esto, solo necesita varias veces al año. ser examinado por un médico no solo para prevenir una terrible enfermedad, sino también para mantener un espíritu sano en el cuerpo y en el cuerpo en su conjunto.
Si desea hacerle una pregunta a un médico, use la sección de consulta en línea, quizás encuentre respuestas a sus preguntas allí y lea consejos de cuidado personal. Si estás interesado en reseñas sobre clínicas y médicos, intenta encontrar la información que necesitas en la sección. Regístrese también en el portal médico Eurolaboratorio para estar constantemente actualizado con las últimas noticias y actualizaciones de información en el sitio, que se le enviarán automáticamente por correo.